Материал: Klyuchevye_Momenty_Diagnostiki_Vnutrennikh_Bolezney_Kobalava
220 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
ЭХОКАРДИОГРАФИЯ
Межжелудочковая перегородка |
|
|
|
|
|
|
Правый желудочек |
|
|
|
Аорта |
|
Передняя стенка аорты |
|
|
|
|
|
||
|
Аорта |
1 |
|
|
Аортальный клапан |
|
|
3 |
|
|
|||
|
|
|
|
|
||
Левый желудочек |
|
|
|
|
|
Задняя стенка аорты |
|
|
|
|
|
|
|
|
|
|
|
2 |
Левое предсердие |
|
|
Левое предсердие |
|
|
|
|
|
|
а |
|
|
|
|
|
|
|
|
|
|
|
Передняя стенка правого желудочка |
Межжелудочковая перегородка |
|
|
|
|
|
Правый желудочек |
|
|
|
|
|
8 |
|
|
|
|
|
|
Межжелудочковая перегородка |
|
Правый желудочек |
|
|
|
|
|
|
|
|
E |
Аорта |
|
|
|
|
Аорта |
|
|
|
||
|
|
|
|
Левый желудочек |
||
|
|
|
|
F CD |
|
|
Левый желудочек |
Левое предсердие |
D |
|
|
Митральный клапан |
|
|
|
|
|
|||
|
Митральный клапан |
|
|
|
|
Задняя стенка левого желудочка |
|
б |
S |
|
S |
|
|
|
|
|
|
|
||
Межжелудочковая перегородка |
|
|
|
|
|
|
|
|
|
|
4 |
|
|
Правый желудочек |
|
|
5 |
|
|
Межжелудочковая перегородка |
|
|
|
|
|
||
|
|
|
|
конечный |
конечный |
Левый желудочек |
Левый желудочек |
|
|
диастолический систолический |
|
||
|
|
|
размер |
размер |
|
|
Задняя стенка |
Левое предсердие |
|
|
|
|
Задняя стенка левого желудочка |
левого желудочка |
|
|
|
|
|
|
в |
|
|
|
|
|
|
Папиллярная мышца |
|
|
7 |
|
|
|
|
|
6 |
S |
|
S |
|
|
|
|
|
|
||
4
Аорта
Верхняя полая вена
Левая ветвь легочной артерии
Правое предсердие |
|
Левое предсердие |
|
|
|
|
|
Ствол легочной артерии |
|
|
Левый желудочек |
Правый желудочек |
|
1 |
|
|
|
|
3 |
2 |
|
|
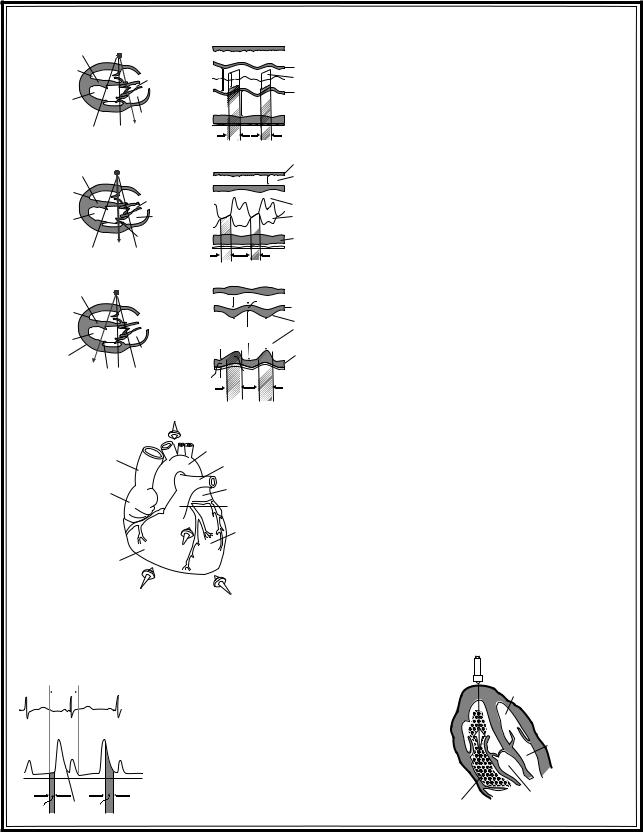
Одномерные эхокардиограммы
здорового человека в М-режиме (угол наклона датчика выбран так, что ультразвуковой луч как бы рассекает сердце:
а – датчик на уровне створок аортального клапана; б – датчик на уровне митрального клапана;
в – датчик на уровне папиллярных мышц.
При этом хорошо выявляются структуры сердца, расположенные на его пути):
1– диаметр устья аорты; 2– диаметр левого предсердия; 3 – амплитуда раскрытия аортального клапана; 4, 5 – толщина межже-
лудочковой перегородки во время диастолы и систолы; 6 и 7 – толщина задней стенки ЛЖ во время диастолы и систолы; 8 – диаметр правого желудочка;
S – систола желудочков
Стандартные позиции датчика при ультразвуковом сканировании в В-режиме:
1 – парастернальный доступ – область третьего – пятого межреберья; 2 – верхушечный (апикальный) доступ – зона верхушечного толчка; 3 – субкостальный доступ – область под мечевидным отростком; 4 – супрастернальный доступ – область югулярной ямки
Исследование трансмитрального потока из верхушечного доступа: для анализа диастолической функции ЛЖ исследуют поток через митральный клапан
Поток через митральный клапан в норме
D |
|
имеет двухпиковую форму: 1-й пик (пик |
Правый желудочек |
|
|
|
|
|
|
Е) соответствует фазе раннего наполне- |
|
E |
E |
ния ЛЖ, и на синхронно регистрируе- |
|
|
|
мой ЭКГ он отображается после зубца |
Правое предсердие |
A |
|
A |
|
|
|
Т, 2-й пик (пик А) соответствует систоле |
|
|
|
предсердия, он имеет меньшую ампли- |
|
|
|
туду, чем 1-й, и следует после зубца Р на |
Аорта |
IVRT |
DT |
ЭКГ, т.е. в норме Е/А>1 |
Левое предсердие |
Рис. 3.41. Эхокардиография
Глава 3. Основы диагностики и частной патологии органов кровообращения |
221 |
|
|
3.18. ОСНОВЫ ЭХОКАРДИОГРАФИИ
Эхокардиография – неинвазивный метод исследования структуры и функции сердца, основанный на регистрации отраженных сигналов ультразвука, генерируемых эхокардиографическим датчиком. Отраженный сигнал ультразвука («эхо») улавливается эхокардиографическим датчиком и передается в компьютерную систему и отображается на экране дисплея в виде ярких точек, сливающихся в изображение исследуемого объекта. При исследовании сердца и сосудов используются обычно 3 режима работы прибора.
1.М-режим (одномерная ЭхоКГ), при котором на экране дисплея изображается временная развертка всех движущихся структур сердца и сосудов, которые пересекает ультразвуковой луч. В этом режиме по вертикальной оси откладывается расстояние от той или иной структуры сердца до эхокардиографического датчика, а по горизонтальной оси – время.
2.В-режим (двумерная ЭхоКГ), при которой на экране получают плоскостное двумерное изображение сердца или сосудов.
Используются следующие доступы:
– парастернальный и верхушечный: для измерения размеров ЛЖ, правого желудочка (ПЖ), левого и правого предсердий, оценки клапанов, а также для исследования глобальной и локальной сократимости ЛЖ;
– субкостальный доступ имеет особые преимущества у детей и больных с эмфиземой легких;
– супрастернальный доступ позволяет исследовать крупные сосуды (грудная аорта и
ееветви, легочная артерия, верхняя полая вена).
3.Допплеровский режим (допплерэхокардиография) позволяет по величине так называемого допплеровского сдвига частот зарегистрировать изменение во времени скорости движения иссле-
дуемого объекта
Эхокардиографический метод исследования позволяет:
– оценить функциональное состояние ЛЖ и ПЖ (размеры полостей, глобальную сократительную способность и т.д.);
– выявить зоны поражения миокарда ЛЖ (например, у больных ИБС);
– оценить ММЛЖ и ИММЛЖ по формулам;
– оценить состояние клапанного аппарата (стеноз, недостаточность, пролапс клапана, наличие вегетаций на створках клапана и т.д.);
–оценить уровень давления в ЛА и выявить признаки ЛГ;
–выявить морфологические изменения перикарда и наличие жидкости в полости перикарда;
–выявить внутрисердечные образования (тромбы, опухоли, дополнительные хорды);
–оценить диастолическую функцию ЛЖ.
Некоторые эхокардиографические показатели у
здоровых лиц.
1.КДР ЛЖ – 38–55 мм.
2.Конечный систолический размер (КСР) ЛЖ – 22–40 мм.
3.Конечный диастолический объем (КДО) ЛЖ – 110–145 мл.
4.Конечный систолический объем (КСО) ЛЖ – 45–75 мл.
5.Переднезадний размер ПЖ – 15–30 мм
6.Переднезадний размер ЛП – 19–40 мм.
7.Диаметр аорты – 20–37 мм.
8.ТМЖП – 7–11 мм.
9.ТЗС ЛЖ – 7–11 мм.

222 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
ШОК
Шок – резкое снижение перфузии органов и тканей
Признаки:
–снижение САД менее 80 мм рт.ст.;
–нарушение функции ЦНС (от спутанности сознания до комы);
–олигоанурия (диурез менее 20 мл/ч);
–периферические симптомы (холодные влажные кожные покровы)
Классификация причин шоковых состояний
I.Кардиогенный шок (резкое снижение насосной функции сердца):
–острый инфаркт миокарда;
–острая недостаточность клапанов (митрального, аортального);
–миокардит;
–терминальная стадия сердечной недостаточности
II. Гиповолемический шок (снижение ОЦК)
1.Кровопотеря:
–наружная (травма, желудочно-кишечное кровотечение);
–внутренняя (разрыв аневризмы аорты, при внематочной беременности)
2.Потеря жидкости:
– ожоги; |
III |
|
– диарея и/или рвота |
IV |
|
III. Экстракардиальный обструктивный шок: |
||
|
||
– тампонада сердца; |
|
|
– массивная тромбоэмболия легочной артерии; |
|
|
– напряженный пневмоторакс |
|
|
IV. Перераспределительный шок (вазогенный): |
I |
|
– анафилактический; |
||
|
||
– септический; |
III |
|
– токсический; |
II |
|
– острая надпочечниковая недостаточность |
||
|
Принципы лечения:
–восстановление ОЦК;
–повышение АД (введение допамина); выявление и лечение причины
Критерии эффективности терапии
–САД выше 100 мм рт.ст.;
–среднее АД выше 60 мм рт.ст.;
–ЦВД – 15 мм вод.ст.;
–появление мочи (диурез более 20 мл/ч)
Рис. 42. Шок
Глава 3. Основы диагностики и частной патологии органов кровообращения |
223 |
|
|
3.19. ШОК
Шок – это состояние, при котором доставка кислорода к органам и тканям недостаточна для поддержания их функций. Развивается вследствие снижения перфузии тканей.
Критерии шока:
1)артериальная гипотензия (значения АД индивидуальны);
2)клиника ухудшения перфузии органов:
–холодная кожа;
–липкий пот;
–психические нарушения;
–гипоили анурия;
–лактацидоз;
–симптомы основного заболевания.
Классификация
Выделяют следующие виды шока.
1. Кардиогенный шок.
Развивается вследствие неспособности сер-
дца обеспечить адекватное кровоснабжение тканей из-за первичного нарушения насосной функции левого желудочка. Причины: развивается вследствие снижения УО при поражении сердца, включая ишемию нарушения сократимости, недостаточность или обструкцию клапанов, внутрисердечный сброс слева направо, аритмии.
Чаще возникает у больных с инфарктом миокарда при потере более 40% массы миокарда (истинный кардиогенный шок). У больных с инфарктом миокарда и сниженной насосной функцией левого желудочка возникновение нарушений ритма может приводить к появлению аритмического шока. Рефлекторный шок развивается в результате нарушений сосудистого тонуса (истощение симпатической регуляции сосудистого тонуса, и, следовательно, падению АД) на фоне выраженного болевого синдрома.
Гемодинамика: высокое ЦВД, высокое ДЗЛА, низкий СВ, высокое ОПСС.
Клиника: возможны отек легких, боль в груди, шум в сердце,набухание шейных вен, холодный пот, замедленное наполнение капилляров ногтевого ложа.
2. Гиповолемический шок.
Причины: развивается вследствие острой потери более 20% объема циркулирующей плазмы изза кровотечения или обезвоживания. В результате резко снижается диастолическое наполнение желудочков, и, как следствие этого, ударный и сердечный выброс.
Гемодинамика: низкие ЦВД, ДЗЛА, СВ, высокое ОПСС.
Клиника: тахикардия, одышка, бледность, холодный пот, замедленное наполнение капилляров ногтевого ложа, набухания шейных вен нет.
3. Обструктивный шок.
Причины: развивается вследствие снижения УО из-за нарушения наполнения или опорожнения желудочков внесердечного происхождения.
Гемодинамика: ЦВД, ДЗЛА могут быть высокими или низкими, низкий СВ, высокое ОПСС.
Клиника: набухание шейных вен, холодный пот, замедленное наполнение капилляров ногтевого ложа, иногда отек легких.
4. Перераспределительный (вазогенный) шок.
Причины: развивается вследствие значительного снижения ОПСС с перераспределением внутрисосудистого объема из-за повышения проницаемости капилляров или артериовенозного сброса.
Гемодинамика: низкие ЦВД, ДЗЛА, повышенный СВ, низкое ОПСС.
Клиника: набухания шейных вен нет, конечности теплые, наполнение капилляров ногтевого ложа нормальное.
Самой частой причиной является септический (или инфекционно-токсический шок). Особенностью септического шока является не только выраженная циркуляторная недостаточность с гипотензией и развитием острой почечной недостаточности, но и частое (особенно при бронхолегочных инфекциях) развитие респираторного дистресс-синдрома взрослых.
При анафилактическом шоке в кровь выделяется большое количество вазоактивных и воспалительных медиаторов, вызывающих расширение артериол и повышение проницаемости капилляров, спазм гладкой мускулатуры бронхов. В результате этих реакций в значительной мере уменьшается внутрисосудистый объем жидкости, появляется картина шока, проявляется крапивница, ангионевротический отек и бронхоспазм.
Цели лечения:
–насыщение гемоглобина кислородом (сатурация более 90%);
–повышение среднего АД более 60 мм рт.ст.;
–увеличение диуреза более 20 мл/ч;
–улучшение психического статуса: достичь ясного сознания, ориентированности пациента во времени и пространстве;
–устранение лактатацидоза и кетоацидоза.

224 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
КОЛЛАПС. СИНКОПЕ
Синкопе – внезапная потеря сознания Коллапс – внезапное снижение АД, в ряде случаев
сопровождающееся нарушением сознания
Ключевые моменты расспроса:
Расспрос:
–пациента;
–сопровождающих лиц;
–очевидцев;
–родственников
–Когда?
–Где?
–Предвестники?
–Были ли другие симптомы: сердцебиение, одышка, боль в грудной клетке? Были ли такие эпизоды ранее?
–Анамнез сердечно-сосудистых заболеваний.
–Эпилепсия?
–Прием алкоголя (до, во время)?
Частые причины потери сознания
1.ЦНС:
–эпилепсия;
–инсульт;
–черепно-мозговая травма;
–вертебро-базиллярная недостаточность
2.Сердечно-сосудистая система:
–нарушения ритма со снижением сердечного выброса (тахиаритмии, брадиаритмии);
–нарушения проводимости (приступы Морганьи–Эдамса–Стокса при полной атривентрикулярной блокаде, синдроме слабости синусового узла)
3.Постуральная гипотония
–снижение ОЦК (кровопотери и др.);
–лекарства;
–автономная дисфункция
4.Лекарственная гипотония
Ключевые моменты осмотра:
–состояние сознания;
–ЧСС, АД;
–ЭКГ;
–состояние сердечно-сосудистой системы;
–неврологическая симптоматика
Рис. 3.43. Коллапс. Синкопе