Материал: Klyuchevye_Momenty_Diagnostiki_Vnutrennikh_Bolezney_Kobalava

392 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|||||
|
|
ДИАБЕТИЧЕСКАЯ РЕТИНОПАТИЯ |
|
|
||
Диабетическая |
ретинопатия – это микрососудистое осложнение |
сахарного диабета |
||||
1 и 2 типов, представляющее собой поражение сосудов сетчатки, характеризующееся разви- |
||||||
тием микроаневризм, кровоизлияний, экссудативных изменений и пролиферацией новооб- |
||||||
разованных сосудов на глазном дне. Все эти изменения приводят к частичной или полной |
||||||
потере зрения |
|
|
|
|
|
|
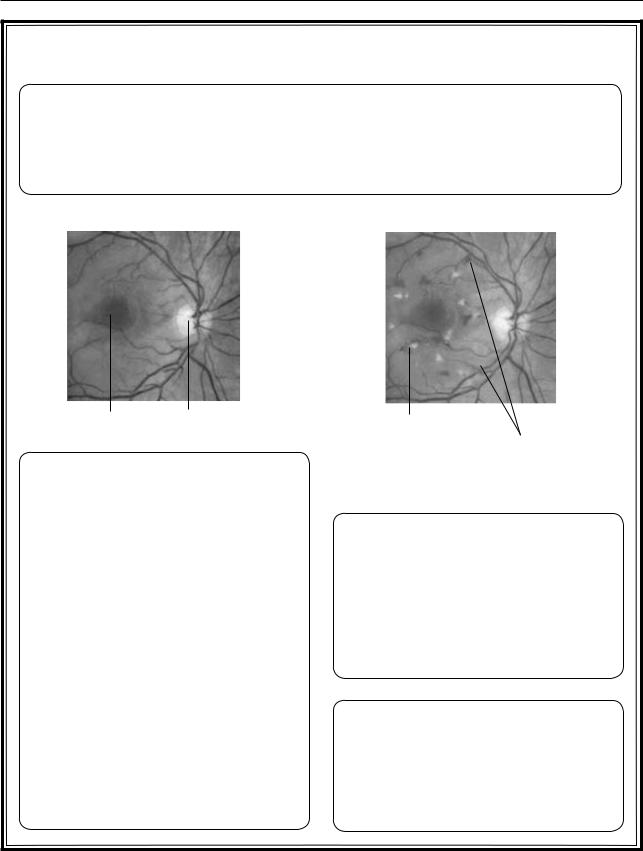
Нормальное глазное дно |
Ретинопатия |
|
||||
Macula |
|
Диск зрительного нерва |
Геморрагии |
|
|
|
|
|
|
|
Аневризмы |
||
Классификация |
|
|
|
|||
диабетической ретинопатии |
|
|
|
|||
1. Непролиферативная ретинопатия: |
|
|
|
|||
– микроаневризмы; |
|
Диагностика: |
|
|||
– кровоизлияния; |
|
|
||||
– экссудативные очаги в сетчатке; |
– наружный осмотр глаза; |
|
||||
– отек сетчатки |
|
|
– определение остроты зрения; |
|||
2. Препролиферативная ретинопатия: |
– исследование полей зрения; |
|||||
– венозные аномалии – четкообразность, |
– исследование глазного дна; |
|||||
извилистость, петлистость, удвоение и |
– офтальмоскопия |
при |
расширенных |
|||
выраженные колебания калибра сосу- |
зрачках; |
|
|
|||
дов; |
|
|
– флюоресцентная ангиография |
|||
– твердые и «ватные» экссудаты; |
|
|
|
|||
– интраретинальные |
микрососудистые |
|
|
|
||
аномалии; |
|
|
|
|
|
|
– крупные ретинальные гаморрагии |
Профилактика и лечение: |
|||||
3. Пролиферативная ретинопатия: |
||||||
– контроль гликемии; |
|
|||||
– неоваскуляризация диска зрительного |
|
|||||
– фотокоагуляция; |
|
|
||||
нерва; |
|
|
|
|
||
|
|
– витрэктомия (оперативное удаление |
||||
– кровоизлияния в стекловидное тело; |
||||||
стекловидного тела); |
|
|||||
– витреоретинальные тяжи; |
|
|||||
– наблюдение офтальмолога |
||||||
– отслойка сетчатки |
|
|||||
|
|
|
|
|||
Рис. 8.15. Диабетическая ретинопатия |
|
|
|
|||

394 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
||
|
ДИАБЕТИЧЕСКАЯ НЕФРОПАТИЯ |
|
|
Диабетическая |
нефропатия |
– это позднее сосудистое осложнение |
сахарного диабе- |
та 1 и 2 типов, характеризующееся развитием узелкового или диффузного гломеруло- |
|||
склероза (окклюзии сосудов почечных клубочков) |
|
||
|
Классификация диабетической нефропатии (Mogensen C.E., 1983) |
||
Стадия ДН |
Основные характеристики |
Время появления до |
|
|
|
|
начала СД, годы |
Доклинические |
|
Гиперфильтрация |
Дебют СД |
Гиперфункция почек |
Гиперперфузия |
|
|
|
|
Гипертрофия почек |
|
|
|
Нормоальбуминурия (менее 30 мг/сут) |
|
Начальные |
структурные Утолщение базальной мембраны клубочков |
>2 |
|
изменения почек |
Экспансия мезангия |
>5 |
|
|
|
Гиперфильтрация |
|
|
|
Нормоальбуминурия (менее 30 мг/сут) |
|
Клинические |
|
Микроальбуминурия (30–300 мг/сут) |
>5 |
Начинающаяся ДН |
Нормальная или умеренно повышенная СКФ |
|
|
Выраженная ДН |
Протеинурия |
>10–15 |
|
|
|
АГ |
|
|
|
Снижение СКФ |
|
|
|
Склероз 50–75% клубочков |
|
Уремия |
|
Снижение СКФ <10 мл/мин |
>15–20 |
|
|
Тотальный гломерулосклероз |
|
Профилактика и лечение |
|
||
1. Стадия микроальбуминурии: |
|
|
|
– компенсация сахарного диабета; |
|
||
– ингибиторы АПФ; |
|
|
|
– контроль АД |
|
|
|
2. Стадия протеинурии: |
|
|
|
– компенсация СД; |
|
|
|
– ингибиторы АПФ; |
|
|
|
– контроль АД; |
|
|
|
– малобелковая диета; |
|
|
|
– коррекция гиперлипидемии |
|
||
3. Стадия хронической почечной недостаточности: |
|
||
– низкобелковая диета; |
|
|
|
– коррекция фосфорно-кальциевого обмена; |
|
||
– коррекция анемии |
|
|
|
4. Терминальная стадия: |
|
|
|
– гемодиализ; |
|
Гемодиализ |
|
– перитонеальный диализ; |
|||
– трансплантация почки |
|
|
|
Рис. 8.16. Диабетическая нефропатия |
|
|
|