Материал: Klyuchevye_Momenty_Diagnostiki_Vnutrennikh_Bolezney_Kobalava
Глава 3. Основы диагностики и частной патологии органов кровообращения |
205 |
|
|
3.15. МЕТАБОЛИЧЕСКИЙ СИНДРОМ
В 1988 г. G. Reaven описал симптомокомплекс, включавший гиперинсулинемию, нарушение толерантности к глюкозе (НТГ), гипертриглицеридемию, низкий уровень ЛПВП и АГ, под названием синдром X.
Патогенез: объединяющая основа всех проявлений метаболического синдрома – первичная инсулинорезистентность и сопутствующая системная гиперинсулинемия.
Инсулинорезистентность – снижение реакции инсулинчувствительных тканей на инсулин при его достаточной концентрации.
Гиперинсулинемия, с одной стороны, является компенсаторной, то есть необходимой для преодоления инсулинорезистентности и поддержания нормального транспорта глюкозы в клетки; с другой – патологической, способствующей возникновению и развитию метаболических, гемодинамических и органных нарушений, приводящих в конечном итоге к развитию СД 2 типа, ИБС и других проявлений атеросклероза.
Клиническая картина
Основные симптомы и проявления метаболического синдрома перечислены ниже:
1.Абдоминально-висцеральное ожирение.
2.Инсулинорезистентность и гиперинсулине-
мия.
3.Дислипидемия (липидная триада – гипертриглицеридемия, низкий уровень ЛПВП, повышение фракции мелких плотных частиц ЛПНП).
4.АГ.
5.НТГ, СД 2 типа.
6.Ранний атеросклероз, ИБС.
7.Нарушения гемостаза.
8.Гиперурикемия и подагра.
9.Микроальбуминурия.
10.Гиперандрогения.
Метаболический синдром длительное время протекает бессимптомно, нередко начинают фор-
мироваться в подростковом и юношеском возрасте, задолго до клинической манифестации СД 2 типа, АГ и атеросклеротических поражений сосудов. Наиболее ранними проявлениями метаболического синдрома являются дислипидемия и АГ.
Основные механизмы воздействия хронической гиперинсулинемии на АД:
1)блокирует трансмембранные ионообменные механизмы, повышая содержание внутриклеточного Na+ и Са2+;
2)повышает реабсорбцию Na+ в проксимальных и дистальных канальцах нефрона, способс-
твуя задержке жидкости и развитию гиперволемии;
3)стимулирует пролиферацию гладкомышечных клеток сосудистой стенки;
4)стимулирует активность симпатической нервной системы, что приводит к увеличению сосудистого тонуса;
5)стимулирует активность ренин-ангиотензи- новой системы.
Нарушения со стороны свертывающей системы крови при метаболическом синдроме характеризуются повышением уровня фибриногена и содержания уровня ингибиторов фибринолиза – фактора VII и ингибитора активатора плазминогена.
Лечение
Целью лечения является максимальное снижение общего риска ССЗ и летальности, что достигается при адекватной терапии всех компонентов метаболического синдрома.
Основные терапевтические мероприятия заключаются в следующем:
– уменьшение массы абдоминально-висце- рального жира (рациональное питание, снижение потребления алкоголя, увеличение физической активности). Для ускорения снижения массы тела, улучшения показателей липидного и углеводного обменов применяется препарат орлистат;
– уменьшение инсулинорезистентности и гиперинсулинемии (метформин);
– гиполипидемические препараты: статины (аторвастатин, симвастатин) и фибраты;
– лечение СД 2 типа;
– лечение АГ (предпочтительны ингибиторы АПФ, блокаторы кальциевых каналов).
206 |
|
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
||||||||
|
ГИПЕРТРОФИЯ МИОКАРДА ЛЕВОГО ЖЕЛУДОЧКА |
|
||||||||
|
Причины гипертрофии миокарда ЛЖ: |
|
|
|
Клинические проявления |
|||||
– АГ; |
|
|
|
|
|
Возможен синдром |
стено- |
|||
– аортальные пороки сердца; |
|
|
кардии напряжения |
(отно- |
||||||
– гипертрофическая кардиомиопатия; |
|
|
сительная коронарная не- |
|||||||
– чрезмерные физические нагрузки (у спорт- |
достаточность); аритмии; сер- |
|||||||||
|
сменов) |
|
|
|
|
|
дечная недостаточность |
|||
|
|
|
|
Признаки гипертрофии миокарда ЛЖ |
|
|
||||
Физическое обследование |
ЭКГ |
|
|
|
Эхо-КГ |
Рентген |
||||
Пальпация: |
|
|
Индекс Соколова-Лайона: |
|
ИММЛЖ: |
Расширение |
||||
– смещение верхушечно- |
SV1+RV5 или RV6 больше |
|
– мужчины |
тени сердца |
||||||
го толчка влево; |
|
35 мм у лиц старше 40 лет и |
>125 г/м2; |
влево. |
||||||
– приподнимающий, |
|
45 мм у лиц младше |
|
– женщины |
|
|
||||
резистентный |
|
|
40 лет |
|
|
|
>110 г/м2 |
Кардио- |
||
верхушечный толчок |
Корнельское |
|
|
|
|
торакальный |
||||
Перкуссия: |
|
|
произведение больше |
|
|
индекс – |
||||
– смещение левой грани- |
2440 мм мс: |
|
|
|
|
более 50% |
||||
цы сердца влево; |
|
– мужчины (S +R |
) |
|
|
|
|
|||
– увеличение |
|
|
V3 |
|
aVL |
|
|
|
|
|
|
|
QRS; |
|
|
|
|
|
|
||
поперечника сердца; |
– женщины (S +R |
|
+6) |
|
|
|
|
|||
– аортальная конфигура- |
V3 |
aVL |
|
|
|
|
||||
QRS |
|
|
|
|
|
|
||||
ция сердца |
|
|
Корнельский вольтажный |
|
|
|
|
|||
Аускультация: |
|
|
индекс (SV3+RаVL): |
|
|
|
|
|
|
|
– систолический шум на |
– мужчины – больше |
|
|
|
|
|||||
верхушке (относитель- |
28 мм; |
|
|
|
|
|
|
|||
ная недостаточность |
– женщины – больше |
|
|
|
|
|||||
митрального клапана) |
20 мм |
|
|
|
|
|
|
|||
|
|
|
Типы геометрии ЛЖ при АГ: |
|
|
|
|
|||
|
|
|
1 – концентрическое ремоделирование: нормальный ИММЛЖ, |
|||||||
|
а |
|
|
относительная толщина стенок ЛЖ >0,45 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
н о рм |
|
2 – концентрическая гипертрофия ЛЖ: повышен ИММЛЖ, |
|||||||
|
|
|
||||||||
|
|
|
|
относительная толщина стенок ЛЖ 0,45 |
|
|
||||
|
|
|
3 – эксцентрическая гипертрофия ЛЖ: повышен ИММЛЖ, |
|||||||
|
|
|
|
относительная толщина стенок ЛЖ <0,45 |
|
|
||||
|
|
|
Относительная толщина стенок ЛЖ равна сумме толщины меж- |
|||||||
1 |
2 |
3 |
желудочковой перегородки и толщины задней стенки ЛЖ, делен- |
|||||||
ной на конечный диастолический размер ЛЖ |
|
|
||||||||
|
|
|
|
|
||||||
|
|
|
Концентрическая гипертрофия ЛЖ ассоциируется с более высоким |
|||||||
|
|
|
риском развития сердечно-сосудистых осложнений |
|
|
|||||
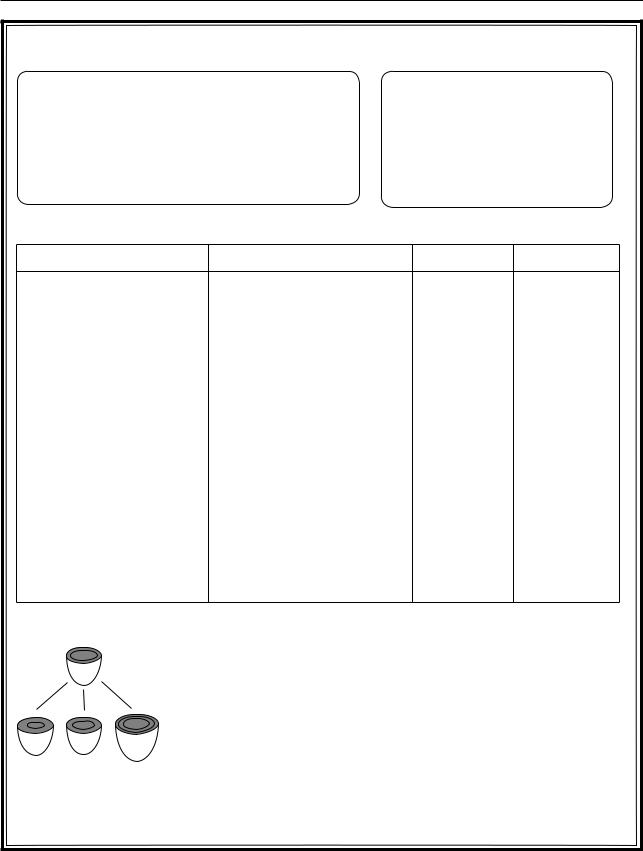
Рис. 3.29. Гипертрофия миокарда левого желудочка |
|
|
|
|
|
|
||||
Глава 3. Основы диагностики и частной патологии органов кровообращения |
207 |
|
|
3.16. СИНДРОМ ГИПЕРТРОФИИ МИОКАРДА ЛЕВОГО ЖЕЛУДОЧКА
ЭхоКГ является в настоящее время широко распространенным, неинвазивным и достаточно точным методом оценки выраженности гипертрофии миокарда, в том числе определения его массы, а также оценки его функционального состояния. При использовании эхокардиографических критериев частота выявления гипертрофии ЛЖ у больных ГБ составляет 50–60% по сравнению с 5–7% по ЭКГ критериям.
Синдром гипертрофии ЛЖ, или утолщение стенок, развивается, когда левый желудочек работает в условиях хронической перегрузки давлением и/или объемом (повышенная постнагрузка и/или преднагрузка).
Структурно-функциональные изменения левого желудочка могут сопровождаться увеличением толщины стенок ЛЖ, т.е. развитием гипертрофии, которая в зависимости от преобладания нагрузки на миокард давлением или объемом может иметь концентрический или эксцентрический характер.
Геометрия ЛЖ может меняться без нарастания массы миокарда за счет уменьшения размеров полости ЛЖ, приводя к формированию концентрического ремоделирования левого желудочка. Эта классификация типов ремоделирования ЛЖ была предложена в 1992 г. А. Ganau и используется по сей день. Следует отметить, что у ряда больных происходит асимметричное утолщение межжелудочковой перегородки.
Для определения типов геометрии ЛЖ методом ЭхоКГ оценивают массу миокарда ЛЖ (ММЛЖ) и индекс массы миокарда ЛЖ (ИММЛЖ):
ММЛЖ=1,04 [(ТМЖП+ТЗС ЛЖ+КДР ЛЖ)3- (КДР ЛЖ)3]-13,6
где ММЛЖ – масса миокарда левого желудочка, г; 1,04 – коэффициент плотности сердечной мышцы; ТМЖП – толщина межжелудочковой
перегородки; ТЗС ЛЖ – толщина задней стенки левого желудочка; КДР ЛЖ – конечный диастолический размер ЛЖ.
ИММЛЖ также рассчитывается как отношение ММЛЖ/ППТ, где ППТ – площадь поверхности тела.
Также рассчитывают относительную толщину стенок (ОТС) миокарда ЛЖ по формуле:
ОТС=ТМЖП+ТЗС ЛЖ/КДР.
На основании ИММЛЖ и ОТС выделяют следующие типы геометрии ЛЖ:
1) Нормальная геометрия ЛЖ – нормальный ИММЛЖ, ОТС менее 0,45.
2)Концентрическое ремоделирование – нормальный ИММЛЖ, ОТС более 0,45.
3)Концентрическая гипертрофия – высокий ИММЛЖ, ОТС равна 0,45 и более.
4)Эксцентрическая гипертрофия – высокий ИММЛЖ, ОТС менее 0,45.
Для определения симметричной и асимметрической гипертрофии межжелудочковой перегородки необходимо рассчитать отношение ТМЖП
кТЗС ЛЖ. При этом ТМЖП/ТЗС ЛЖ более 1,3 рассматривается как диагностический маркер ассиметричной гипертрофии ЛЖ.
Гипертрофия ЛЖ является независимым ФР для ХСН, ИБС, желудочковых нарушений ритма и внезапной смерти.
К основным механизмам повышения сердеч- но-сосудистого риска при ГЛЖ относятся: нарушение электрофизиологии миокарда с ухудшением желудочковой проводимости и замедлением реполяризации; ухудшение коронарной перфузии, вазодилатации и уменьшение плотности капилляров; нарушение сократительной способности миокарда.
У большинства пациентов с ГЛЖ нарушается диастолическая функция ЛЖ, которая выявляется на ранних этапах ремоделирования сердца. Отношение скоростей раннего и позднего диастолического наполнения (Е/А) менее 1 по данным ЭхоКГ свидетельствует о нарушении диастолической функции ЛЖ.
208 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
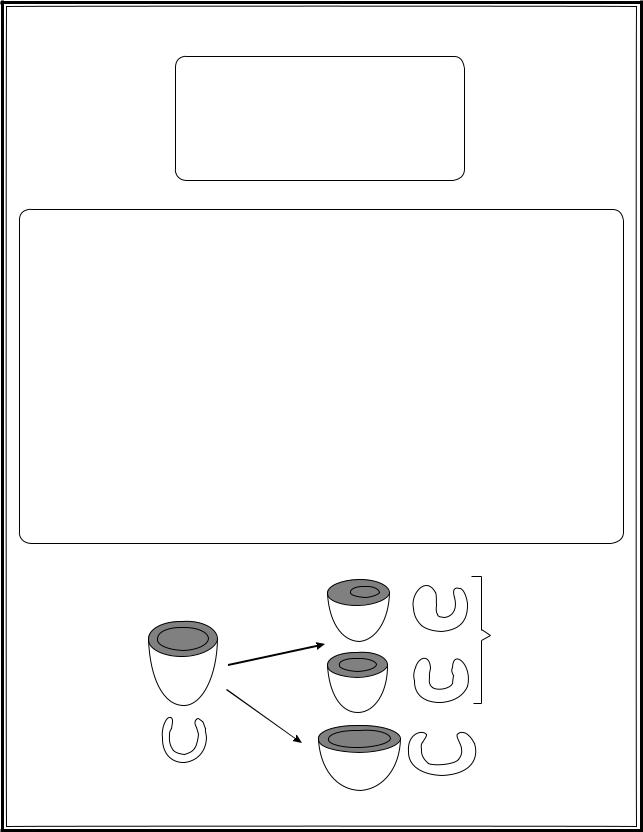
СИНДРОМ ДИЛАТАЦИИ (ЛЖ)
Частые причины:
–АГ;
–аортальная недостаточность;
–ИБС;
–дилатационная кардиомиопатия
Признаки дилатации ЛЖ
1. Пальпаторные:
–смещение верхушечного толчка влево и вниз;
–площадь верхушечного толчка больше 3 см
2. Перкуторные:
–расширение относительной сердечной тупости влево;
–увеличение поперечника сердца;
–аортальная конфигурация сердца
3. Аускультативные:
–ослабление I тона на верхушке;
–систолический шум на верхушке (относительная недостаточность митрального клапана)
4. Данные исследований:
–ЭхоКГ: конечный диастолический размер ЛЖ более 5,6 см;
–рентгенологические исследования: кардиоторакальный индекс выше 50%
Гипертрофированный ЛЖ
Нормальный ЛЖ
Дилатированный ЛЖ
Рис. 3.30. Синдром дилатации ЛЖ
Глава 3. Основы диагностики и частной патологии органов кровообращения |
209 |
|
|
3.17. СИНДРОМ ДИЛАТАЦИИ ЛЕВОГО ЖЕЛУДОЧКА
Синдром дилатации ЛЖ развивается при хронической перегрузке объемом (повышенная преднагрузка).
ЭКГ признаки гипертрофии ЛЖ выявляются как при гипертрофии ЛЖ, так и при дилатации его полости. ЭхоКГ позволяет провести дифференциальную диагностику между дилатацией и гипертрофией ЛЖ.
Характерный признак дилатации ЛЖ при ЭхоКГ – увеличение КДР ЛЖ более 5,6 см.
При оценке размеров ЛЖ методом ЭхоКГ необходимо определить функциональную целостность клапанов, гипертрофию стенок желудочков, локальную (регионарную, сегментарную) сократимость, а также оценить систолическую и диастолическую функции ЛЖ для выявления дисфункции сердечной мышцы и ее причины.
Рентгенологическое исследование позволяет подтвердить наличие дилатации ЛЖ. Достоверными рентгенологическими признаками являются:
–увеличение поперечного размера сердечной тени до 15,5 см и более у мужчин и до 14,5 см и более у женщин;
–увеличение кардиоторакального индекса (отношения поперечного размера тени сердца к внутреннему поперечному размеру грудной клетки) до 50% и более.
Кардиомегалия—увеличениеразмеровсердца– терминальная фаза многих заболеваний сердца, в течении которых появляется сходная симптоматика в виде дилатации полостей, нарушения сократительной функции, сердечного ритма, тромбоэмболических осложнений.
Увеличение размеров сердца может быть выявлено уже при физическом обследовании. Наличие ожирения, выраженной эмфиземы легких затрудняет перкуссию и является причиной диагности-
ческих ошибок. Смещение сердца при пневмотораксе может симулировать кардиомегалию.
При минимальном увеличении сердца (до 30% от нормы) левая граница относительной сердечной тупости смещена на 1 см кнаружи от левой срединно-ключичной линии.
При умеренном увеличении сердца (на 31-50% от нормы) левая граница относительной сердечной тупости достигает передней аксиллярной линии, верхняя – нижнего края II ребра.
При значительном увеличении сердца (более 51% от нормы) левая граница относительной сердечной тупости выходит за пределы передней
аксиллярной линии, верхняя достигает верхнего края II ребра, правая – правой окологрудинной линии.
Причинами кардиомегалии могут быть:
–поражениясердечноймышцыявляетсясамой распространенной причиной кардиомегалии и встречается у больных с артериальной гипертонией, постинфарктной аневризмой сердца, кардиосклерозом, миокардитом и его исходами, алкогольным поражением сердца, дилятационной кардиомиопатией). При сборе анамнеза важно уточнить связь симптомов с перенесенной 2–3 недели назад вирусной инфекцией, наличие неконтролируемой артериальной гипертонии, стенокардии, перенесенных инфарктов миокарда, злоупотребление алкоголем. Для дифференциальной диагностики особое значение имеет длительность жизни больного с симптомами декомпенсации и эффективность терапии адекватными дозами лекарственных препаратов;
–врожденные и приобретенные пороки сердца и крупных сосудов – как правило, умеренное расширение границ сердца, усиление сердечного толчка, пульсация шейных вен, признаки венозной гипертонии по большому кругу кровообращения;
–состояния,сопровождающиесянакоплением жидкости в полости перикарда (гидроперикард при сердечной недостаточности, экссудативный перикардит, опухоль перикарда). Больные характеризуются значительным расширением границ сердца, отсутствием верхушечного и сердечного толчка, набуханием шейных вен.