Материал: Klyuchevye_Momenty_Diagnostiki_Vnutrennikh_Bolezney_Kobalava
Глава 3. Основы диагностики и частной патологии органов кровообращения |
185 |
|
|
3.11.2. ХРОНИЧЕСКИЙ КОРОНАРНЫЙ СИНДРОМ. СТАБИЛЬНАЯ СТЕНОКАРДИЯ НАПРЯЖЕНИЯ. ВАЗОСПАСТИЧЕСКАЯ СТЕНОКАРДИЯ
Стенокардия – клинический синдром, характеризующийся дискомфортом в грудной клетке, челюсти, плече, спине или руке. Боль типично провоцируется физической нагрузкой или эмоциональным стрессом и облегчается в покое или приемом нитроглицерина. Стенокардия обычно возникает у пациентов с поражением, как минимум, одной крупной эпикардиальной артерии. Кроме того, может встречаться у лиц с поражением клапанов сердца, гипертрофической кардиомиопатией или неконтролируемой АГ. Стенокардия может возникать у пациентов с неизмененными коронарными артериями, миокардиальная ишемия в этом случае обусловлена ангиоспазмом или дисфункцией эндотелия.
Следует определить наличие ФР ИБС. Наличие в анамнезе цереброваскулярных заболеваний и заболеваний периферических сосудов увеличивает вероятность ИБС. При физикальном обследовании пациента во время эпизода боли могут быть выявлены симптомы, свидетельствующие в пользу ИБС: дополнительные тоны сердца или ритм галопа, шум митральной регургитации, парадоксальное расщепление II тона, хрипы в базальных отделах легких, проходящие после прекращения боли.
При стенокардии с постоянным порогом ишемии
приступ возникает при одном и том же уровне нагрузки (количественным выражением которого служит произведение ЧСС и АД) и обычно проходит в течение нескольких минут после прекращения нагрузки или приема нитроглицерина. Ишемия обусловлена стенозом коронарных артерий. При стенокардии с меняющимся порогом ишемии приступ возникает при разных уровнях нагрузки, характер симптомов может резко меняться день ото дня и даже в течение нескольких часов. Факторами, провоцирующими ишемию, служат охлаждение, прием пищи, курение, возбуждение, страх. Ишемия миокарда обусловлена не только стенозом коронарных артерий, но
испазмом: к постоянному препятствию добавляется динамическое.
Убольных стенокардией эпизоды ишемии миокарда часто возникают бессимптомно. Возможный механизм безболевой ишемии миокарда – повышение болевого порога. Признаки
ишемии регистрируют раньше (при меньших ЧСС
иАД), чем появляется стенокардия. Первым про-
явлением могут быть дисфункция ЛЖ, аритмии или внезапная смерть. Безболевая ишемия чаще возникает по утрам. Ей особенно подвержены пожилые и больные СД. Безболевая ишемия – плохой прогностический признак независимо от наличия стенокардии.
Вазоспастическая стенокардия (вариантная стенокардия, стенокардия Принцметала) обусловлена преходящим спазмом эпикардиальных коронарных артерий, возникающих без видимых причин. Стенокардия чаще всего возникает в покое и проявляется подъемом сегмента ST на ЭКГ. При этом возможны нарушения проводимости и желудочковые аритмии. Приступы чаще возникают между 12 ч ночи и 8 ч утра. Среди больных вазоспастической стенокардией преобладают курящие, и возраст их моложе, чем тех, кто страдает типичной ИБС атеросклеротического происхождения. Прогноз зависит от тяжести коронарного атеросклероза, частоты возник-
новения приступов стенокардии и их тяжести. Лечение: аспирин, нитраты, антагонисты кальция. При сочетании с коронарным атеросклерозом -адреноблокаторы эффективны, но могут вызвать спазм.
Под синдромом Х понимают такое состояние, при котором приступы стенокардии сопровождаются объективными признаками ишемии миокарда (такими как депрессия сегмента ST на ЭКГ), при отсутствии коронарного атеросклероза по данным коронароангиографии. Может иметь место нарушение механизма дилатации мелких сосудов (дисфункция эндотелия). Стенокардические эпизоды у больных с синдромом Ч часто более длительны и менее связаны с физической нагрузкой, чем у больных с атеросклеротическим стенозом коронарной артерии. Прогноз благоприятный.
При оценке состояния больных с хронической стабильной стенокардией важно идентифицировать больных с повышенным риском, прогноз которых может быть улучшен операцией реваскуляризации. Прогноз хуже у больных с плохой сократительной функцией ЛЖ, большим числом пораженных сосудов, более проксимальной локализацией коронарного стеноза, большей тяжестью повреждений, тяжелой стенокардией, легко прровоцируемой стенокардией и большим возрастом.
186 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
||
|
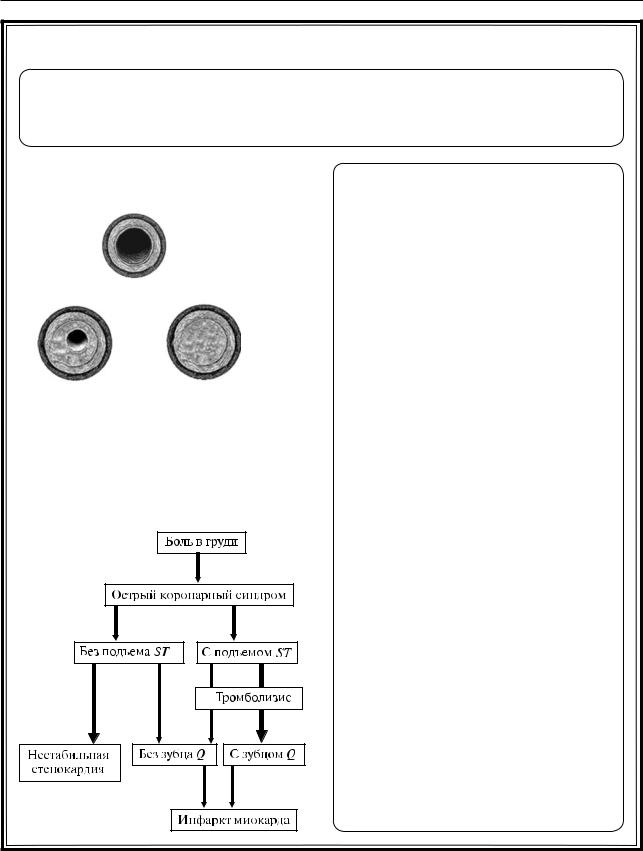
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ |
||
Острый коронарный синдром – любая группа клинических признаков или |
|||
симптомов, позволяющих подозревать острый инфаркт миокарда или неста- |
|||
бильную стенокардию |
|
||
Состояние коронарных артерий |
Нестабильная стенокардия |
||
|
|
||
|
|
Клинические проявления: |
|
|
Норма |
1. Впервые возникшая стенокардия |
|
|
напряжения (не более 1 мес) |
||
|
|
||
|
|
2. Стенокардия, впервые возник- |
|
|
|
шая в покое |
|
|
|
3. Прогрессирующая стенокардия |
|
|
|
напряжения: |
|
Коронарный |
Тромбоз коронарной |
– увеличение частоты и/или про- |
|
должительности загрудинных |
|||
атеросклероз |
артерии |
||
болей; |
|||
|
|
||
|
|
– снижение переносимости физи- |
|
|
|
ческой нагрузки; |
|
Классификация и исход ОКС |
– увеличение в потребности нит- |
||
ратах вдвое; |
|||
|
|
||
|
|
– усиление интенсивности болево- |
|
|
|
го синдрома; |
|
|
|
– ранняя постинфарктная стено- |
|
|
|
кардия – возобновление присту- |
|
|
|
пов стенокардии через 1–2 нед |
|
|
|
после ИМ |
|
|
|
Лабораторные и ЭКГ-признаки: |
|
|
|
1. Во время приступа возможны: |
|
|
|
– депрессия сегмента ST ниже 2 мм; |
|
|
|
– изменение зубца Т; |
|
|
|
– нестойкие подъемы ST |
|
|
|
2. Отсутствует повышение кардио- |
|
|
|
специфических маркеров (тропо- |
|
|
|
нин, КФК-МВ) |
|
Рис. 3.19. Острый коронарный синдром. Нестабильная стенокардия |
|||
Глава 3. Основы диагностики и частной патологии органов кровообращения |
187 |
|
|
3.11.3. ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ
ИБС, как и всякое хроническое заболевание, протекает с периодами стабильного течения и обострений. Период обострения ИБС обозначают как острый коронарный синдром (ОКС). Этим термином объединяют такие клинические состояния, как ИМ и нестабильная стенокардия (НС). НС и ИМ являются разными клиническими проявлениями единого патофизиологического процесса: тромбоза различной степени выраженности над надрывом атеросклеротической бляшки или эрозией эндотелия коронарной артерии
ипоследующих дистальных тромбоэмболий. Термин «ОКС» введен в клиническую практику для решения вопроса о применении активных методов лечения, в частности тромболитической терапии до установления окончательного диагноза. При подозрении на ОКС больной по клиническим и ЭКГ-признакам может быть отнесен к
одной из двух его основных форм.
Острый коронарный синдром с подъемами сегмента ST. Больные с наличием боли или других неприятных ощущений (дискомфорта) в грудной клетке и стойкими подъемами сегмента ST или «новой» (впервые возникшей или предположительно впервые возникшей) блокадой левой ножки пучка Гиса на ЭКГ. Стойкие подъемы сегмента ST отражают наличие острой полной окклюзии коронарной артерии. Целью лечения является быстрое и стойкое восстановление просвета сосуда. Для этого используются тромболитические агенты или прямая ангиопластика.
Острый коронарный синдром без подъемов сегмента ST. Больные с наличием боли в грудной клетке и изменениями на ЭКГ, свидетельствующими об острой ишемии миокарда, но без подъемов сегмента ST. У этих больных могут отмечаться стойкие или преходящие депрессии ST, инверсия, сглаженность или псевдонормализация зубца T. ЭКГ при поступлении бывает
инормальной. Стратегия ведения таких больных заключается в устранении ишемии и симптомов, наблюдении с повторной регистрацией ЭКГ и определением маркеров некроза миокарда [сердечных тропонинов и/или МВ-фракции креатинфосфокиназы (КФК)]. Тромболитики не эффективны и не используются. Лечебная тактика зависит от степени риска больного.
ИМ без подъемов сегмента ST – острый процесс ишемии миокарда, достаточной тяжести и продолжительности, чтобы вызвать некроз миокарда.
У большинства больных, у которых болезнь начинается как ИМ без подъемов ST, не появляются
зубцы Q. Отличается от НС наличием (повышением уровней) маркеров некроза миокарда, которые при НС отсутствуют.
Нестабильная стенокардия может иметь следующие клинические проявления:
–стенокардия покоя – приступы стенокардии покоя, продолжительность которых превышает 20 мин, возникшие в течение последней недели;
–впервые возникшая тяжелая стенокардия (продолжительностью не более 1 мес, в течение которого уровень стенокардии достиг III–IV ФК по Канадской классификации);
–погрессирующая стенокардия – изменение характера приступов стенокардии в течение последнего месяца (уровень стенокардии возрастаетпо крайней мере, на один ФК, и достигает, как минимум, III ФК по Канадской классификации);
–постинфарктная (возвратная, перинфарк-
тная) стенокардия (ПСК) – возникновение или учащение приступов стенокардии через 24 часа и до 8 нед после развития ИМ;
–стенокардия, развившаяся в течение 1–2 мес после успешной операции АКШ или баллонной ангиопластики.
ЭКГ покоя – основной метод оценки больных с ОКС. Регистрацию ЭКГ следует стремиться проводить во время симптомов и сравнивать с ЭКГ, зарегистрированной после их исчезновения. ЭКГ-признаки нестабильной ИБС – смещения сегмента ST и изменения зубца T. Сердечные тропонины T и I, как маркеры некроза миокарда, изза большей специфичности и надежности предпочтительнее традиционно определяемых КФК и ее МВ-фракции. Для выявления или исключения повреждения миокарда необходимы повторные взятия крови и измерения в течение 6–12 ч после поступления и после любого эпизода сильной боли в грудной клетке.
Лечение:
–антиишемические препараты ( -блокаторы, антагонисты кальциевых каналов);
–антитромботические препараты (прямые и непрямые антикоагулянты);
–антитромбоцитарные препараты (дезагреганты);
–антиангинальные препараты (нитраты);
–коронарная реваскуляризация.
188 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
ИНФАРКТ МИОКАРДА
Инфаркт миокарда – некроз сердечной мышцы вследствие острого несоответствия потребности миокарда в кислороде и его доставки Причина – тромбоз коронарных артерий на фоне атеросклеротического поражения
Классификация ИМ
По глубине некроза:
1.ИМ с зубцом Q
2.ИМ без зубца Q
По локализации:
1.ИМ левого желудочка – передний, перегородочный, верхушечный, боковой, задний (нижний) и их комбинации
2.ИМ правого желудочка
3.ИМ предсердий
Периоды ИМ
1.Острейший (от 30 мин до 2 ч)
2.Острый (от 2 ч до 10–14 дней)
3.Подострый (до 1 мес)
4.Постинфарктный (свыше 1 мес)
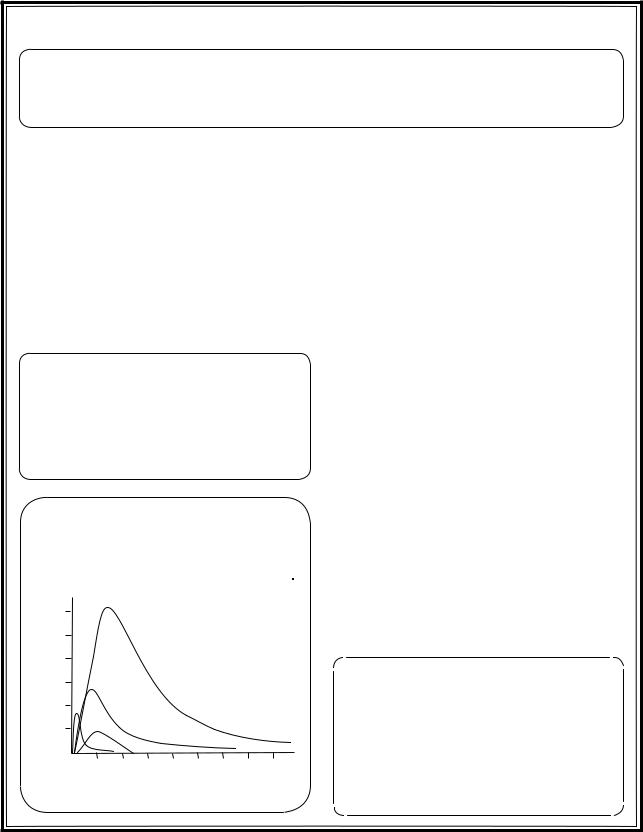
Динамика маркеров некроза миокарда
А – миоглобин В – тропонин T С – МВ-КФК
BD – тропонин I при
50
|
|
|
|
|
|
нестабильной стено- |
||||
уровня,от |
острогоИМ |
20 |
|
|
|
кардии |
|
|
|
|
10 |
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
Кратноечисло |
характерногодля |
5 |
C |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
1 |
A |
|
|
|
|
|
|
|
||
|
|
2 |
|
|
|
|
|
|
|
|
|
|
|
Граница принятия решения о наличии ИМ |
|
|
|||||
|
|
|
D |
|
Верхняя граница нормы |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0 |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
|
|
|
|
Дни после развития острого ИМ |
|
|
||||
Характеристика болевого синдрома при ИМ
1.Характер боли:
–приступообразная;
–давящая;
–жгучая;
–сопровождается страхом смерти
2.Локализация: за грудиной
3.Иррадиация:
–левое плечо;
–левая лопатка;
–нижняя челюсть;
–шея;
–эпигастральная область
4.Продолжительность: более 30 мин
5.Нет эффекта от нитратов, боль купируется
наркотическими анальгетиками
Показатели резорбционно-некротического синдрома и маркеры воспаления при ИМ
|
Начало |
Длительность |
Показатели |
повышения |
повышения |
|
в крови |
в крови |
|
|
|
Тропонин Т |
3–4 ч |
3–5 сут |
|
|
|
КФК-МВ |
4–8 ч |
2–4 сут |
|
|
|
КФК |
3–8 ч |
3–6 сут |
|
|
|
АсАТ |
24 ч |
4–7 сут |
|
|
|
Миоглобин |
2 ч |
3–5 сут |
|
|
|
ЛДГ |
24–48 ч |
7–10 сут |
|
|
|
Лейкоцитоз |
3–4 ч |
3–10 сут |
|
|
|
СОЭ |
2–3 сут |
2–4 нед |
|
|
|
Осложнения
1.Острая аневризма сердца
2.Разрыв миокарда
3.Острая сердечная недостаточность: отек легких, сердечная астма
4.Нарушения ритма и проводимости
5.Тромбоэмболии
6.Синдром Дресслера
Рис. 3.20. Инфаркт миокарда
Глава 3. Основы диагностики и частной патологии органов кровообращения |
189 |
|
|
3.11.4. ИНФАРКТ МИОКАРДА
Инфаркт миокарда – это некроз сердечной мышцы из-за тромбоза коронарных артерий на фоне их атеросклероза. В редких случаях ИМ возникает вследствие эмболии коронарного сосуда, а также на фоне воспалительных поражений коронарных артерий (ревматического коронариита, узелкового периартериита, облитерирующего эндартериита).
Помимо типичного болевого синдрома, при ИМ возможны:
–ИМ с атипичной локализацией боли (в левой руке, левой лопатке, области шеи, нижней челюсти), при этом боль за грудиной отсутствует;
–астматическая форма – резкое появление одышки, вплоть до удушья, обусловленное быстрым развитием острой левожелудочковой недостаточности, отека легких;
–абдоминальная форма (или гастралгическая) – наблюдается при диафрагмальном ИМ, сопровождается возникновением боли в животе, тошнотой, рвотой;
–коллаптоидная форма – внезапное падение АД, развитие обморочного состояния, особенно у людей пожилого возраста;
–аритмическая форма – пароксизмальная мерцательная аритмия, желудочковая или наджелудочковая тахикардия, иногда АВ-бло- када;
–церебральная форма – на первый план выступают симптомы ишемии головного мозга;
–безболевая форма.
Диагноз ИМ не вызывает сомнений при наличии 3 критериев:
1)болевого синдрома;
2)патогномоничных изменений ЭКГ (патологический зубец Q, подъем или депрессия ST);
3)типичной динамики в крови биомаркеров некроза миокарда (тропонинов Т, I или активности КФК-МВ).
При наличии двух критериев диагноз является вероятным, одного – сомнительным.
Специфичными маркерами гибели кардиомиоцитов являются МВ-фракция КФК, кардиотропонины Т и I. Тем не менее повышение их не всегда говорит об ИМ: уровень тропонина Т в крови может увеличиваться при некоронарогенных заболеваниях миокарда (миокардит, кардиомиопатия), ОСН, острой алкогольной интоксикации, ХПН.
Диагноз ИМ, развившегося как осложнение внутрикоронарных вмешательств, устанавлива-
ется либо при повышении уровня тропонинов (в первые 6–8 ч и через 24 ч), либо при увеличении содержания в крови КФК-МВ после вмешательства, либо если уровень КФК-МВ превышает норму более чем в 3 раза.
По вариантам клинического течения выделяют ИМ:
–затяжной (удлинение острейшего более 48–72 ч и острого периодов без «светлого промежутка» с образованием новых очагов некроза);
–рецидивирующий (формирование новых очагов в промежутке 72 ч – 1 мес);
–повторный (после 1 мес);
–осложненный.
Принципы лечения.
1.Купирование болевого синдрома:
– наркотические анальгетики;
– нейролептаналгезия.
2.Тромболизис. Показания: ОКС со стойким
подъемом сегмента ST, проводится не позднее чем через 12 ч после начала болевого приступа.
3.Ангиопластика.
4.Медикаментозное лечение:
–аспирин;
–-адреноблокаторы;
–ингибиторы ангиотензинпревращающего фермента (АПФ);
–статины.