Материал: Klyuchevye_Momenty_Diagnostiki_Vnutrennikh_Bolezney_Kobalava
Глава 3. Основы диагностики и частной патологии органов кровообращения |
175 |
|
|
3.8. АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ
Измерение АД производится после не менее чем 5-минутного отдыха пациента, в течение 1 ч до измерения пациент не должен курить и употреблять кофе.
Пациент должен сидеть, опираясь на спинку стула, с расслабленными, не скрещенными ногами. Опора спины на спинку стула и руки на поддерживающую поверхность исключает возможность регистрации ложно повышенного АД вследствие изометрического сокращения мышц. Говорить во время измерения АД не разрешается.
Во время первого визита АД измеряют в положениях сидя, лежа и стоя. У пожилых больных и пациентов с СД рекомендуется измерение АД
вэтих 3 положениях во время всех посещений. Размер манжетки подбирают индивидуально. Манжетка тонометра должна охватывать не менее 80% окружности и не менее 40% длины плеча пациента. Использование слишком узкой или короткой манжетки приводит к ложному завышению АД, слишком широкой – к занижению.
Середина баллона манжетки должна находиться точно над пальпируемой плечевой артерией на уровне четвертого межреберья пациента
вположении сидя или на уровне средней подмышечной линии в положении лежа. При положении манжетки ниже уровня сердца АД завышается, выше – занижается. Нижний край манжетки на 2,5 см выше локтевой ямки. Между манжеткой и поверхностью плеча пациента должен проходить палец.
Мембрана стетоскопа полностью прилегает к поверхности плеча в месте максимальной пульсации плечевой артерии (чуть выше локтевой ямки). Головка стетоскопа не должна касаться манжетки или трубок. Нагнетать воздух в манжетку следует быстро, а выпускать – медленно (2 мм рт.ст. в 1 с).
Фазы тонов Короткова
I фаза – появление постоянных тонов. Инте-
нсивность звука постепенно нарастает по мере сдувания манжетки. Первый из двух последовательных тонов определяется как САД по ближайшему делению шкалы (2 мм рт.ст.). При появлении I фазы между двумя минимальными делениями, систолическим считают АД, соответствующее более высокому уровню.
II фаза – появление шума и «шуршащего» звука при дальнейшем сдувании манжетки.
III фаза – период, во время которого звук напоминает хруст и нарастает по интенсивности.
IV фаза – соответствует резкому приглушению, появлению мягкого «дующего» звука. Эта
фаза может быть использована для определения ДАД при слышимости тонов до нулевого деления (отсутствие V фазы тонов Короткова (феномен «бесконечного тона»), может наблюдаться у детей, во время беременности, при тиреотоксикозе, лихорадке, аортальной недостаточности).
V фаза - характеризуется исчезновением последнего тона и соответствует уровню ДАД.
При первом посещении измерение АД производят на обеих руках. Для дальнейших измерений выбирают руку с более высокими показателями систолического АД. Измерения АД выполняют 2 и более раз с интервалом не менее 1 минуты. При различии более чем на 10 мм рт.ст. или при выраженных нарушениях ритма сердца необходимо дополнительное измерение АД. Оценивают среднее значение последних 2 (или 3) измерений.
Проблемные ситуации при измерении АД.
Аускультативный провал - период временного отсутствия звука между фазами I и II тонов Короткова. Может продолжаться до 40 мм рт.ст. Наблюдается при высоком САД. Для избегания ошибки предварительное пальпаторное определение уровня САД и продолжение аускультации на протяжении не менее 20 мм рт.ст., если уровень ДАД > 90 мм рт.ст.
Очень большая окружность плеча (ожирение, очень развитая мускулатура), коническая рука. У пациентов с окружностью плеча более 41 см или с конической формой плеча, когда не удается добиться нормального положения манжеты, точное измерение АД может быть невозможно. В таких случаях, используя манжету соответствующего размера, следует попытаться измерить АД пальпаторно и аускультативно на плече и предплечье, если при этом различие составит более 15 мм рт.ст., то АД, определенное пальпаторно на предплечье, точнее отражает истинный уровень.
Феномен псевдогипертонии. С возрастом наблюдается утолщение и уплотнение стенки плечевой артерии, она становится ригидной, поэтому тре-
буется более высокий (выше внутриартериального) уровень давления в манжетке для достижения компрессии ригидной артерии, в результате чего происходит ложное завышение уровня АД. Пальпация пульса на лучевой артерии при уровне давления в манжете, превышающем САД, помогает распознать эту ошибку. Следует пальпаторно определить АД на предплечье. При различии между САД, определенным пальпаторно и аускультативно, более 15 мм рт.ст., только прямое инвазивное измерение может определить истинный уровень АД у пациента.
176 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
ИССЛЕДОВАНИЕ ВЕН
Цель – выявление нарушения кровотока, связанные с обструкцией вен в результате тромбоза, флебита или сдавления извне, а также в результате недостаточности клапанов при варикозно расширенных венах
Тромбоз глубоких вен нижних конечностей
Факторы риска:
1.Стаз крови:
– аритмия;
– сердечная недостаточность;
– иммобилизация;
– варикозно расширенные вены;
– ожирение
2.Повреждение сосудов:
–травма;
–переломы
3. Повышение свертывания крови:
–опухоли (паранеопластический тромбоз);
–беременность;
–прием контрацептивов;
–полицитемия
Клинические проявления:
–чувство тяжести в ногах, распирающие боли;
–увеличение объема голени за счет отека на стороне поражения;
–болезненность при пальпации вен
Методы исследования вен:
–ультразвуковая допплерография;
–флебография
Лимфостаз
Осложнения:
– ТЭЛА
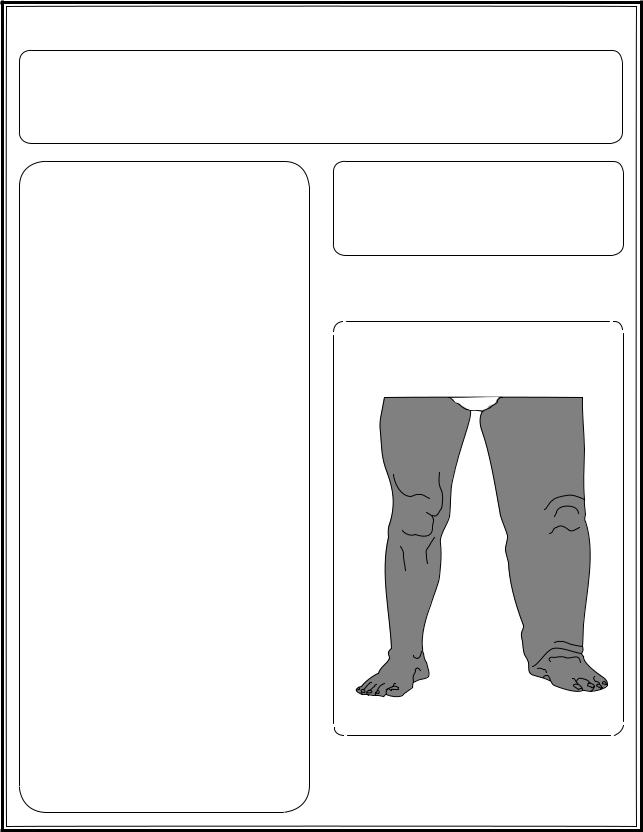
Рис. 3.14. Исследование вен. Тромбоз глубоких вен нижних конечностей
Глава 3. Основы диагностики и частной патологии органов кровообращения |
177 |
|
|
3.9.ИССЛЕДОВАНИЕ ВЕН
3.9.1.ОБЩИЕ ПОЛОЖЕНИЯ
Осмотр вен дает указания на:
1)местное изменение их проходимости, обусловленное собственным заболеванием (флебит или флеботромбоз), заболеванием соседних органов (опухоли) или органов, через которые они проходят (печень);
2)ослабление работы сердца, отражающееся на всей венозной сети.
Следствием уменьшения оттока крови по венозным сосудам являются расширение вен, цианоз и отек областей, из которой вена собирает кровь.
Во время физикального осмотра следует отметить факторы, предрасполагающие к венозным тромбозам (ожирение, изменения опорно-дви- гательного аппарата, особенно артропатии), и трофические изменения кожи, возникающие в результате нарушения оттока крови.
Классификация CEAP (от начальных букв клю-
чевых слов английского оригинала C – clinic, E – etiology, A – anatomy, P – patophysiology – клиника, этиология, анатомия, патофизиология).
Класс 0: нет видимых или пальпируемых признаков болезни вен.
Класс 1: телеангиоэктазии или сетчатые вены. Класс 2: варикозные вены.
Класс 3: отек.
Класс 4: изменения кожи, связанные с болезнями вен (пигментация, венозная экзема, липодерматосклероз).
Класс 5: изменения кожи как при классе 4 + зажившие язвы.
Класс 6: изменения кожи как при классе 4+ активные язвы.
При нарушении кровотока в крупной вене быстро развивается коллатеральное кровообращение. Эти коллатерали могут быть видны под
кожей в зависимости от места первичной обструкции. Выявление тромбоза при тромбофлебите глубоких вен голеней имеет большое значение в связи с высоким риском развития ТЭЛА (до 20% случаев тромбофлебита). Риск венозного тромбоза возрастает у лиц, ведущих малоподвижный образ жизни, особенно при длительном постельном режиме после операции или ИМ, а также после родов.
Иногда тромбоз глубоких вен у больных, находящихся в стационаре, клинически проявляется в виде незначительного ухудшения общего само-
чувствия, учащения ритма сердца и неожиданного повышения температуры тела. В классических случаях больные жалуются на чувство тяжести в ногах, распирающие боли. При осмотре обнаруживают увеличение объема голени или отек на стороне поражения. При этом может быть информативным измерение сантиметровой лентой окружностей голеней на одном и том же уровне слева и справа, особенно в динамике. Одностороннее увеличение объема голени – признак, свидетельствующий о возможном тромбофлебите глубоких вен голеней с нарушением в них кровотока и появлением отека тканей. Пораженная конечность теплая на ощупь; при тыльном сгибании стопы больной отмечает появление или усиление болевых ощущений в голени. При распространении тромбоза на бедренную или подвздошную вену может возникнуть напряжение тканей при пальпации этих вен, а больной будет отмечать значительное ухудшение общего самочувствия.
Варикозное расширение вен голеней часто сопровождается дискомфортом и повышенной утомляемостью ног при ходьбе, уменьшающимися в покое при их возвышенном положении. При осмотре хорошо видны варикозные расширения на нижних конечностях. Осмотр и пальпацию для выявления варикозного расширения вен необходимо проводить в положении больного стоя. Для оценки вен нижних конечностей больной должен стоять на теплой поверхности, так, чтобы осматривающий мог комфортно сидеть. Колено должно быть слегка согнуто для расслабления мышц и глубоких фасций. При наличии варикозного расширения вен иногда требуется проба со жгутом (для выявления уровня венозного рефлюкса).
178 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
||
|
ИССЛЕДОВАНИЕ ВЕН. ВЕНОЗНОЕ ДАВЛЕНИЕ |
||
|
Венозное давление – это давление, которое кровь, находящаяся в просвете |
||
|
вены, оказывает на ее стенку. |
|
|
|
|
В норме ЦВД составляет 6–12 мм вод.ст. |
|
|
|
|
Определение скорости кровотока |
|
Причины увеличения |
Определение магнезиального вре- |
|
|
венозного давления: |
||
|
мени: внутривенно вводится 2 мл |
||
|
|
|
|
|
– правожелудочковая недостаточ- |
25 % раствора MgSO4, определяется |
|
|
время с момента появления чувства |
||
|
ность любой этиологии; |
||
|
жара в голове. |
||
|
– пороки сердца; |
|
|
|
|
В норме магнезиальное время |
|
|
– констриктивный перикардит; |
||
|
составляет 15 с. |
||
|
– сердечная недостаточность |
||
|
Магнезиальное время увеличивается |
||
|
|
|
|
|
|
|
при недостаточности кровообращения |
|
|
Ориентировочное определение ЦВД |
|
|
|
Наружная яремная вена |
|
|
|
Направление измерения ЦВД |
|
|
|
Латеральная головка грудино- |
|
|
|
ключично-сосцевидной мышцы |
|
|
|
Ключица |
|
|
|
Медиальная головка грудино- |
|
|
|
ключично-сосцевидной мышцы |
|
|
|
}ЦВД=5+эта высота, см |
|
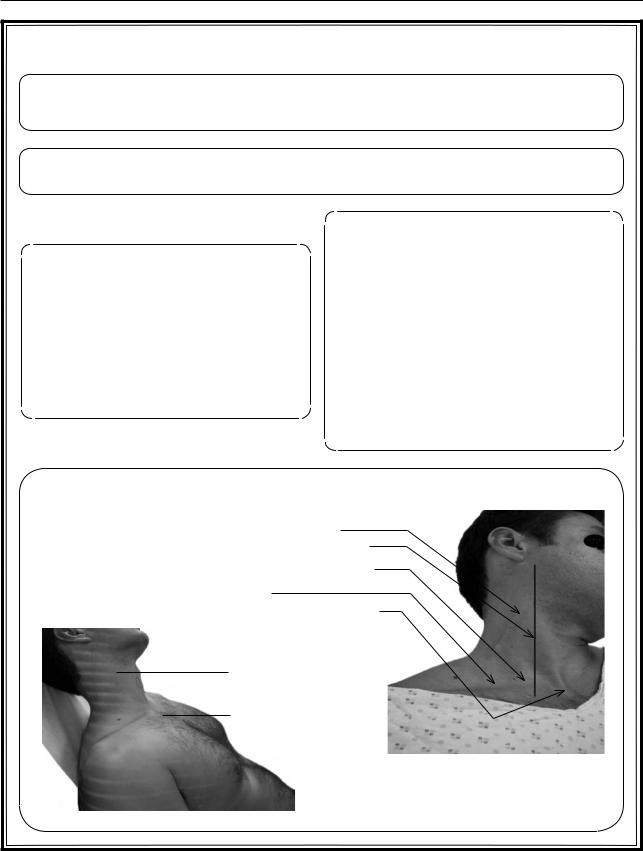
Рис. 3.15. Исследование вен. Венозное давление |
|
||
Глава 3. Основы диагностики и частной патологии органов кровообращения |
179 |
|
|
3.9.2. ВЕНОЗНОЕ ДАВЛЕНИЕ
Системное венозное давление значительно ниже АД. Несмотря на то, что венозное давление практически полностью зависит от сокращения ЛЖ, большая часть этого усилия расходуется на ток крови через артериальную систему и капиллярное русло.
Стенки вен содержат значительно меньше гладкомышечных клеток, чем стенки артерий. Это снижает тонус вен и делает их более растяжимыми.
Другими важными детерминантами венозного давления являются объем крови и способность правых отделов сердца проталкивать кровь через артериальную систему легочной артерии. Болезни сердца могут менять каждую из этих переменных, приводя к отклонениям в центральном венозном давлении (ЦВД).
Например, венозное давление падает при зна-
чительном снижении фракции выброса ЛЖ или объема крови в целом, оно повышается при несостоятельности правых отделов или при повышении давления в полости перикарда, затрудняющем возврат крови к правому предсердию.
Величина венозного давления зависит от калибра вены, тонуса ее стенок, объемной скорости кровотока и величины внутригрудного давления. ЦВД – венозное давление в верхней и нижней полых венах. В норме ЦВД составляет 4–10 см вод.ст. или 0–6 мм рт.ст. (равно давлению крови в правом предсердии или незначительно превышает его). Важным признаком застоя крови в венозном русле большого круга кровообращения и повышения ЦВД является набухание шейных вен. Приблизительную величину венозного давления можно оценить по набуханию периферических вен, например кисти. Отчетливое набухание вен кисти возникает в положении на уровне или ниже левого предсердия. При поднятии кисти выше уровня левого предсердия (особенно более чем на 10 см) наблюдают заметное уменьшение кровенаполнения вен.
Ориентировочное представление о величине ЦВД можно составить при осмотре вен шеи. У здоровых лиц в положении лежа на спине со слегка приподнятым изголовьем (примерно под углом 45–60°) поверхностные вены шеи или не видны, или бывают наполненными только в пределах нижней трети шейного участка вены, приблизительно до уровня горизонтальной линии, проведенной через рукоятку грудины на высоте угла
Людовика (II ребро). При поднимании головы и плеч наполнение вен уменьшается и исчезает в
вертикальном положении. При застое венозной крови в большом круге кровообращения наполнение вен существенно выше уровня угла Людовика и сохраняется при поднимании головы и плеч и даже в вертикальном положении.
Оценить изменения ЦВД можно по величине столбика крови во внутренних яремных венах, называемой югулярным (яремным) венозным давлением (ЮВД).
Давление в яремных венах отражает давление в правом предсердии, предоставляя врачу важнейший клинический показатель функции сердца и гемодинамики его правых отделов.
ЮВД лучше всего оценивать на уровне внутренних яремных артерий, обычно на правой, так как именно она имеет наиболее прямое анатомическое соединение с правым предсердием. Внутренние яремные вены расположены под гру- дино-ключично-сосцевидными мышцами шеи и не видны снаружи. Поэтому врач должен уметь
распознавать пульсацию внутренних яремных вен, передающихся поверхностным структурам шеи, и быть при этом уверенным, что отличает эту венозную пульсацию от пульсации сонных артерий. Если пульсацию внутренних яремных вен выявить не удается, то может быть использована наружная яремная вена, хотя она менее надежна.
Для определения ЮВД следует освоить обнаружение наивысшей точки колебаний внутреннего яремного пульса и, при необходимости, точки, выше которой наружная яремная вена представляется спавшейся. ЮВД обычно измеряют в виде вертикального расстояния от угла грудины, костистого гребня, расположенного на уровне второго ребра, там, где рукоятка грудины соединяется с телом грудины.
Определение ЦВД также возможно с применением системы для в/в вливания (капельницы), присоединенной к катетеру, находящемуся в центральной вене. С этой целью систему отсоединяют от флакона и ждут, пока уровень жидкости в системе перестанет снижаться (т.е. давление в вене и давление столба жидкости в системе выравниваются). Высота столба жидкости в системе, выраженная в сантиметрах (см вод.ст.), достаточно точно отражает ЦВД. Наиболее точно ЦВД измеряют с помощью электроманометров при катетеризации правых отделов сердца.