Материал: Klyuchevye_Momenty_Diagnostiki_Vnutrennikh_Bolezney_Kobalava
170 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
ДИАСТОЛИЧЕСКИЕ ШУМЫ
Диастолические шумы возникают в период диастолы
Этиология
1.Наличие суженого отверстия на пути тока крови:
– стеноз митрального клапана;
– стеноз трикуспидального клапана
2.Обратный ток крови (регургитация) через неплотно смыкающиеся створки клапанов:
– недостаточность аортального клапана;
– недостаточность клапана легочной артерии
Типы диастолических шумов
1. Ранние (протодиастолические) шумы:
–недостаточность аортального клапана;
–недостаточность клапана легочной артерии
2.Мезодиастолические шумы
– митральный стеноз
3.Поздние диастолические (пресистолические) шумы
– митральный стеноз; –трикуспидальный стеноз;
– при недостаточности аортального клапана шум Остина–Флинта обусловлен относительным стенозом левого атриовентрикулярного отверстия
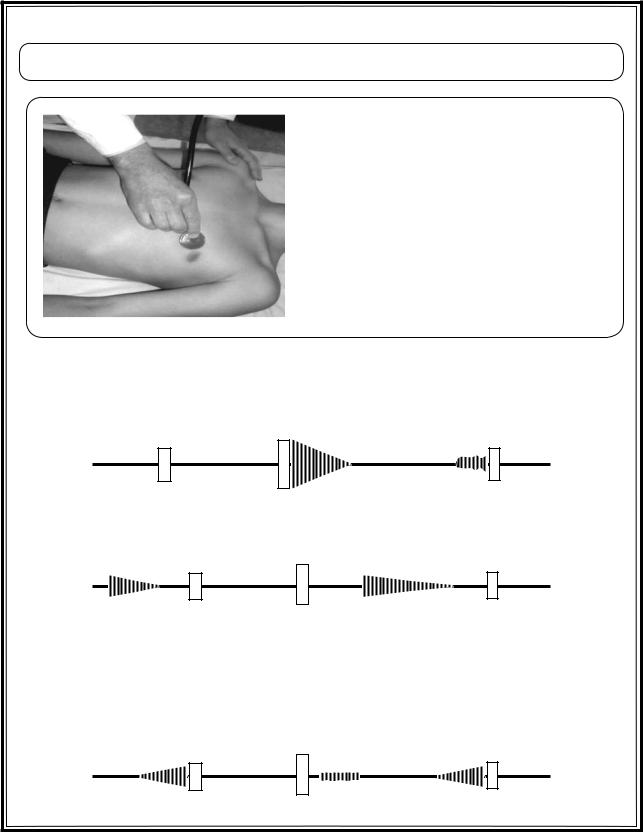
Рис. 3.11. Диастолические шумы
Глава 3. Основы диагностики и частной патологии органов кровообращения |
171 |
|
|
3.6.3.3. ДИАСТОЛИЧЕСКИЕ ШУМЫ
Диастолические шумы – возникающие во время диастолы. Чаще всего их вызывают:
1)сужение левого или правого атриовентрикулярного отверстия;
2)недостаточность аортального клапана или клапана легочного ствола;
3)незаращение боталова протока. Диастолический шум появляется после II тона
во время длинной паузы сердца. Выделяют по отношению к диастоле:
– протодиастолический шум – возникает в самом начале диастолы, сразу после II тона (при недостаточности аортального или легочного клапанов);
–мезодиастолический шум – выслушивается несколько позже II тона (при легком митральном стенозе);
–пресистолический (теледиастолический)
шум, появляется в конце диастолы (при тяжелыом митральном стенозе), пресистолический шум на верхушке – практически в 100% случаев свидетельствует в пользу стеноза левого атриовентрикулярного отверстия.
Основные причины появления диастолических шумов и их характеристики:
•при митральном стенозе возникает громкий пресистолический или мягкий мезодиастолический шум после тона открытия митрального клапана, лучше выслушиваемый в положении на левом боку, при задержке дыхания на выдохе. Эпицентр шума находится на верхушке сердца;
•при аортальной недостаточности выслушивается мягкий дующий протодиастолический шум во втором межреберье справа от грудины, в точке Боткина–Эрба, у верхушки сердца, проводящийся вдоль левого края грудины;
•при стенозе трикуспидального клапана возможно появление мягкого дующего шума у основания мечевидного отростка грудины, усиливающегося на вдохе;
•при недостаточности клапана легочного ствола появляется мягкий дующий шум во втором межреберье слева от грудины или в точке Боткина–Эрба, проводящийся вдоль левого края грудины.

172 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
АРТЕРИАЛЬНЫЙ ПУЛЬС
Артериальный пульс – это ритмические колебания стенки артерии, обусловленные изменением ее кровенаполнения в результате сокращения сердца
Свойства артериального пульса |
|
|
|
|
Симметричность: |
|
|
|
|
– симметричный; |
|
|
|
|
– несимметричный – pulsus differens |
|
|
|
|
Ритм: |
|
|
|
|
– правильный – pulsus regularis; |
|
|
|
|
– неправильный – pulsus irregularis; |
|
1 |
5 |
|
Дефицит пульса – pulsus deficiens |
|
|
|
|
Частота: |
|
2 |
6 |
|
– норма – 60–90 в мин; |
|
|
|
|
– тахикардия – выше 90 в мин; |
|
|
|
|
– брадикардия – ниже 60 в мин |
|
3 |
7 |
|
Напряжение пульса: |
|
|
|
|
– напряженный или твердый – pulsus |
|
4 |
8 |
|
durus; |
|
|||
Сфигмограмма при различных со- |
||||
– ненапряженный или мягкий – pulsus |
||||
mollis |
стояниях и заболеваниях: |
|||
Наполнение пульса |
1 |
– норма; |
|
|
– полный – pulsus plenus; |
2 |
– pulsus parvus |
|
|
– пустой – pulsus vacuus |
|
(массивная кровопотеря, |
||
Величина пульса: |
|
коллапс, обморок); |
|
|
– равномерный (в норме) – pulsus |
3 |
– pulsus parvust tardus |
|
|
aequlis; |
|
(аортальный стеноз); |
||
– большой – pulsus magnus, pulsus altus; |
4 |
– pulsus filiformis |
|
|
– малый – pulsus parvus; |
|
(массивная кровопотеря, шок); |
||
– нитевидный – pulsus filiformis; |
5 |
– pulsus celer, altus et magnus |
||
– альтернирующий – pulsus alternans; |
|
(недостаточность аортального |
||
– интермиттирующий – pulsus |
|
клапана); |
|
|
intermittens; |
6 |
– pulsus dicroticus |
|
|
– Парадоксальный – pulsus paradoxalis |
|
(снижение тонуса перифери- |
||
Форма пульса: |
|
ческих сосудов); |
|
|
– скорый, или скачущий – pulsus celer; |
7 |
– pulsus alternаns (шок); |
||
– высокий – pulsus altus; |
8 |
– pulsus paradoxus (перикардит) |
||
– медленный – pulsus tardus |
|
|
|
|
Рис. 3.12. Артериальный пульс
Глава 3. Основы диагностики и частной патологии органов кровообращения |
173 |
|
|
3.7. АРТЕРИАЛЬНЫЙ ПУЛЬС
Исследование артериального пульса на лучевой артерии проводят кончиками II, III, IV пальцев, охватывая правой рукой руку пациента в области лучезапястного сустава.
После обнаружения пульсирующей лучевой артерии определяют свойства артериального пульса:
1)частота;
2)ритмичность;
3)напряжения пульса;
4)наполнение пульса;
5)величина пульса;
6)форма пульса.
Вначале прощупывают артериальный пульс на обеих руках, чтобы выявить возможные отличия наполнения и величины пульса справа и слева (pulsus differens), которые наблюдаются при односторонних облитерирующих заболеваниях крупных артерий и при наружной компрессии крупных артериальных сосудов (аневризма аорты, опухоль средостения, расширение левого предсердия при митральном стенозе и т.п.).
Затем приступают к подробному изучению пульса на одной руке, обычно левой. Частоту пульса определяют путем подсчета пульсовых ударов за 15–30 с с умножением полученного значения соответственно на 4 или 2. При неправильном ритме следует подсчитывать пульс в течение целой минуты.
Ритм пульса может быть правильным и неправильным. Правильный ритм (регулярный пульс) регистрируют в норме – пульсовые волны следуют через равные промежутки времени. Если между пульсовыми волнами отмечают неравные промежутки времени, ритм называют неправильным, а пульс – нерегулярным или аритмичным.
Напряжение пульса характеризуется тем давлением, которое необходимо оказать на сосуд, чтобы полностью прервать пульсовую волну
на периферии. По напряжению пульса можно ориентировочно оценить АД. Напряженный или твердый пульс – при котором для полного пережатия пульсирующей артерии необходимо усилие, превышающее обычное; его наблюдают при АГ. Мягкий пульс – пульс, при котором для полного пережатия артерии необходимо лишь незначительное усилие.
Наполнение пульса оценивают при сравнении объема (диаметра) артерии при полном ее сдавлении и при восстановлении в ней кровотока. По наполнению различают пульс удовлетворительного наполнения, или полный, и пульс пустой.
Величину пульса определяют на основании общей оценки напряжения и наполнения пульса, их колебаний при каждом пульсовом ударе. Величина пульса тем больше, чем больше амплитуда пульсовой волны. По величине различают пульс большой и пульс малый.
Форму пульса характеризует быстрота подъема и снижения давления внутри артерии, зависящая от скорости, с которой ЛЖ выбрасывает кровь в артериальную стенку. Пульс с быстрым подъемом пульсовой волны и быстрым ее спадом характеризуют как скорый. Высокий пульс характеризуется большой амплитудой пульсовой волны. Для медленного пульса характерны медленный подъем и постепенное снижение пульсовой волны.
Исследование артериального пульса на лучевой артерии заканчивают определением дефицита пульса. При этом один исследующий подсчитывает в течение одной минуты ЧСС, а другой частоту пульса. Дефицит пульса (pulsus deficiens), т.е. разность между ЧСС и частотой пульса, появляется при некоторых нарушениях ритма сердца (мерцательная аритмия, частая экстрасистолия и др.) и свидетельствует о снижении функциональных возможностей сердца.
174 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
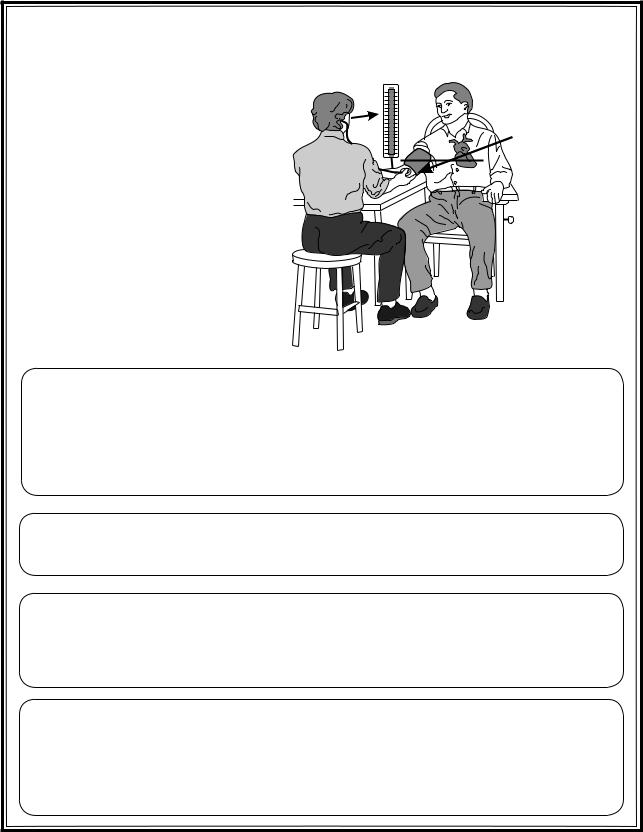
АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ
Артериальное давление – это давление, которое оказывает кровь на стенку артерий
|
Поддержка спины |
Правила измерения АД: |
пациента |
|
|
1. Отдых перед измерением не менее 5 |
Положение руки |
мин |
|
2. Исключить прием кофе и курение за 1 |
Центр манжеты |
ч до измерения |
на уровне сердца |
|
3.Подбор манжетки с учетом окружности плеча пациента
4.Полная опора предплечья на горизонтальную поверхность
5.Нескрещенные ноги
6.Середина баллона манжеты на уровне
сердца пациента |
Положение ног |
7. Молчание |
|
Пальпаторное определение САД:
1.Определить пульсацию лучевой артерии
2.Пальпируя лучевую артерию, быстро накачать воздух в манжету до 60 мм рт.ст., затем нагнетать по 10 мм рт.ст. до исчезновения пульсации
3.Стравливая воздух из манжеты со скоростью 2 мм рт.ст. в секунду, пальпаторно зарегистрировать уровень АД, при котором вновь появляется пульсация
Определение максимального уровня нагнетания воздуха в манжету: величина САД, определенная пальпаторно, плюс 30 мм рт.ст.
Аускультативное определение САД:
1.Быстрое нагнетание воздуха в манжетку до мах уровня, определенного ранее
2.Стравливая воздух из манжетки (2 мм рт.ст. в 1 с) определить значение САД по ближайшему минимальному делению шкалы, соответствующему появлению 1-й фазы тонов Короткова
Определение ДАД:
1.Уровень АД, при котором слышен последний отчетливый тон (5-я фаза тонов Короткова)
2.При ДАД выше 90 мм рт.ст. аускультацию следует продолжать на протяжении 40 мм рт. ст., в других случаях – 10–20 мм рт. ст. после исчезновения последнего тона. Это позволит избежать определения ложно повышенного ДАД при возобновлении тонов после аускультативного провала
Рис. 3.13. Артериальное давление. Способы определения