Материал: Внутренние болезни., Князева Л. И, Князева Л. А, Горяйнов И.И
По этой причине существует правило — расценивать каждый острый моноартрит как инфекционный, пока не доказано обратное.
Клиническое значение лабораторных тестов.
Общий анализ крови: специфические изменения отсутствуют; возможно увеличение СОЭ, умеренный лейкоцитоз, тромбоцитоз и анемия.
Общий анализ мочи: небольшая пиурия вследствие уретрита (при проведении трѐхстаканной пробы изменения преобладают в первой порции мочи), микрогематурия, протеинурия (редко, при гломерулонефрите).
НLА-В27 обнаруживают приблизительно у 60-80% больных РеА. Носители НLА-В27 чаще, по мере течения РеА, соответствуют критериям недифференцированной спондилоартропатии, других спондилоартритовили АС.
Маркѐры ВИЧ-инфекции: у ВИЧ-инфицированных пациентов наблюдается более тяжѐлое течение РеА.
Синовиальная жидкость: неспецифические изменения, не отличимые от других артритов (низкая вязкость, рыхлый муциновый сгусток, большое количество лейкоцитов с преобладанием нейтрофилов); ис следование в большей степени необходимо для исключения септического артрита и подагры.
Диагностика.
Общепринятых критериев РеА не существует. Разработан проект Российских критериев (2008).
Большие критерии
Артрит (необходимо наличие двух из трех характеристик):
ассиметричный;
поражение ограниченного количества суставов (не более шести), преимущественно нижних конечностей;
поражение суставов нижних конечностей.
Предшествующая клинически выраженная инфекция (наличие одно - го из двух проявлений):
уретрит/цервицит, предшествующий артриту на протяжении пе - риода времени до 8 нед;
энтерит, предшествующий артриту за 6 нед или менее.
Малый критерий
Лабораторное подтверждение триггерных инфекций, вызванных
Chlamydiatrachomatis, либо энтеробактериями (чаще Yersiniaenterocolitica, Y. pseudotuberculosis, Salmonellaenteritidis, Campylobacterjejuni, Schigellaflexneri).
Наиболее доказательны положительныерезультаты выделения Chlamydiatrachomatis в культуре клеток и выявление указанных энтеробактерий при посеве кала. В случае отрицательных результатов этих исследований необходимо подтверждение триггерной инфекции несколькими различными непрямыми методами (для хламидиоза —
86
прямая иммунофлюоресценция, ПЦР, определение антител в сыворотке крови; для энтеробактерий — определение антител в сыворотке крови).
Диагноз определенного РеА устанавливают при наличии обоих боль - ших критериев и соответствующего малого критерия.
Диагноз вероятного РеА устанавливают при наличии обоих больших критериев или при наличии первого большого критерия и малого критерия.
Идентификация «триггерного» микроорганизма.
Для идентификации триггерных инфекций используют различные микробиологические, иммунологические и молекулярно -биологические методы.
Наиболее доказательным является выделение триггерных микроорганизмов классическими микробиологическими методами (посевы кала, перенос соскоба эпителия из уретры или шейки матки на культуру клеток).
Положительные результаты чаще по лучают при использовании иммунологических методов (определение AT кинфекционным агентам и/или их антигенов) и методов амплификации фрагментов нуклеиновых кислот микроорганизмов (полимеразная цепная реакция); однако эти результаты можно признать лишь косвенными доказательствами наличия соответствующих микроорганизмов. Для повышения достоверности результатов этих исследований целесообразно одновременное использование нескольких различных тест-систем у одного пациента (например, определение АГ и AT или AT и фрагментов нуклеиновых кислот).
Инструментальные исследования.
Рентгенологическое исследование периферических суставов, позвоночника и крестцово-подвздошных сочленений.
Электрокардиография (по показаниям) и эхокардиография.
Рентгенологическое исследование.
Рентгенологические изменения (кроме признаков отѐка мягких тканей вокруг воспалѐнных суставов и/или энтезисов) чаще отсутствуют.
В случае затяжного или хронического течения могут выявляться: околосуставной остеопороз (непостоянный признак) поражѐнных суставо в изменения в области поражѐнных энтезисов (эрозии, сопровождающиеся субхондральным склерозом и костной пролиферацией (рис. 6-4), периостит в случае дактилита), сакроилеит (обычно односторонний), спондилит (очень редко). При хроническом течении возможно сужение суставной щели и развитие костных эрозивных изменений (почти исключительно в мелких суставах стоп). Отличительной особенностью рентгенологических изменений при спондилоартритах вообще и при РеА в частности является наличие в области зон воспаления и деструкции остеосклероза (а не остеопороза, как при РА) и костной пролиферации (в области краевых эрозий, воспалѐнных энтезисов) и периостита.
87
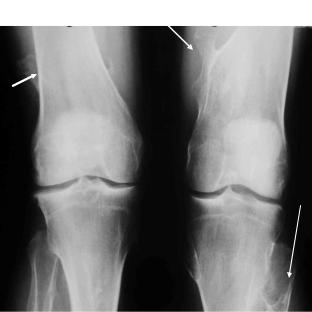
Рис. 6- 4.Многочисленные грубые периоститы, как исход длительно существующих энтезитов на фоне реактивного артрита.
Лечение.
Общие рекомендации. Лечение должно быть индивидуализированным, так как развитие РеА может быть связано с различными инфекциями, характер течения и тяжесть не предсказуемы.
Антимикробная терапия.
Вслучае выявления очага триггерной инфекции проводится терапия антибиотиками, чувствительными к соответствующим микроорганизмам, до эрадикации инфекции (необходим микробиологический контроль).
Вслучае хламидийной инфекции необходимы обследование и (при
необходимости) лечение полового партнѐра пациента.
Антимикробная терапия не эффективна в отношении РеА, связанного с острой кишечной инфекцией.
Антибиотики, к которым хламидии чувствительны в наиболь шей
степени: |
макролиды (эритромицин — 2,0 г/сут, распределенный на |
4 приема, |
ХЕМОМИЦИН(азитромицин)— 0,5-1,0 г/сут 1 раз в день); |
тетрациклины(тетрациклин — 2,0 г/сут, дробно в 4 приема, метациклин— 0,9 г/сут по 0,3 г 3 раза в день, доксициклин — 0,3 г/сут по 0,1 г 3 раза);
фторхинолиновые производные (офлоксацин (таривид) — 0,6 г/сут по 0,2 г 3 раза в день, ломефлоксацин — 0,4-0,8 г/сут 1-2 раза в день, ципрофлоксацин — 1,5 г/сут по 0,5 г 3 раза). Курс лечения антибиотиками составляет не менее 4 нед. с бактериологическим контролем через 1-3 мес. после его окончания. Однако следует указать, что все еще продолжается разработка наиболее рациональных схем применения этих препаратов при урогенных артритах.
Использование пенициллинов и цефалоспоринов при хламидио зе не рекомендуется ввиду образования под их воздействием устойчивых форм хламидий. При наличии в урогенитальных очагах не только хламидий, но и трихомонад или другой сопутствующей флоры, которая может оказаться не чувствительной к перечисленным выше антибиотикам, желательно
88
перед их назначением в течение 5-10 дней применить метронидазол по 1,0-1,5 г/сут (0,5 г 2-3 раза в день).
Одновременно с антибиотиками следует назначать антигрибковые средства (нистатин, леворин по 500 000 ЕД 4 раза в день) и поливитамины.
Нестероидные противовоспалительные препараты.
НПВП в полных суточных дозах. Неселективные НПВП – не более 1 недели, селективные до 1-3 месяцев.
Глюкокортикоиды.
Локальная терапия ГК: внутрисутавное введение, введение в область воспалѐнных энтезисов.
В случае ярких, прогностически неблагоприятных системных проявлений (кардит, нефрит и др.) может быть эффективна кратковременная терапия ГК для приѐма внутрь в средних дозах.
Контролируемых исследований эффективности локальной и системной глюкокортикоидной терапии при РеА не проводилось.
При конъюнктивите применяют глазные капли, содержащие ГК. В большинстве случаев иридоциклита достаточно локальной терапии ГК (инстилляции, субконъюнктивальные инъекции) в сочетании со средствами, расширяющими зрачок.
При поражении других слизистых оболочек (стоматит, баланит, баланопостит) также применяют местную глюкокортикоидную терапию.
Сульфасалазин применяется в дозе (2—3 г/сут) при затяжном или хроническом течении (отсутствие эффекта от симптоматической терапии в течение 3 мес. и более); снижает признаки воспаления периферических суставов; не влияет на прогрессирование артрита; результаты плацебо контролируемых исследований противоречивы.
Метотрексат, азатиоприн применяют по тем же показаниям, как и сульфасалазин. Контролируемых исследований не проводилось, достоверные данные об их эффективности отсутствуют.
При резистентных вариантах РеА – ингибиторы ФНОα (инфликсимаб).
АНКИЛОЗИРУЮЩИЙ СПОНДИЛИТ(АС) (болезнь Бехтерева)
— хроническое воспалительное заболевание позвоночника (спондилит) и крестцово-подвздошных суставов (сакроилеит), нередко также периферических суставов (артрит) и энтезисов (энтезит), а в ряде случаев глаз (увеит) и корня аорты (аортит).
Эпидемиология.
Распространѐнность АС широко варьирует, что зависит (в основном) от частоты экспрессии HLA-B27, и составляет (среди взрослых) от 0,15 до 1,4%. Распространѐнность АС в отдельных городах России (по данным эпидемиологического исследования, проведѐнного в 2007 г.) от 0,2 до 1,1%. Заболевание возникает чаще в подростковом или молодом возрасте, крайне редко после 45 лет. Мужчины заболевают несколько чаще, чем женщины.
89
Этиология.
Этиологический фактор до сих пор не известен. Все усилия направлены на поиск триггерного фактора, индуцирующего развитие заболевания. Помимо того, есть мнение, что Klebsiellapneumoniaможет является триггеромАС.
Генетическая компонента у больных с АС имеет колоссальное значение, в частности HLAB 27, который находится практически на всех клетках организма и является гетерогенной молекулой, т.к. из вестно 15 подтипов HLAB 27. Поскольку HLAB 27 локализуется на 7 хромосоме, то он часто дает перекрестные реакции с IR-геном, ответственным за иммунные реакции в организме.
Факторы неблагоприятного прогноза при АС:
1.Мужской пол.
2.Развитие в раннем возрасте (до 19 лет).
3.Ограничение подвижности позвоночника в первые 2 года
болезни.
4.Артрит тазобедренных суставов.
5.Сочетание периферического артрита с выраженными энтезитами
вдебюте болезни.
6.Высокие СОЭ и СРБ в течение многих месяцев.
7.НLA B-27 +
8.Семейный анамнез.
Классификация.
Выделяют идиопатический АС (в том числе ювенильный идиопатический АС), АС как одно из проявлений спондилоартритов (псориатического артрита, реактивного артрита), а также АС, ассоциированный с неспецифическим язвенным колитом и болезнью Крона.
Диагностика.
Варианты начала.
Постепенно нарастающие по интенсивности боли и скованность с нечѐткой локализацией в нижней части спины, ягодицах или грудной клетке, обычно односторонние или перемежающегося характера, иногда острые, усиливаются при кашле, резких поворотах туловища, наклонах. Отличительная особенность болей — их воспалительный характер (т. е. сопровождающиеся скованностью, усилением в покое, во вторую поло - вину ночи и ранние утренние часы, а также уменьшение болей при физической нагрузке).
Ощущение скованности и болей в мышцах и в местах прикрепления связок.
«Корешковые» боли, но без неврологических нарушений, характер - ных для радикулита.
Очень редко (в первую очередь у детей) заболевание начинается с периферического моно-, олигоартрита коленных суставов или энтезитов
90