Материал: Пат. анатомия боевых поражений_2002
При облучении в дозах от 1 до 10 Гр основное значение в патогенезе име- ет поражение кроветворной системы. Это типичная или гематологическая форма ОЛБ.
При дозах облучения от 11 до 50 Гр развивается кишечная форма ОЛБ, в ней на первый план выступает поражение желудочно-кишечного тракта.
При облучении в дозах от 51 до 80 Гр развивается токсемическая форма
острой лучевой болезни вследствие поражения центральной нервной системы за счет интоксикации ее продуктами распада тканей (токсемии).
После облучения в дозе от 81 до 100 Гр ведущим в пато- и танатогенезе является непосредственное поражение центральной нервной системы, что рас- ценивается как церебральная форма острой лучевой болезни.
При дозах свыше 100 Гр смерть наступает сразу же или в ближайшие ча-
сы («смерть под лучом»).
2.7.1.1. Г е м а т о л о г и ч е с к а я ф о р м а О Л Б
Гематологическая форма острой лучевой болезни представляет собой за- болевание с выраженным гематологическим синдромом, развивающимся непо- средственно или спустя короткие сроки после облучения.
По степени тяжести выделяют формы:
легкую |
— от 1 |
до 2 Гр; |
среднюю |
— от 2 |
до 4 Гр; |
тяжелую |
— от 4 |
до 6 Гр; |
очень тяжелую |
— от 6 |
до 10 Гр. |
В течении заболевания отмечают определенные периоды, продолжитель- ность и выраженность которых зависит от дозы облучения. В клинической кар- тине острой лучевой болезни выделяют 4 периода:
I период — первичная общая реакция;
II период — кажущееся клиническое благополучие (скрытый, латент-
ный);
III период — выраженные клинические проявления заболевания (период разгара);
IV период — выздоровления.
Проявления периода первичной общей реакции возникают спустя неко- торое время (минуты — час) после облучения. Появляются тошнота, рвота, по- нос, повышается температура тела, пострадавшие испытывают чувство тяжести в голове, головную боль, общую слабость, вялость, сонливость. К признакам прямого повреждающего действия радиации следует относить начальную лим- фопению, отчетливое повреждение молодых элементов и раннее подавление митозов в костном мозге.
141
Впериферической крови в первые часы отмечают лейкоцитоз (лейкоци- тов — до 15 × 109/л) с нейтрофилезом.
Впериоде кажущегося клинического благополучия (скрытом, латент-
ном) симптомы первичной реакции на 3 — 4-е сутки исчезают. Самочувствие больных значительно улучшается, уменьшается общая слабость, исчезает сон- ливость, улучшается аппетит.
Впериферической крови количество лейкоцитов уменьшается до 3 × 109/л — 4 × 109/л за счет снижения числа нейтрофилов. Лимфопения сохраняет-
ся или даже несколько прогрессирует. С 8 — 15-х суток болезни отмечаются уменьшение числа тромбоцитов до 80 × 109/л — 120 × 109/л и некоторые про- явления анемии (до 3 × 1012/л эритроцитов с ретикулоцитопенией). Повышается СОЭ. АД снижено, тоны сердца глухие. Продолжительность этого периода за- висит от степени ОЛБ и колеблется от 14 до 21 суток.
Период выраженных клинических проявлений (разгара) характеризу-
ется глубоким поражением системы крови. Самочувствие больных резко ухуд- шается, нарастает общая слабость, повышается температура тела, приобретаю- щая иногда интермиттирующий характер. Возникают проявления геморрагиче- ского синдрома. На коже и слизистых оболочках полости рта появляются нек- розы и кровоизлияния. Пульс учащается, артериальное давление снижается.
Впериферической крови происходит резкое уменьшение количества лей- коцитов (0,1 × 109/л — 0,3 × 109/л) за счет падения числа нейтрофилов. При этом почти единственными клетками, определяющимися в крови, остаются лимфоциты, количество которых превышает количество нейтрофилов. У наи- более тяжелых больных из периферической крови полностью исчезают тром- боциты, что сопровождается значительным усилением геморрагического син- дрома. Основной угрозой для жизни больных в это время являются инфекцион- ные осложнения (некротическая ангина, пневмония, сепсис) и кровоизлияния в жизненно важных органах. У больных, подвергавшихся лечению, III период за- болевания длится обычно 7 — 20 суток, а затем, при благоприятном течении, переходит в период восстановления.
Период восстановления (выздоровления) длится обычно 4 — 8 недель.
Нормализуется температура тела, улучшается сон, появляется аппетит, умень- шается общая слабость. Больные прибавляют в весе.
Постепенно восстанавливаются показатели периферической крови: появ- ляются ретикулоциты, постепенно увеличивается количество лейкоцитов, тромбоцитов, число их к концу 2-го месяца заболевания приближается к ниж- ним границам нормы. При исследовании пунктатов костного мозга выявляют признаки регенерации миелоидной ткани.
Выраженность и продолжительность периодов острой лучевой болезни зависят от степени ее тяжести.
142
При легкой форме первичная реакция выражена слабо, иногда отсутст- вует, скрытый период длится до 3 недель, период разгара характеризуется от- сутствием геморрагического синдрома и инфекционных осложнений. Выздо- ровление полное и быстрое.
Острая лучевая болезнь средней тяжести по степени выраженности кли- нических проявлений занимает промежуточное положение.
2.7.1.2. П а т о л о г и ч е с к а я а н а т о м и я
г е м а т о л о г и ч е с к о й ф о р м ы О Л Б
В патологоанатомической картине заболевания ведущими являются пять основных синдромов:
1)опустошение кроветворной ткани;
2)геморрагический синдром;
3)анемический синдром;
4)дистрофические изменения в паренхиматозных органах;
5)инфекционные осложнения /51, 70/.
Преимущественное поражение кроветворной ткани объясняется высокой радиочувствительностью стволовых клеток. Под воздействием радиации про- исходит гибель пролиферирующих бластных кровяных клеток, нарушение их деления, что приводит к угнетению лимфомиелопоэза, постепенному опусто-
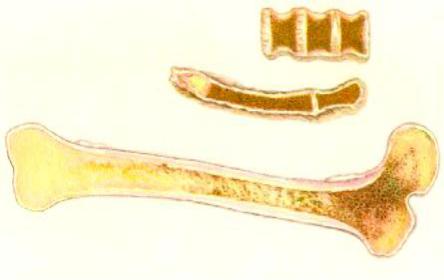
шению костного мозга (рис. 77, 78), редукции лимфоидной ткани лимфатических узлов (рис. 79) и селезенки (рис. 80).
Рис. 77. Макропрепа-
рат костного мозга при гематологической форме ОЛБ: костный мозг губчатых и эпи-
физарных отделов трубчатых костей красно-коричневого цвета за счет кровоиз-
лияний и гемосидероза
143
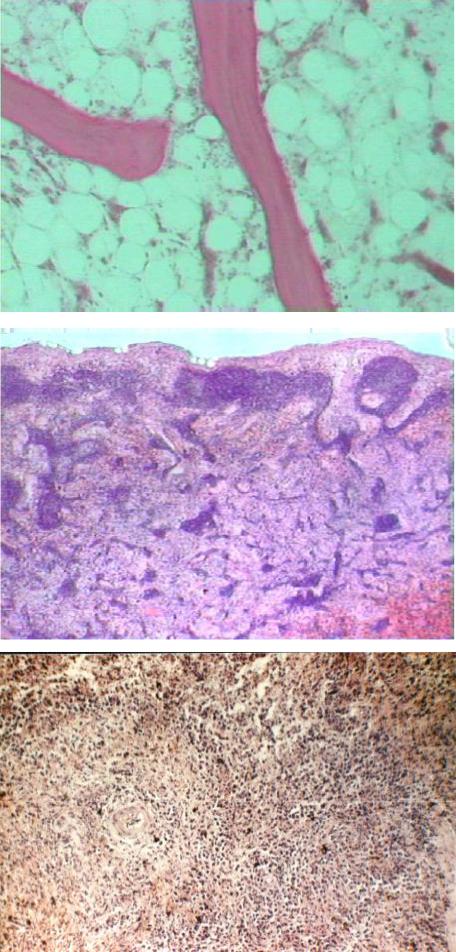
Рис. 78. Микропрепа-
рат костного мозга грудины при гемато-
логической форме ОЛБ: исчезновение
из костного мозга грудины миелоидных клеток (окраска гема- токсилином и эози- ном, × 80)
Рис. 79. Микропрепа-
рат лимфатического узла при гематологи- ческой форме ОЛБ:
опустошение лимфо- идной ткани с редук-
цией лимфатических фолликулов и крово- излияния в лимфати- ческом узле (окраска гематоксилином и эо- зином, × 80)
Рис. 80. Микропре-
парат селезенки при гематологической форме ОЛБ: опусто-
шение лимфоидной ткани селезенки с ре- дукцией лимфатиче-
ских фолликулов и кровоизлияния в си- нусах (окраска гема- токсилином и эози- ном, × 80)
144
Тромбоцитопения, повышение проницаемости сосудистых стенок вслед- ствие нарастающей гипоксии и нарушения свертывающей системы крови спо-
собствуют развитию геморрагического синдрома.
Дистрофические изменения связаны с анемией и проявляются в основ- ном нарушением белкового и жирового обменов.
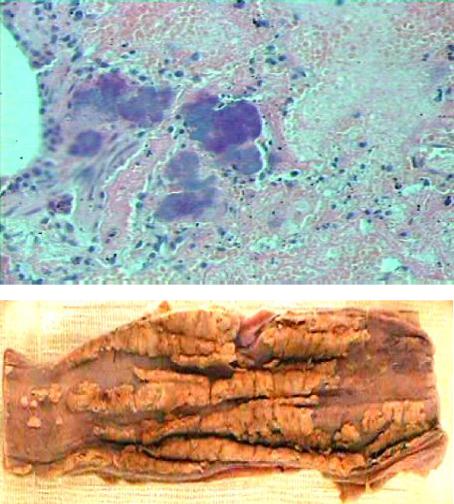
Инфекционные осложнения (рис. 81, 82) обусловлены выраженной лей- копенией, нарушениями клеточного и гуморального иммунитета.
Рис. 81. Микропрепа- рат небной миндали- ны при гематологи- ческой форме ОЛБ:
некротическая ангина
— в поверхностных слоях некротизиро-
ванной слизистой оболочки скопления микробов, демарка- ционный вал из лей-
коцитов отсутствует (окраска гематокси- лином и эозином,
× 200)
Рис. 82. Макропрепа- рат пищевода при ге- матологической фор- ме ОЛБ: фибриноз- ный эзофагит,
вызванный грибами
Candida
Период реконвалесценции характеризуется восстановлением костного мозга путем размножения уцелевших стволовых клеток и их дифференцировки.
У погибших на 3 — 4 неделе после облучения отмечают уменьшение селезенки, масса которой достигает 100 г. Она дряблая, с морщинистой капсулой, пульпа темно-красная с небольшим соскобом, фолликулы неразличимы. Гисто-
логически в эти сроки выявляют полное отсутствие лимфоцитов с сохранением лишь ретикулярных клеток. В эндотелии синусов и ретикулярных клетках воз- никают отложения гемосидерина.
В лимфатических узлах исчезают лимфоидные фолликулы, обнажая ре- тикулярные клетки. Наряду с «опустошением», в узлах обнаруживают резкую гиперемию, кровоизлияния, явления эритрофагии. Макроскопически такие
145