Материал: Пат. анатомия боевых поражений_2002
3) период после гипотермии.
Вначале охлаждения включаются компенсаторные механизмы терморе- гуляции: развивается спазм периферических сосудов, повышается теплопро- дукция (охранительный термогенез), особенно при усилении произвольных движений и с наступлением «дрожи». Затем наступает парез кровеносных со- судов кожи и увеличивается теплоотдача. При последующем охлаждении ха- рактерно превышение теплоотдачи над теплопродукцией.
Воснове клинико-анатомических проявлений общего охлаждения лежит снижение температуры (гипотермия) внутренних органов.
Гипотермией (переохлаждением организма) считают состояния, когда
температура опускается ниже 35°С. Различают следующие стадии гипотермии: I стадия гипотермии. Температуру 35 — 32°С считают зоной умеренной (безопасной) гипотермии, при которой в организме обычно сохраняются меха- низмы термогенеза. Клинически при этом развивается слабость, сонливость (I
стадия общей гипотермии).
II стадия гипотермии. В пределах 32 — 24°С (II стадия) наблюдают уг- нетение тканевого метаболизма, развитие максимальной вазоконстрикции, пре- кращение дрожи. Пострадавший, как правило, находится в бессознательном со- стоянии (в ступоре).
III стадия гипотермии. Ниже 24°С (III стадия) находится опасная зона гипотермии, в которой организм как бы стремится приобрести температуру ок- ружающей среды. Клинически могут развиться судороги и наступить остановка дыхания и сердечной деятельности.
Смерть от общего охлаждения нередко неправильно называют замерзани- ем. Смерть наступает гораздо раньше понижения температуры тела до нуля. Анализ летальных исходов от общего переохлаждения свидетельствует о том, что до 20 % умирают при «плюсовой» температуре окружающего воздуха.
В воде переохлаждение наступает значительно быстрее, чем на воздухе. Так, например, время безопасного пребывания в ледяной воде ограничивается несколькими минутами. При этом смерть может наступить от так называемого холодового шока, патофизиологической сущностью которого является быстро развивающееся состояние относительной гиперволемии, с развитием острой правожелудочковой несостоятельности.
Диагностика общего переохлаждения на трупе может представлять опре- деленные трудности не только из-за неспецифичности морфологических прояв- лений, но и вследствие особенностей воздействия холода у конкретного по- страдавшего (темп охлаждения, характеристики окружающей среды, преиму- щественная локализация холодового воздействия и др.).
Тем не менее установить правильный диагноз в таких случаях помогают некоторые важные признаки (особенно в их совокупности). Так, у умерших от
136
переохлаждения обычно имеется поза «съежившегося» зябнущего человека (руки и ноги согнуты и подтянуты к туловищу). При осмотре трупа на месте обнаружения при температуре окружающей среды ниже 0 °С следует обратить внимание на наличие льда вокруг отверстий рта и носа, инея на ресницах. Весьма характерной является морозная эритема: сине-багровая окраска (лица, ушей, кистей рук) и ярко красный цвет трупных пятен.
При осмотре кожного покрова могут быть обнаружены признаки «гуси- ной» кожи (результат сокращения мышц, поднимающих волосы), особенно вы- раженные на латеральных поверхностях бедер и плеч. Достаточно часто встре- чающийся признак — сокращение сосков. У мужчин можно обнаружить силь- ное сокращение мошонки с втяжением яичек в паховый канал и ярко-красную окраску головки полового члена (признак Пупырева).
При исследовании внутренних органов — выраженное их венозное пол- нокровие, прежде всего, печени и головного мозга. В желудке закономерно
можно обнаружить множественные мелкоочаговые кровоизлияния на вершинах складок слизистой оболочки — пятна Вишневского. Буровато-красный или ко- ричневый цвет этих пятен связан с образованием соединения гемоглобина с со- ляной кислотой желудочного содержимого (солянокислого гематина). При ис-
следовании крови умершего от общего охлаждения нередко обнаруживается выраженная гипергликемия.
Гистологические и ультраструктурные изменения в большинстве случаев помогают подтвердить диагноз смерти от общего охлаждения, однако специфиче- ских микроскопических признаков данного вида смерти в настоящее время нет.
Важным диагностическим признаком смерти от охлаждения считают ис- чезновение гликогена из гепатоцитов, а также рибонуклеопротеидов из клеток головного мозга, печени, миокарда, скелетных мышц. При медленном наступ- лении смерти могут обнаруживать признаки повышения проницаемости сосу- дов в виде плазматического пропитывания их стенок, периваскулярного отека, кровоизлияний.
2.7. Л у ч е в а я б о л е з н ь
Лучевая болезнь — заболевание, развивающееся в результате действия на организм ионизирующего излучения в дозах, превышающих допустимые; сис- темная реакция организма в ответ на ионизацию тканей, клеток и жидких сред.
Ионизирующие излучения — потоки частиц и квантов корпускулярного и электромагнитного излучений, прохождение которых через вещество приводит к ионизации — возбуждению его атомов или молекул с образованием ионов. Ионы (греч. iōn — идущий) — электрически заряженные частицы, образую- щиеся при потере или приобретении электронов атомами или группами атомов.
137
Такими группами могут быть молекулы, радикалы или другие ионы. Величина заряда иона соответствует числу потерянных или приобретенных электронов. Положительно заряженные ионы называются катионами, отрицательно заря- женные — анионами.
Ионизирующие излучения делятся на непосредственные и косвенные. Непосредственные ионизирующие излучения — это заряженные частицы
с кинетической энергией, достаточной для ионизации при столкновении с ато- мами вещества. К этому виду излучений относятся корпускулярные излучения, представленные потоками электронов и позитронов, т. е. β-частиц, а также тя- желых заряженных частиц (протонов, дейтронов, α-частиц, заряженных мезо- нов и гиперонов).
Косвенно ионизирующие излучения — это фотоны и незаряженные час- тицы, взаимодействие которых с веществом приводит к освобождению вторич- ных заряженных частиц, т. е. к возникновению вторичного непосредственного ионизирующего излучения. К этому виду излучений можно отнести электро- магнитное (фотонное) излучение, представленное рентгеновским и гамма- излучением, потоками нейтронов и незаряженных мезонов и гиперонов.
Источниками, испускающими ионизирующие излучения, являются есте- ственные и искусственные радиоактивные вещества, космическое пространст- во, ядерные реакторы, рентгеновские трубки, а также ускорители заряженных частиц (бетатроны, циклотроны, линейные ускорители, синхротроны, микро- троны и др.).
Ионизирующие излучения при их локальном воздействии могут вызвать местные радиационные поражения — лучевые ожоги и лучевой дерматит, в том числе при лучевой терапии злокачественных опухолей — остеонекроз и органные лучевые поражения.
Общее воздействие ионизирующих излучений при облучении из внешних источников лучевой энергии или при попадании радиоактивных веществ внутрь организма (инкорпорации) может привести к общему радиационному поражению — лучевой болезни.
Попадание радиоактивных веществ внутрь организма (инкорпорация) мо- жет происходить через желудочно-кишечный тракт (рис. 75) или воздухонос- ные пути с дальнейшим гематогенным распространением (рис. 76).
138
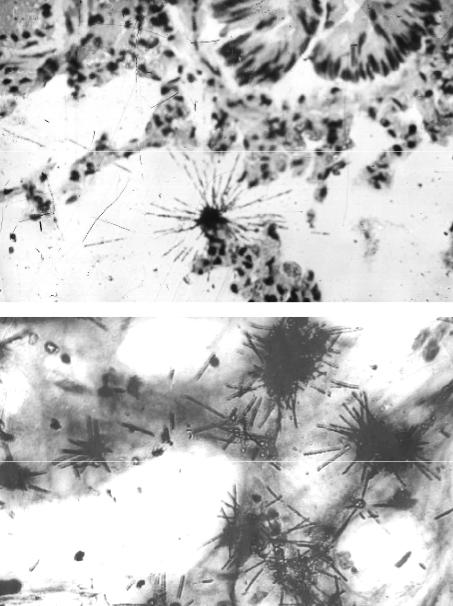
Рис. 75. Гистоаутора-
диограмма тонкой кишки при перораль-
ной инкорпорации радия: в подслизи- стой основе — мак-
рофаг с включением частиц радия; видны радиоактивные треки, исходящие из макро- фага (фотообработка и окраска гематокси- лином и эозином,
× 400)
Рис. 76. Гистоаутора-
диограмма костного мозга бедренной кос-
ти при пероральной инкорпорации радия: в костном мозге мие- лоидные и стромаль-
ные клетки содержат частицы радия; вид-
ны радиоактивные треки, исходящие из этих клеток (фотооб- работка и окраска ге- матоксилином и эо- зином, × 600)
В основе биологического действия ионизирующих излучений лежат атом- ные и молекулярные процессы радиолиза и ионизации воды и биомолекул с обра- зованием супероксидных радикалов. Главную роль играют супероксидные анион- радикалы кислорода, радикалы ОH и перекисные соединения HО2, Н2О2, обла- дающие окислительной способностью.
Суперактивные анион-радикалы играют особую роль в перекисном окисле- нии липидов. Продукты деградации биомолекул сами, действуя как свободные радикалы, усиливают поражающее действие ионизирующего излучения. Их назы- вают первичными радиотоксинами. К ним относятся продукты окисления высших ненасыщенных жирных кислот (липидные радиотоксины), органические гидропе- рекиси и другие.
При высоких дозах облучения из-за расстройства метаболизма гибнет большое число клеток. Это приводит к развитию различных проявлений лучевой болезни. Завершением стадии биологических реакций являются отдаленные по-
139
следствия (соматические и генетические): раннее старение, развитие опухолевых и аллергических заболеваний.
Гистологические исследования, проведенные в ранние сроки после облу- чения (минуты, часы, дни), показали, что по степени выраженности морфоло- гических изменений, т. е. степени радиочувствительности, различные клеточ- ные системы зрелого организма располагаются в убывающем порядке в сле- дующей последовательности:
—эмбриональные клетки;
—лимфоциты;
—миелобласты;
—эритробласты;
—клетки кишечного эпителия;
—эпидермис;
—эпителий придатков кожи;
—хрящевые клетки и остеобласты;
—клетки печени;
—мышечные клетки;
—нервные клетки.
Вследствие угнетения митотической активности более ранимыми оказы- ваются органы, обновление структур которых в условиях физиологической и репаративной регенерации происходит за счет клеточной регенерации. Высоко- специализированные клетки (нейроны и миоциты), таким образом, остаются самыми устойчивыми к радиационному воздействию.
В железистом эпителии морфологические и функциональные нарушения могут проявляться в более поздние сроки вследствие специфичности реакции и большой продолжительности жизненного цикла входящих в них клеток.
Выделяют острую и хроническую лучевую болезнь /28, 29, 30/.
2.7.1. О с т р а я л у ч е в а я б о л е з н ь
Острая лучевая болезнь (ОЛБ) представляет собой симптомокомплекс,
возникающий после общего сравнительно равномерного кратковременного воздействия проникающего излучения в дозах, превышающих 1 Гр* либо при поступлении внутрь радиоактивных изотопов с равномерным распределением, создающих адекватную поглощенную дозу.
_____________
* Гр (Грэй) — единица поглощенной дозы излучения в интернациональной системе
единиц (СИ). Названа в честь английского ученого Л. Грэя (L. Gray, 1905 – 1965). 1 Гр = 1 Дж/кг = 104 эрг/г = 100 рад.
Клиническая картина поражения, а также патогенез заболевания при раз- ных уровнях поглощенных доз неодинаковы. В связи с этим различают не- сколько форм острой лучевой болезни.
140