Материал: Ответы на блок по хирургии
7.Дайте определение постхолецистэктомическому синдрому.
Это собирательное понятие, подразумевающее заболевания, связанные прямо или косвенно с операцией удаления желчного пузыря .
8.Перечислите осложнения желчнокаменной болезни.
-
деструктивный холецистит, эмпиема ЖП, перихолецистит,
-
абсцесс в области ложа желчного пузыря, абсцесс печени;
-
холангит (катаральный, фибринозный или гнойный) - воспаление вне- и внутрипеченочных желчных протоков;
-
вторичный билиарный цирроз печени;
-
рубцовые сужения БДС и выходного отдела общего желчного протока при повреждении его слизистой конкрементами или воспалительным процессом;
-
билиодигистивные свищи; иногда встречаются наружные свищи;
-
кишечная непроходимость - при обструкции тонкой кишки крупным конкрементом, попавшим в нее через свищ;
-
рак ЖП,
-
синдром Мириззи.
9.Какие медикаментозный средства Вы назначите после операции?
Инфузионная терапия
Антибиотики: ципрофлоксацин+метронидазол
Обезболивание
Спазмолитики
Гемостатики
Викасол
Блокаторы протоновой помпы
10.Перечислите заболевания при которых может наблюдатся механическая желтуха?
Рубцовая стриктура (сужение) желчных протоков, киста ПЖ, хронический индуративный панкреатит, отёк или опухоль головки ПЖ, опухоль печени, желчных протоков, БДС, головки ПЖ, распространённый рак желудка, метастазы в печени опухолей различной локализации, холедохолитиаз, первично-склерозирующий холангит.
11.Назовите местные противопоказания к лапароскопической холецистэктомии?
Спаечный процесс, инфильтрат, перипузырный абсцесс, билиодигистивные свищи, деструктивный холецистит.
12.Назовите основные клинические признаки холангита и привидите триаду Шарко.
Клинические признаки: озноб и резкий подъем температуры тела (до 40 С), боль в правой подреберной области, возможно распространение боли на правое плечо и шею, слабость, головная боль, снижение аппетита, диспепсические явления. Затем появляется пожелтение кожи и склер, возникает зуд, усиление которого происходит в ночное время.
Триада Шарко: боль в правом верхнем квадранте живота, лихорадка, желтуха.
Задача № 2.15
Больной В., 49 лет поступил с жалобами на боли в правой половине грудной клетки при кашле и глубоком дыхании, кашель с незначительным количеством трудноотходящей мокроты желтого цвета
1.Какое заболевание можно заподозрить у данного больного?
Периферический рак правого легкого с прорастанием в грудную клетку. T3NхMх , 4 клиническая стадия.
2.Топографическая анатомия легких.
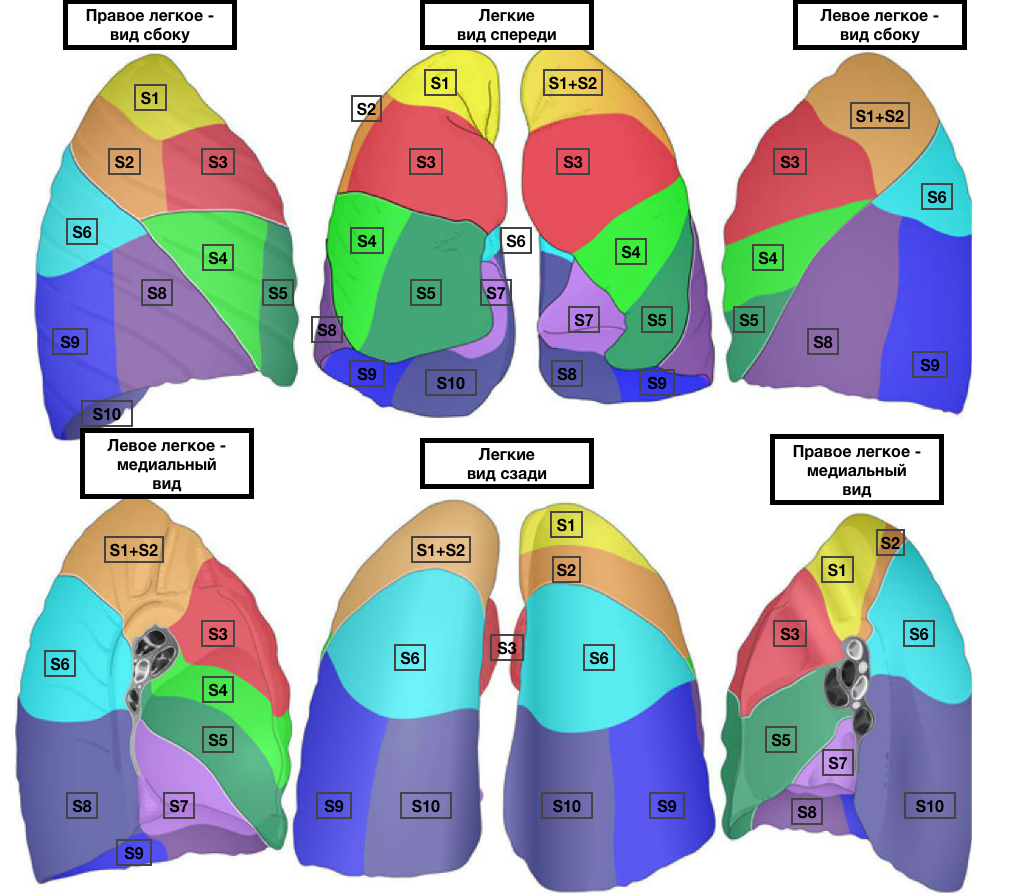
1. Топография легких Легкие - парные органы, занимающие большую часть грудной полости. Они отделены друг от друга средостением. Различают верхушку и три поверхности: наружную (реберную), прилежащую к ребрам и межреберным промежуткам; нижнюю (диафрагмальную), прилежащую к диафрагме; внутреннюю (средостенную), прилежащую к органам средостения. В левом легком имеются две доли (верхняя и нижняя), а в правом - три доли (верхняя, средняя и нижняя). Косая щель в левом легком отделяет верхнюю долю, а в правом - верхнюю и среднюю долю от нижней. Дополнительная горизонтальная щель в правом легком - отделяет среднюю долю от верхней.
Скелетотопия легких. Передние и задние границы легких почти совпадают с границами плевры. Передняя граница левого легкого, из-за сердечной вырезки, начиная от хряща IV ребра, отклоняется к левой среднеключичной линии. Нижние границы легких соответствуют справа по грудинной, слева по окологрудинной линиям хрящу VI ребра, по среднеключичной линии - верхнему краю VII ребра, по передней подмышечной линии - нижнему краю VII ребра, по средней подмышечной линии -VIII ребру, по лопаточной линии - X ребру, по околопозвоночной линии - XI ребру. При вдохе граница легкого опускается. 2. Сегменты легкого Сегменты - участки легочной ткани, вентилируемые сегментарным бронхом и отделенные от соседних сегментов соединительной тканью. Каждое легкое состоит из 10 сегментов. Правое легкое: верхняя доля - верхушечный, задний, передний сегменты средняя доля - латеральный, медиальный сегменты нижняя доля - верхушечный, медиальный базальный, передний базальный, латеральный базальный, задний базальный сегменты. Левое легкое: верхняя доля - два верхушечно-задних, передний, верхний язычковый, нижний язычковый; нижняя доля - верхушечный, медиально-базальный, передний базальный, латеральный базальный, задний базальный сегменты. На внутренней поверхности легкого расположены ворота.
В ворота входят главный бронх, легочная артерия и нервы, выходят – легочные вены и лимфатические сосуды. В левом легком структуры располагаются по правилу АБВ, в правом – БАВ.
Легкое со всех сторон покрывает висцеральная плевра. Париетальная плевра выстилает изнутри стенки грудной полости и образует замкнутый серозный мешок. Части париетальной плевры: диафрагмальная, реберная, медиастинальная. Границы плевры: верхняя, передняя и задняя совпадают с границами легких, нижняя граница правой плевры – на одно ребро ниже границы правого легкого, левой плевры – на одно межреберье ниже границы левого легкого.
Плевральные синусы: реберно-диафрагмальный, диафрагмо-медиастинальный и реберно-медиастинальный.
СФЕ легких – ацинус. Состоит из дыхательных бронхиол, альвеолярных ходов, альвеолярных мешочков, альвеол легкого с густой капиллярной сетью.
3.Какие дополнительные методы диагностики показаны для уточнения диагноза?
Выявив бронхолегочную симптоматику, больного следует направить на дополнительное плановое обследование. При этом совершенно не имеет значения, какой предварительный диагноз был поставлен - бронхит, пневмония, туберкулез и т.п.
Предварительный этап - обзорная (диагностическая) флюорография или рентгенография органов грудной клетки. Исследование выполняется не менее чем в двух проекциях из-за особенностей рентгенологического изображения органов грудной клетки.
Томографический этап - линейную томографию назначает врачрентгенолог, который определяет плоскость (фронтальная, сагиттальная) и срез (глубина залегания выделяемого слоя определяется от поверхности стола) для ее выполнения. А.Х. Трахтенберг рекомендует полипозиционную томографию.
КТ в диагностике РЛ применяется после завершения всего обследования для решения сложных дифференциально-диагностических задач (оценка распространенности опухоли, выявление рентгенонегативных метастазов и др.) или вместо линейной томографии
Бронхологический этап. На данном этапе рекомендуется цитологическое исследование мокроты с правильным ее получением (берут утреннюю мокроту натощак, 4-5-кратно, после тщательного ополаскивания рта водой; материал направляется в лабораторию не позднее чем через 1-1,5 ч). Этот метод позволяет получить верификацию ЦРЛ у 39-69 % больных в I стадии.
Показаниями к фибробронхоскопии (ФБС) служат сомнительные или однозначные рентгенологические данные в пользу ЦРЛ, положительные или сомнительные результаты цитологического исследования мокроты , а также тревожные клинические симптомы (кровохарканье любой степени выраженности, отсутствие эффекта от специфической терапии при лечении от хронических неспецифических заболеваний легких (ХНЗЛ), пневмонии и бронхита в течение 2-3 нед, надсадный кашель).
Неотъемлемой частью ФБС является бронхоскопическая биопсия:
1) промывные воды бронха (малоэффективный и неинформативный метод, который применяется при отсутствии другого инструментария или в сочетании с другими видами биопсии, позволяет найти отдельные раковые клетки);
2) браш-биопсия (мазок капроновой щеткой) - используется при стенозе долевого, сегментарного и субсегментарного бронха без полной обтурации просвета, а также если щипцевая биопсия невыполнима или в сочетании с ней; материал размазывается по предметному стеклу и направляется на цитологическое исследование;
3) щипцевая биопсия (откусывание кусочка опухоли или слизистой оболочки бронха специальными щипцами) - наиболее эффективный вид биопсии при эндобронхиальном и смешанном раке, мазок-отпечаток на предметном стекле направляется на цитологическое исследование, а сам кусочек в пробирке - на гистологическое исследование.
4.Назовите морфологические методы верификации диагноза.
Биопсия, смывы, мокрота
5.Классификация данного заболевания.
Различают центральный РЛ, возникающий из крупных бронхов - главного, долевого, сегментарного (встречается в 70 % случаев), и периферический, исходящий из субсегментарных бронхов, их ветвей, бронхиол и альвеол (встречается в 30 % случаев).
В отечественной литературе принята клинико-анатомическая классификация, предложенная А.И. Савицким (1957):
1. Центральный рак легкого (ЦРЛ):
а) эндобронхиальный;
б) перибронхиальный узловой;
в) перибронхиальный разветвленный.
2. Периферический рак легкого (ПРЛ):
а) круглая опухоль, или шаровидный рак;
б) пневмониеподобный рак;
в) рак верхушки легкого (опухоль Пенкоста).
3.
Атипичные формы:
а) медиастинальная;
б) костная;
в) мозговая;
г) печеночная;
д) милиарный карциноз и т.д.
В зависимости от гистологической структуры виды рака:
1.Плоскоклеточный (эпидермоидный) рак: а) высоко-, б) умеренно-, в) низкодифференцированный.
2. Мелкоклеточный рак.
3.Аденокарцинома: а) высокодифференцированная (бронхиолоальвеолярная), б) железисто-солидная, в) низкодифференцированная.
4. Крупноклеточный рак: а) светлоклеточный.
6.Опишите пути диссеминации процесса.
Лимфогенный путь – в пульмональные, бронхопульмональные, паратрахеальные, бифуркационные, трахеобронхиальные и околопищеводные л/у. На поздних стадиях поражаются лимфоузлы печени, надключичной области и средостение.
Гематогенное - в первоначально непораженное легкое, печень, почки, надпочечники, мозг, кости.
Имплантационное - при расположении опухоли в околоплевральной области - врастание рака легкого в толщу плевры.
7.Проведите дифференциальную диагностику данного заболевания с обоснованием предварительного диагноза.
1. ШАРОВИДНАЯ ПНЕВМОНИЯ.
Проявления катара верхних дыхательных путей в виде насморка, ангины, бронхита чаще отмечают у больных пневмонией. У них более выражено нарушение общего состояния, повышение температуры. Больные с круглым инфильтратом и туберкулемами нередко чувствуют себя совершенно здоровыми, легочной процесс выявляется у них при профилактическом рентгенофлюорографическом обследовании. При туберкулемах, как правило, катаральные явления в легких отсутствуют. Напротив, наличие хрипов указывает на пневмонию. Изменения в крови (лейкоцитоз, сдвиг влево, повышение СОЭ) более выражены при пневмонии. Следует однако помнить, что шаровидные пневмонии тоже могут протекать без клинических проявлений и являться рентгенологической находкой. В таких случаях назначение противовоспалительного лечения и повторное рентгенобследование через 10 – 12 дней помогают правильно установить диагноз. В рентгенологическом отображении шаровидная пневмония отличается от круглых инфильтратов и тем более туберкулемы менее чётким наружным контуром, меньшей интенсивностью тени и большей её однородностью. Очаговые тени вокруг шаровидной пневмонии как правило отсутствуют. Напротив, наличие на рентгенограмме, наряду с основным округлым тенеобразованием, более старых туберкулёзных изменений /петрификатов, плевральных наслоений и др./ указывает на специфическую природу заболевания.
2. Эхинококк лёгких по своей рентгенологической картине такие может явиться поводом для дифференциальной диагностики от туберкулом. Клинические симптомы эхинококка лёгких не характерны и не позволяют отличить эхинококк от других легочных заболеваний. Поэтому многие авторы рекомендуют использовать для диагностики эхинококкового пузыря симптом Эскудеро-Неменова - /дышащая тень/. Во время глубокого вдоха тень кисты теряет свою округлую форму, становиться овальной, на выдохе она приобретает свою прежнюю форму. А. Е. Прозоров описал рентгенологический симптом, который он считает патогномоничным для эхинококка: вследствие проникновения воздуха между хитиновой оболочкой эхинококка и окружающей его фиброзной капсулой появляется узкое, полулунной формы, просветление, на фоне которого, видно смещение тени пузыря при дыхании. В крови отмечается эозинофилия.
3. Так, в анамнезе больных раком лёгкого нередко отмечают частые бронхиты, хронические пневмонии, абсцессы, курение в течение многих лет, повышение температуры неправильного типа. При туберкулезе возможно иногда установить контакт с больными в прошлом или настоящем, наличие специфических внелегочных поражении, типичные для туберкулёза ухудшения состояния в осенне-весенний периоды года, длительную субфебрильную температуру. Как известно, при обоих заболеваниях нередко наблюдают кашель, но кашель у больных периферическим раком, как вообще при раке лёгкого, имеет своеобразный характер, он сухой, длительный, надсадный, тогда как у больных с туберкулемами чаще наблюдают покашливание или же редкий сухой кашель.
8.Чем, по Вашему мнению, обусловлен болевой синдром у данного больного?
Прорастанием опухоли в плевру.
9.Перечислите возможные осложнения.
Распад опухоли с профузным легочным кровотечением, метастазирование рака, эмпиема плевры, прорастание рака в соседние органы и ткани.