Материал: Ответы на блок по хирургии
5.Ваш план лечебных мероприятий в амбулаторных и стационарных условиях.
Консервативное лечение в данном случае неэффективно, оно может только лишь облегчить страдания и включает: разгрузка сустава, использовании дополнительной опоры на трость или костыли при ходьбе на большие расстояния, ношение ортопедических супинаторов и ночных шин, стелек, межпальцевых прокладок, физиотерапевтическое лечение, лечебная гимнастика для пальцев ног и стопы, применение НПВС.
Хондропротекторы!
В комплекс лечебных мероприятий целесообразно включать лекарственные средства, улучшающие периферическое кровообращение и микроциркуляцию: пентоксифиллин ("Трентал", "Агапурин", "Пентилин"), дипиридамол ("Курантил"), дротаверин ("Но-шпа"), а также витаминные препараты: тиамин (В^, пиридоксин(В6), цианокобаламин (В12), никотиновую кислоту, аскорбиновую кислоту.
Хирургическое лечение:
-
артродез 1-го ПФС;
-
гемиартропластика 1-го ПФС;
-
тотальное эндопротезирование 1-го ПФС.
6.Виды оперативных вмешательств при данной патологии, показания.
-
1-2 степень:
-
хейлэктомия — удаление избыточных костных выростов (остеофитов) и поврежденных тканей сустава;
-
микрофрактуринг — хирургическая технология восстановления суставного хряща, заключающаяся в формировании в области дефекта хряща микропереломов подлежащей субхондральной костной пластинки. Это приводит к образованию в зоне дефекта свертка крови, высвобождению факторов роста и способствует формированию нового хряща;
-
различные виды остеотомий, котрые уменьшают нагрузку на сустав или клиновидная остеотомия Моберга.
-
-
3-4 степень:
-
артродез 1-го ПФС;
-
гемиартропластика 1-го ПФС;
-
тотальное эндопротезирование 1-го ПФС.
-
7.Возможные осложнения при данном заболевании.
Молоткообразное искривление пальцев; болезненные натоптыши и мозоли, склонные к воспалению; боль при ходьбе; врастание ногтя.
Самое грозное осложнение – нарушение статодинамическое функции, приводящее к инвалидности.
8.Ваш план реабилитации.
На 2 день после операции разрешено только двигать пальцами. Ходить, не наступая на оперированную область, можно через 10 дней. Нагрузку на всю стопу можно давать только через месяц после лечения + назначение ЛФК, ФЗТ, массажа, ношение ортопедических корректоров.
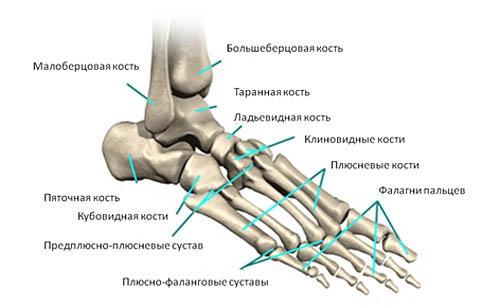
9.Анатомическое строение стопы, особенности.
Скелет стопы состоит из трех отделов: предплюсны, плюсны и пальцев.
Кости предплюсны: таранная, пяточная кости, ладьевидная, кубовидная и три клиновидных.
Кости плюсны имеют трубчатую форму. Различают основание, тело и головку. На основаниях - суставные поверхности для сочленения с костями предплюсны и с соседними плюсневыми костями, а на головках - суставные поверхности для сочленения с проксимальными фалангами пальцев. Кости пальцев. Пальцы стопы состоят из фаланг. 1-ый палец стопы имеет две фаланги, а остальные - по три. Различают проксимальную, среднюю и дистальную фаланги.
Связочный аппарат стопы. Суставы: голеностопный, подтаранный, таранно-пяточно-ладьевидный, пяточно-кубовидный, клино-ладьевидный, предплюсне-плюсневые, плюсне-фаланговые и межфаланговые.
Сврды стопы. Кости плюсны и предплюсны не лежат в одной плоскости, а образуют продольные своды, выпуклостью обращенные кверху. Сзади точкой опоры является пяточный бугор, спереди – головки плюсневых костей. Фаланги пальцев лишь касаются площади опоры. Соотвественной костям плюсны различают 5 продольных сводов стопы. Из них не касаются опоры I-III своды (рессорные), IV и V – прилежат к площади опоры (опорные). Продольные своды укреплены длинной подошвенной связкой. 2 поперечных свода: предплюсневый (в области соединения костей предплюсны и плючны) и плюсневый (в области головок плюсневых костей), они расположены во вронтальной плоскости и выпуклостью обращены кверху. Точки опоры касаются только головки 1 и 5 плюсневых костей. Поперечные своды укреплены поперечной плюсневой связкой.
Мышцы стопы
На тыльной поверхности стопы находятся две мышцы: короткий разгибатель пальцев и короткий разгибатель большого пальца стопы.
На подошвенной поверхности стопы мышцы разделяются на внутреннюю, наружную и среднюю группы. Внутреннюю группу составляют мышцы, действующие на большой палец стопы: мышца, отводящая большой палец; короткий сгибатель большого пальца и мышца, приводящая большой палец. К наружной группе относятся мышцы, действующие на пятый палец стопы: мышца, отводящая мизинец, и короткий сгибатель мизинца.
Средняя группа является наиболее значительной. В нее входят: короткий сгибатель пальцев, который прикрепляется к средним фалангам второго—пятого пальцев; квадратная мышца подошвы, прикрепляющаяся к сухожилию длинного сгибателя пальцев; червеобразные мышцы, а также тыльные и подошвенные межкостные мышцы, которые направляются к проксимальным фалангам второго—пятого пальцев. Все эти мышцы берут свое начало на костях предплюсны и плюсны на подошвенной стороне стопы, за исключением червеобразных мышц, которые начинаются от сухожилий длинного сгибателя пальцев. Все они участвуют в сгибании пальцев стопы, а также в разведении их и сведении.
Задача № 2.3.
Доставлен машиной скорой помощи больной М. из травмпункта через 1,5 часа после получения травмы, падение с высоты 3-х метров. Бледен АД 105/65 мм. рт. ст., пульс 100 в минуту, левая голень фиксирована
1.Сформулируйте диагноз.
Закрытый перелом диафизов обеих костей голени в средней трети со смещением. Травматический шок I степени.
После рентгена в 2-х проекциях к диагнозу можно добавить что перелом поперечный.
2.Какова частота данной патологии.
Переломы по частоте: лучевая кость, пальцы, лодыжки, предплечье, плечо, ключица, голень. Т. е. переломы голени очень редки.
3.Расскажите о классификации.
- закрытые и открытые,
- со смещением и без смещения,
- осложненные (поражение нервов, сосудов, инфекция и т д) и неосложненные,
- поперечные, косые, винтообразные, оскольчатые,
- изолированные переломы малоберцовой и большеберцовой костей и перелом обеих костей,
- перелом в верхней, средней и нижней трети.
4.Объем помощи в условиях «Скорой помощи».
1.обезболивание – промедол в/м, новокаин
2. иммобилизация голени лестничными шинами (Крамера), пневматическими, Дитерикса, картонными,
3. транспортировка больного в травматологический стационар, в/в инфузии до транспортировки и во время ее.
5.Укажите, какое лечение необходимо провести в стационаре.
Обезболивание (новокаиновая блокада), одномоментная репозиция, скелетное вытяжение за пяточную кость, остеосинтез. Аппараты внешней фиксации в настоящее время используют только при сложных многооскольчатых переломах, открытых, есть опасность развития инфекции.
Если операция противопоказана – наложение гипсовой лонгетной или циркулярной повязки от пальцев стоп до середины бедра. Повязка должна быть разрезная т к есть отек голени, затем после спадения отека накладывают тугую повязку.
-
Расскажите о дополнительных методах исследования данной патологии.
Рентгенография в передне-задней и боковой проекциях.
7.Сформулируйте показания для оперативного вмешательства.
Абсолютные показания: переломы, не срастающиеся без оперативного вмешательства; переломы, при которых есть риск повреждения костными отломками кожи, мышц, сосудов, нервов и т.д; неправильно сросшиеся переломы, невозможность достигнуть репозиция закрытым способом (интерпозиция мягких тканей), отрывные переломы, открытые переломы.
Относительные показания: медленно срастающиеся переломы, вторичное смещение отломков, коррекция плоскостопия, вальгусная деформация, необходимость ранней мобилизации пожилых и ослабленных.
8.Какие осложнения возможны при данной травме?
Повреждение мягких тканей, сосудов, нервов, вторичное смещение отломков, развитие инфекции, травматический шок, замедленная консолидация перелома.
9.Каковы ваши рекомендации для предупреждения осложнений?
Как можно раньше начинать проводить гимнастику в виде активных и пассивных упражнений (ЛФК), обеспечить правильное положение конечности, правильная транспортная и лечебная, иммобилизация, антибиотикопрофилактика, правильное сопоставление костных обломков и их фиксация, адекватный выбор метода лечения, ревизия сосудов после операции, санация и дренирование гнойных осложнений, дыхательная гимнастика.
10.Каковы сроки потери трудоспособности при данной патологии?
Трудоспособность больных восстанавливается в течение 3-4 мес..
11.Решите вопросы реабилитации больного и трудоустройства.
Реабилитация: ранняя активация больного, массаж, дыхательная гимнатика, ЛФК, через 3 мес можно давать дозированную нагрузку на конечность.
Трудоустройство: выдача КЭК справки на легкий труд на 3 мес.
Подъем с постели разрешают через 15 дней После операции. Независимо от вида остеосинтеза нагрузка до 20-25 % от веса тела возможна сразу после операции. После остеосинтеза нагрузку увеличивают через 6-8 нед.
12.Транспортная и лечебная иммобилизация.
Транспортная - лестничные шины, пневматические, Дитерикса, картонные.
Лечебная – гипсовая лонгетная или циркулярная повязка или остеосинтез.
Задача № 2.4.
Доставлен больной Ц. В приемное отделение больницы через 1 час после автотравмы. Жалобы на слабость, головокружение, боли в области правого бедра, невозможность пользоваться конечностью
1.Сформулируйте диагноз.
Закрытый косой подвертельный (или перелом в верхней трети) перелом диафиза правой бедренной кости со смещением. Травматический шок II степени.
2.Какова частота данной патологии.
Переломы бедра встречаются в 25 % случаев всех переломов. Переломы диафиза бедра составляют 40% всех переломов бедра. Чаще встречаются переломы бедра в средней трети, реже - в верхней трети, еще реже – в нижней.
3.Расскажите о классификации.
По локализации: в верхней трети (подвертельные), в средней трети, в нижней трети (дистальные, надмыщелковые).
По характеру: поперечные; косые; винтообразные; оскольчатые.
Открытые и закрытые, осложненные и неосложненные.
4.Объем помощи в условиях «Скорой помощи».
Адекватное обезболивание (промедол 1мл в/м), наложить шину Дитерикса или 3 шины Крамера, катетер в вену, инфузионная система (наичнают с солевого р-ра, затем переходят на коллоиды; можно начинать с ГЭК или полиглюкина) до и во время транспортировки.
5.Укажите, какое лечение необходимо провести в стационаре.
Обезболивание, сопоставление отломков и их фиксация. Фиксация: методом скелетного вытяжения, аппаратами внешней фиксации и с помощью остеосинтеза.
Скелетное вытяжение - при наличии противопоказаний к операции или во время противошоковой терапии (пока не пройдет симптом «галифе»). Спицы проводят через бугристость большеберцовой кости или надмыщелки. Конечность отводят на 30° и сгибают в коленном и тазобедренном суставе на 90-100°. Груз 10 кг.
Остеосинтез проводят при помощи штифтов (штифт-штопор Сиваша, штифт Дубова), стержней, пластин. Если больному много лет – консервативное ведение (кокситная гипсовая повязка).