Материал: Ответы на блок по хирургии
Задача № 2.1.
Больной П., 81 года, со слов родственников и больного, упал со стула. Сразу почувствовал резкую боль в правом тазобедренном суставе, самостоятельно встать не смог. Больной предъявляет жалобы на боль
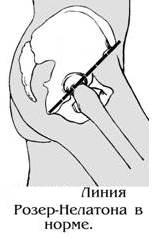
линия, проведенная от верхней передней подвздошной кости к седалищному бугру; служит ориентиром прираспознавании смещения бедренной кости, поскольку при сгибании бедра под углом 135° большой вертел внорме расположен на этой линии.
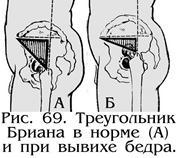
при положении больного лежа на спине продолжить кверху длинную ось бедра по наружной его поверхности через верхушку большого вертела, опустить на нее перпендикуляр от верхне-передней ости подвздошной кости той же стороны и соединить эту линию с верхушкой большого вертела. При нормальных условиях получается фигура равнобедренного треугольника. При смещении большого вертела кверху горизонтальный катет уменьшается (перелом шейки бедра и др.).
1.Провести дифференциальную диагностику.
С вывихом тазобедренного сустава, ушибом тазобедренного сустава, подвертельным переломом верхней трети бедра, деформирующим коксартрозом.
При вывихе: пружинистое напряжение, пальпация головки бедренной кости в необычном для нее месте, укорочение ноги. При задних вывихах - западение под паховой связкой, при передних - удлинение конечности, при запирательных вывихах – можно прощупать головку с внутренней стороны сустава без определения большого вертела. Также вывих подтверждается рентгенологчески.
При ушибе: боль, припухлость, гематома, флюктуация в области гематомы, ограничение или нарушение функции, рентген без особенностей.
При подвертельном переломе: смещение проксимального отломка вперед и кнаружи, а дистального – кнутри и кзади; резкое нарушение функции и сильная боль на уровне перелома, деформация в виде «галифе»; подвижность на протяжении диафиза,может пальпироваться конец одного из отломков. Подтверждение диагноза на рентгенограмме.
2.Сформулируйте диагноз.
Вколоченный перелом шейки бедра правой нижней конечности. Остеопороз. Гипертоническая болезнь 3 степени, очень высокий риск.
3.Каковы ваши действия в условиях домашнего режима?
Наложить деротационный сапожок (фиксация палки к стопе), обезболивание ненаркотическими анальгетиками под прикрытием ЖКТ (назначить Н2-блокаторы).
4.Предложите план лечения в стационаре.
Неоперативное лечение допустимо при вколоченных переломах или в тех случаях, когда оперативное лечение сопряжено с большим риском для больного.
Иммобилизацию конечности производят циркулярной тазобедренной гипсовой повязкой в положении отведения и внутренней ротации в течение 4-6 мес. и больше
Скелетное вытяжение обязательно должно предшествовать как наложению гипсовой повязки, так и оперативному лечению. Спицу для вытяжения проводят над мыщелками бедренной кости.
С первых же дней после наложения системы для вытяжения или гипсовой повязки больным назначают общую и дыхательную гимнастику для предупреждения застойных пневмоний, пролежней, атрофии мышц туловища и конечностей.
Оперативным методам лечения переломов шейки бедренной кости необходимо отдавать предпочтение. После закрытой репозиции производят остеосинтез тремя канюлированными шурупами или динамическим бедренным винтом.
Подъем с постели (в зависимости от общего состояния и возраста) с 5-7-го дня с использованием "ходунков" или костылей
Рентгенологический контроль производят через 4, 8, 12-16 нед.
Удаление металлоконструкции осуществляют обычно через 12-18 мес. У больных старческого возраста фиксаторы можно не удалять.
Трудоспособность восстанавливается через 8-12 мес.
У больных пожилого и старческого возраста показано выполнение однополюсного или тотального эндопротезирования тазобедренного сустава, что позволяет ускорить их активизацию и предотвратить развитие таких осложнений, как гипостатическая пневмония, пролежни и др.
После эндопротезирования тазобедренного сустава частичная нагрузка на оперированную конечность возможна сразу, а полная - через 4-6 нед.
5.Каковы осложнения, возникающие при данном виде травмы?
Пневмония, пролежни, тромбоэмболия, ложный сустав, асептический некроз головки бедра, деформирующий артроз, контрактуры.
6.Анатомическое строение тазобедренного сустава.
Тазобедренный сустав (art. coxae). Кости, образующие сустав: тазовая и бедренная кость. Суставные поверхности: полулунная поверхность вертлужной впадины и головка бедренной кости. Капсула сустава прикрепляется: на тазовой кости – по краю суставной губы, на бедренной – спереди по межвертельной линии, сзади медиальнее межвертельного гребня, так что латеральная часть шейки остается вне полости сустава. Сустав чашеобразный, по функции многоосный, шаровидный, простой, не комбинированный. Фиксирующий аппарат: подвздошно-бедренная связка, лобково-бедренная, седалищно-бедренная, круговая зона (охватывает шейку бедренной кости латеральнее головки). Вспомогательный аппарат: суставная губа (окаймляет вертлужную впадину), поперечная связка вертлужной впадины, связка головки бедренной кости (от ямки головки до нижней части вертлужной впадины), жировое тело вертлужной впадины. Кровоснабжение: ветвь из запирательной артерии, ветвь из a. circumflexa femoris medialis et lateralis из внутренней бедренной артерии.
7.Приведите классификацию переломов бедренной кости.
1.Переломы проксимального отдела бедра:
- перелом шейки бедра.
- чрезвертельный перелом.
- подвертельный перелом.
Различают медиальные (внутрисуставные) и латеральные (внесуставные) переломы.К первым относят переломы головки и шейки бедренной кости, ко вторым - межвертельные,чрезвертельные и изолированные переломы большого и малого вертелов.
2. Диафизарные переломы бедренной кости
- перелом тела (диафиза) бедренной кости.
8.Назовите симптомы, характерные для данной патологии.
Наружная ротация ноги - выявляется по положению стопы и по положению коленного сустава.
Отсутствие активной внутренней ротации ноги - больной не может вращать ногу внутрь и стопа остается повернутой кнаружи.
Болезненность при осевой нагрузке на большой вертел - поколачивание по пятке выпрямленной ноги или по области большого вертела вызывает усиление болей.
Укорочение конечности - абсолютная длина конечности не меняется. Относительное укорочение конечности на 2-4 см - при переломах с варусной деформацией.
Симптом Гирголава - усиление пульсации бедренной артерии под паховой связкой.
Симптом «прилипшей пятки» - больной не может поднять и удержать поднятую и выпрямленную ногу, но сгибает ее в коленном и тазобедренном суставах (пятка скользит по опоре).
При переломах с варусной деформацией большой вертел стоит выше линии Розера-Нелатона (линия, соединяющая седалищный бугор с передневерхней остью). При медиальных и вертельных переломах со смещением линия Шумахера, соединяющая вершину большого вертела с передневерхней остью крыла подвздошной кости, проходит ниже пупка.
9.Перечислите принципы лечения данной травмы.
Оперативное вмешательство после проведения коррекции ССС. 3 вида операции (выбирают по мере возможности выполнения): артродез (полное обездвиживание), остеосинтез шейки берда (штифтом, пластинами), эндопротезирование (предпочтительнее). Остеосинтез – только до 45 лет.
Если невозможно провести операцию – консервативное лечение, которое включает деротационный сапожок, массаж, ранняя активация больного (присаживание в кровати), дыхательная гимнастика, через 3 мес разрешается вставать с постели, ходить с тростью, ЛФК.
Можно использовать скелетное вытжение, но это долгий способ лечения.
10.Назовите способы хирургического лечения данной патологии.
См. 4 вопрос.
11.Ваш план реабилитации.
Массаж, ранняя активация больного (присаживание в кровати), дыхательная гимнастика, через 3 мес разрешается вставать с постели, ходить с тростью, ЛФК, физиотерапевтические процедуры.
12.Решите вопросы транспортной и лечебной иммобилизации.
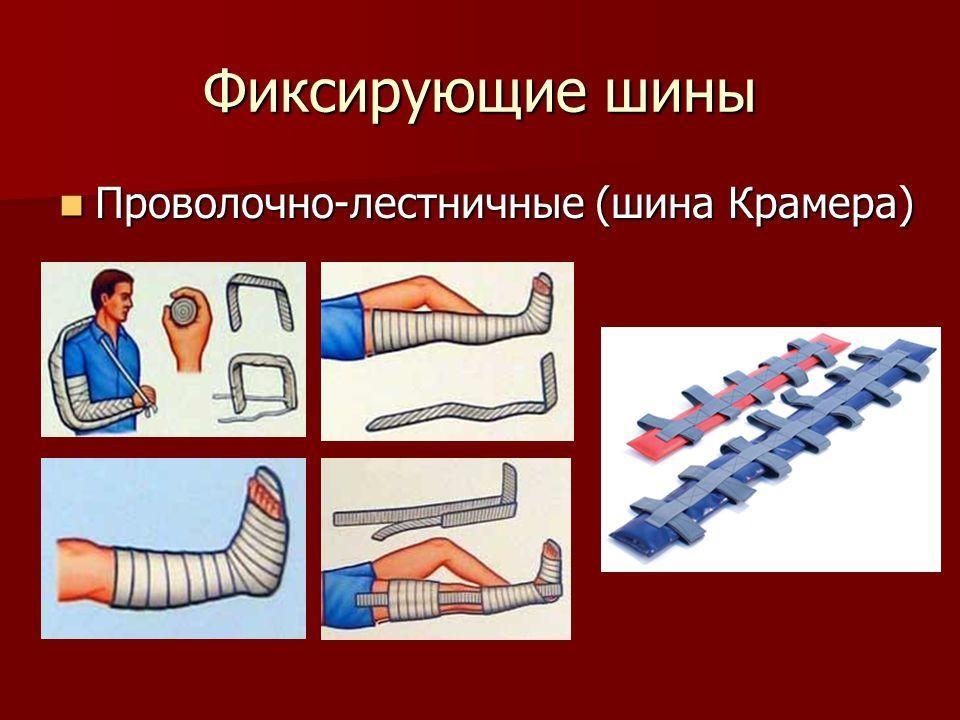
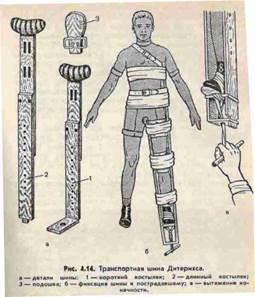
Транспортная – на щите, шины Крамера и Дитерикса.
Лечебная – деротационный сапожок и артродез.
Задача № 2.2.
Больной С., 41 года, работает длительное время грузчиком мясокомбината. При опросе предъявляет жалобы на боли в нижних конечностях, иррадиирущие в бедра, голени, боли усиливаются во второй половине дня, к вечеру отмечается умеренная
1.Сформулируйте диагноз.
Деформирующий остеоартроз I плюсне-фалангового сустава, сопровождающийся поперечным плоскостопием стопы на фоне вальгусной деформации I пальца стопы 4 степени.
2.Проведите дифференциальную диагностику.
С ишемическими болями в нижних конечностях вследствие атеросклероза, артритом, подагрой, посттравматическим артрозом.
3.Какова частота данной патологии?
65% случаев деформаций нижних конечностей, чаще у женщин.
Деформирующими артрозами болеют 10-12 % людей, причем обычно с возрастом число их резко увеличивается. У детей и подростков деформирующий артроз - следствие травмы или перенесенного заболевания опорно-двигательного аппарата.
4. Расскажите о классификации.
Классификация степени тяжести деформации I пальца стопы:
1.Отклонение большого пальца кнаружи до 15°.
2.Отклонение большого пальца от 15 до 20°.
3.Отклонение большого пальца от 20 до 30°.
4. Отклонение большого пальца более 30°.
Классификация остеоартроза:
По степени нарушения функции суставов:
1-я степень. Незначительные ограничения подвижности в каком-либо направлении.
2-я степень. Значительные ограничения подвижности сустава, хруст при движении, умеренная атрофия регионарных мышц.
3-я степень. Значительная деформация суставов с резким ограничением объёма движений. Почти полное исчезновение хрящевой ткани.
По возникновению:
Первичный (идиопатический) - дегенеративный процесс развивается на здоровом хряще (например, под влиянием чрезмерной физической нагрузки и микротравматизации). Поражение симметрично, чаще крупные суставы. Выделяют:
Локальный (поражение 1 или 2 суставов)
Генерализованный (задействованы 3 и более суставных группы)
Вторичный - дегенеративный процесс развивается на изменённом хряще (например, после травм). Поражение асимметричное.
По рентгенологической стадии:
Стадия I. Суставная щель уменьшена менее, чем на 2/3. Незначительные краевые костные разрастания.
Стадия II. Суставная щель уменьшена более, чем на 2/3, остеофиты, субхондральный остеосклероз.
Стадия III. Суставная щель не просматривается. Кистовидная перестройка костной ткани, могут быть участки оссификации суставной капсулы.
Классификация плоскостопия:
Поперечное – уплощение поперечного свода стопы.
Продольное – уплощение продольного свода стопы.
Врожденное плоскостопие.
Травматическое – последствие перелома лодыжек, пяточной кости, предплюсневых фаланг.
Паралитическое – результат паралича подошвенных мышц.
Рахитическое – из-за нагрузки на ослабленные участки стопы.
Статическое - вследствие слабости мышц голени и стопы, связочного аппарата и костей.
Различают 3 степени продольного плоскостопия:
1 степень - угол свода равен 130—140°, высота свода 35—25 мм, деформации костей стопы нет.
2 степень - угол свода равен 141—155°, высота свода 24—17 мм, могут быть признаки деформирующего артроза таранно-ладьевидного сустава.
3 степень - угол свода равен >155°, высота <17 мм; имеются признаки деформирующего артроза таранно-ладьевидного и других суставов стопы.
В норме угол продольного свода стопы равен 125-130°, высота свода >35 мм.