Материал: Ответы на блок по хирургии
1.Каков предварительный диагноз?
Варикозное расширение вен нижних конечностей. ХВН III-IV степени. Острый восходящий варикотромбофлебит большой подкожной вены левой нижней конечности до верхней трети.
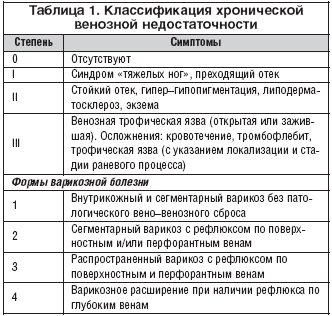
2.Какие дополнительные методы обследования помогут в верификации диагноза?
Общий анализ крови, коагулограмма. Д-димер.
ультразвуковое дуплексное сканирование с цветовым кодированием кровотока
Наиболее полное представление о характере изменений венозной системы даёт контрастная флебография, позволяющая судить не только о проходимости глубоких вен, но и о состоянии клапанного аппарата глубоких и коммуникантных вен, а также о путях коллатерального оттока крови.
Среди других дополнительных методов исследования имеют значение измерение венозного давления (флеботонометрия), кожная термометрия, капилляроскопия, лимфография, рео- и плетизмография, радиоизотопная флебография, инфракрасная термография с помощью тепловизора и жидких кристаллов.
Проба Троянова-Тренделенбурга: больной, находясь в горизонтальном положении, поднимает ногу вверх. Поглаживая ногу от стопы к паху, опорожняют поверхностные вены. Сдавливают большую подкожную вену у места впадения в бедренную пальцем (или накладывают на этом уровне жгут), просят больного встать. Ствол большой подкожной вены через 20-30 с начинает заполняться кровью снизу вверх. После отнятия пальца или снятия жгута вена быстро наполняется кровью снизу вверх, напряжение узлов увеличивается. Быстрое наполнение вены сверху указывает на несостоятельность венозных клапанов, в частности расположенного у места перехода большой подкожной вены в бедренную.
Проба Пратта 2: в положении больного лежа после опорожнения подкожных вен накладывают на ногу, начиная от стопы, эластичный бинт, сдавливающий поверхностные вены. На бедро под пупартовой связкой накладывают жгут. После того как больной встает на ноги, под самым жгутом накладывают второй резиновый бинт. Затем нижний бинт снимают виток за витком, а верхним обвивают ногу так, чтобы между бинтами оставался промежуток в 5-6 см. Быстрое наполнение варикозных узлов на свободном от бинтов участке указывает на наличие здесь перфорантных вен с недостаточными клапанами.
Трехжгутовая проба Берроу-Шейниса: в положении лежа после опорожнения подкожных вен на ногу накладывают три жгута: вблизи паховой складки, на середине бедра и тотчас ниже колена. Больному предлагают встать. Быстрое набухание вен на каком-либо участке, ограниченном жгутами, указывает
на наличие здесь перфорантных вен с несостоятельными клапанами. Быстрое наполнение варикозных вен на голени свидетельствует о наличии несостоятельных перфорантных вен ниже последнего жгута. Перемещая последний жгут по голени, можно более точно локализовать их расположение.
3.Перечислите причины данного заболевания?
Этиология: варикозная трансформация (деформация и расширение вены, несостоятельность клапанного аппарата, легкая ранимость стенки, изменения адгезивно-аггрегационных свойств форменных элементов крови), → нарушение нормального тока крови, который замедляется и приобретает характер вихревого (турбулентного). Также имеют значение общие факторы, способствующие тромбообразованию: возраст старше 60 лет; гиподинамия, постельный режим, парезы и параличи, травмы, приводящие к длительной иммобилизации, ожирение, сердечная недостаточность, инфекции, прием гормональных препаратов (эстрогены, глюкокортитикоиды), беременность, роды и ранний послеродовый период
тромбофилия (врожденно обусловленная склонность к тромбозам, вследствие дефицита противосвертывающих факторов),онкологические заболевания
операции (особенно на нижних конечностях и органах малого таза).К.п.поражаются большая подкожная вена и ее притоки (95%) .
В нормальных условиях основной отток венозной крови в нижних конечностях происходит через глубокие вены. Из поверхностных вен через перфорантные вены кровь идет в глубокую венозную сеть. Клапанный аппарат перфорантных вен пропускает кровь только в одном направлении — из поверхностных в глубокие. При нарушении проходимости, ↓ функции "мышечного насоса", в системе глубоких вен отток крови значительно извращается. Вся кровь устремляется в ретроградном направлении через перфоранты в поверхностную систему вен. Возникает функциональная клапанная недостаточность как в перфорантных, так и поверхностных венах. Постепенно клапанный аппарат разрушается, развивается истончение стенок вен, варикозное расширение глубоких вен, вторичному расширению подвергаются поверхностные вены. В ходе гемодинамических нарушений происходит реканализация глубоких вен (реже возникает септическое расплавление и окклюзия). Глубокие вены становятся регидными, склерозированными трубками, без клапанного аппарата. Кровоток еще больше извращается. Кровь по перфорантным венам движется в обоих направлениях: сокращение мышц приводит к выбросу из вен, при расслаблении происходит обратное поступление, поскольку функция клапанного аппарата в глубоких и поверхностных венах утрачена. Кровь как бы балансирует в глубоких и поверхностных венах нижних конечностей, наступит венозный застой → тяжелые трофическим изменениям; нарушению метаболизма в тканях. Развивается отек конечности, появляется цианоз, возникает экзема, трофическая язва, боли.
В связи с развитием дилятации венул и капилляров ↑ проницаемость их стенок, что приводит к проникновению в клетчатку форменных элементов крови и плазмы, электролитов, белков, соединений. Постепенно происходит нарушение не только венозного кровотока, но и артериального и лимфатического. Развивается тяжелая форма лимфовенозной недостаточности.
4.С какими заболеваниями следует дифференцировать данную патологию?
С облитерирующим тромбангиитом – поражение вен и артерий, по ходу подкожных вен появляются узелковые уплотнения, болезненные, кожа гиперемирована, припухшая, не мигрируют, возникают на новых участках конечностей и на груди, течение с ремиссиями и рецидивами.
С лимфангитом – на коже по ходу лимфатических сосудов нежно-розовая болезненная полоса от раны к л/у, зуд, жжение, уплотнений нет.
С узелковым периартериитом – аллергия с поражением мелких артерий и артериол, на коже и подкожной жировой клетчатке маленькие болезненные узелки вдоль артериальных сосудов, держатся недолго.
С флегмоной, рожистым воспалением.
5.Приведите классификацию острого тромбофлебита?
Местный (в результате травмы, инъекций и др) и массивный.
Первичный (при облитерирующем эндартериите, мигрирующем тромбофлебите, и др) и вторичный (послеоперационный, послеродовый, после инфекций и т д).
-
Тромб считается эмбологенным - когда его дистальная часть фиксирована к венозной стенке, а проксимальная - свободно свисает в просвет вены, где колеблется (флотирует) в потоке крови.
-
Достаточно небольшого воздействия и происходит отрыв тромба и эмболия легочной артерии
Т бывают инфекционные и асептические
Поверхностный и глубокий.
Осложненный и неосложненный.
Варикотромбофлебит и флеботромбоз.
6.Опишите строение венозного русла нижних конечностей?
Отток крови из нижних конечностей обеспечивают: поверхностные вены, глубокие вены и соединяющие их коммуникантные вены (перфоранты). Основной отток крови (70%) осуществляется по глубокой венозной системе. Подкожные вены собирают кровь из эпифасциальных тканей, а затем по многочисленным перфорантам она поступает в глубокие магистрали.
Вены нижних конечностей подразделяются на поверхностные и глубокие. Поверхностная венозная система нижних конечностей начинается из венозных сплетений пальцев стопы, формирующих венозную сеть тыла стопы и кожную тыльную дугу стопы. От нее берут начало медиальная и латеральная краевые вены, которые переходят соответственно в большую и малую подкожную вены. Большая подкожная вена - самая длинная вена организма, содержит от от 5 до 10 пар клапанов, в норме ее диаметр составляет 3-5мм. Она берет начало в нижней трети голени впереди медиального надмыщелка и поднимается в подкожной клетчатке голени и бедра. В паховой области большая подкожная вена впадает в бедренную вену. Иногда большая подкожная вена на бедре и на голени может быть представлена двумя и даже тремя стволами. Малая подкожная вена начинается в нижней трети голени по ее латеральной поверхности. В 25% случаев она в области подколенной ямки впадает в подколенную вену. В остальных случаях малая подкожная вена может подниматься выше подколенной ямки и впадать в бедренную, большую подкожную вены, либо в глубокую вену бедра.
Глубокие вены тыла стопы начинаются тыльными плюсневыми венами стопы, впадающими в тыльную венозную дугу стопы, откуда кровь оттекает в передние большеберцовые вены. На уровне верхней трети голени передние и задние большеберцовые вены сливаясь образуют подколенную вену, которая располагается латеральнее и несколько сзади от одноименной артерии. В области подколенной ямки в подколенную вену впадают малая подкожная вена, вены коленного сустава. Глубокая вена бедра обычно впадает в бедренную на 6-8см ниже паховой складки. Выше паховой связки этот сосуд принимает эпигастральную вену, глубокую вену окружающую подвзошную кость и переходит в наружную подвздошную вену, которая у крестцово-подвздошного сочленения сливается с внутренней подвздошной веной. Парная общая подвздошная вена начинается после слияния наружной и внутренней подвзошных вен. Правая и левая общие подвздошные вены сливаются, образуя нижнюю полую вену.
Перфорантные (коммуникантные) вены соединяют глубокие вены с поверхностными. Большинство из них имеют клапаны, расположенные надфасциально и благодаря которым кровь движется из поверхностных вен в глубокие. Различают прямые и непрямые перфорантные вены. Прямые непосредственно соединяют глубокую и поверхностные венозные сети, непрямые соединяют опосредованно, то есть сначала впадают в мышечную вену, которая затем впадает в глубокую.
Кроме того, на голени имеется система суральных вен, которые дренируют венозные синусы икроножной и камбаловидной мышц в подколенную вену.
7.Почему варикозным расширением вен преимущественно болеют женщины?
Гормональный фон, беременность, роды, особенности строения таза (вены шире), работа на ногах или в сидячем положении (парикмахеры, продавцы, учителя).
Роды – сдавление нижней полой вены.
8.Что способствует оттоку крови от нижних конечностей?
Мышечно-венозная помпа голени. Её компоненты: венозные синусы икроножных мышц, икроножные мышцы, венозные клапаны. В момент расслабления мышц голени ("диастолы") синусы камбаловидной мышцы заполняются кровью, поступающей с периферии и из поверхностной венозной системы через перфорантные вены. При каждом шаге происходит сокращение икроножных мышц, которое сдавливает мышечные венозные синусы и вены ("систола"), направляя ток крови в глубокие магистральные вены, имеющие большое число клапанов на всем протяжении. Под влиянием возрастающего венозного давления клапаны открываются, направляя ток крови в нижнюю полую вену. Нижерасположенные клапаны закрываются, препятствуя обратному току.
9.Перечислите триаду Вирхова. Какой компонент повлиял на развитие заболевания в данном случае?
Травма сосудистой стенки, снижение скорости кровотока, повышение свертываемости крови. В данном случае – снижение скорости кровотока за счет варикозного расширения вен и повреждение эндотелия.
10.Какая особенность венозного кровотока позволяет удалять систему поверхностных вен нижних конечностей с отличными послеоперационными результатами?
То что большая часть крови оттекает по глубоким венам (70%).
11.Какой должна быть тактика хирурга в этой ситуации?
Госпитализация
Воспаление распространяется на окружающие ткани, это неэмбологенно опасный тромб.
Консервативная терапия: местно – лед, возвышенное положение конечности ночью, эластическая компрессия 2 класс, НПВС, антикоагулянты (через 3-5 дней назначают непрямые антикоагулянты (варфарин, синкумар) в течение 3 мес.), в/в капельно: инфукол,реополиглюкин,гепарин, никотин.к, дезагреганты, физио (После стихания острых воспалительных явлений ). Из медикаментозных средств используют эскузан, венорутон, гливенол, компламин, детралекс, которые укрепляют стенки вен и поддерживают их тонус, препятствуют агрегации форменных элементов. Показано назначение спазмолитиков (папаверин, но-шпа внутримышечно и внутривенно), десенсибилизирующих препаратов (тавегил, супрастин). Широко применяют различные мази, содержащие НПВП (диклофенаковая, бутадионовая, индометациновая, крем и гель кето-нал) и гепарин (гепариновая мазь, гепатромбин, но эффективнее гель лиотон, он лучше всасывается и содержит большее количество гепарина).
Грубой ошибкой является назначение постельного режима, поскольку именно замедление кровотока ведет к прогрессированию тромбоза в поверхностных венах и способствует возникновению его в глубоких.
через 3-4 мес
В холодном периоде плановое оперативное лечение. Целью операции является устранение патогенетических механизмов (вено-венозных рефлюксов). Это достигается путем удаления основных стволов большой и малой подкожной вены и лигированием несостоятельных коммуникантных вен.
Вмешательство начинают с перевязки основного ствола большой подкожной вены у места впадения ее в бедренную после тщательного лигирования добавочных ветвей (рис. 250). Эта операция в специальной литературе носит название «кроссэктомия». Оставление длинной культи большой подкожной вены и ее неперевязанных ветвей является одной из причин рецидивов варикозной болезни. Эта операция была предложена и проведена в 1888 г. А.А. Трояновым и в 1890 г. - Ф. Тренделенбургом, поэтому носит их имя. Устранение патологической емкости поверхностной венозной системы осуществляется удалением расширенных вен на бедре и голени. Достаточно надежно, с хорошим косметическим эффектом это можно сделать по методу В. Бебкокка (1907) с помощью предложенных им зондов