Материал: Ответы на блок по хирургии
1.Каков предположительный диагноз?
Острый панкреатит.
2.Расскажите хирургическую анатомию пораженного органа?
ПЖ располагается в забрюшинном пространстве, проецируется на уровне I-II поясничных позвонков. Части ПЖ: головка с крбчковидным отростком, тело, хвост. Поверхности: задняя, передневерхняя, передненижняя. Головка находится в подкове ДПК, передневерхняя поверхность тела обращена к желудку. СФЕ – ацинус, включающий секреторные клетки и выводной протоков. Ацинусы открываются в междольковый проток и составляют дольку ПЖ, из дольки выходит выводной проток и впадает в проток ПЖ. Проток ПЖ с общим желчным протоком образует печеночно-поджелудочную ампулу. Может быть длополнительный проток ПЖ (Санториниев).
Связки:
• желудочно-поджелудочная - переход брюшины с верхнего края железы на заднюю поверхность тела, кардии и дна желудка (по ее краю проходит левая желудочная артерия);
• привратниково-желудочная - переход брюшины с верхнего края тела железы на антральную часть желудка.
Кровоснабжение: верхняя панкреатодуоденальная артерия из гастродуоденальной артерии из общей печеночной артерии; нижняя панкреатодуоденальная артерия из верхней мезентериальной артерии; панкреатические ветви из селезеночной артерии.
3.Инкреторная и экскреторная функции данного органа?
Экзокринная часть - вырабатывается панкреатический сок. СФЭ – ацинус, включающий секреторные клетки и выводной проток. Панкреатический сок богат ферментами и бакарбонатами, обеспечивает переваривание Б, Ж и У.
Эндокринная часть представлена островками Лангерганса (преимущесивенно в области хвоста). Среди островковых клеток различают: бета-инсулиноциты (вырабатывают инсулин) и альфа-инсулиноциты (образуют глюкагон), С, Д, РР-инсулиноциты (продуцируют соматостатин, панкреатические полипептиды и др).
4.Каков механизм развития боли в эпигастрии?
Отек ПЖ и давление на солнечное сплетение; наличие множества нервных окончаний в ПЖ; повышение давления в панкреатическом протоке, его расширение, разрыв ацинусов, панкреатический сок выходит в ткань ПЖ, происходит активация ферментов и самопереваривание => болевой синдром.
5.Какие еще симптомы характерны для данной патологии?
Зоны кожной болезненности:
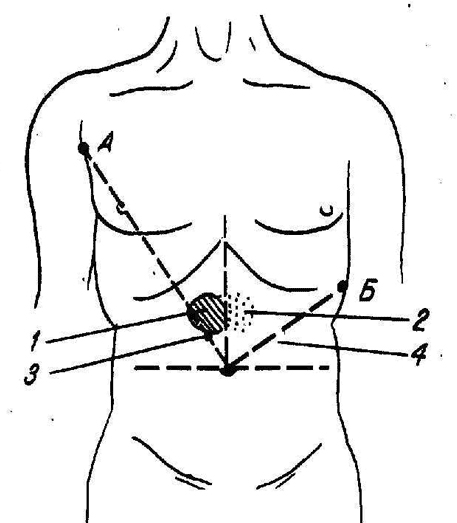
1 - зона Шоффара - между вертикальной линией, проведённой через пупок и биссектрисой угла, образованного вертикальной и горизонтальной линией, проходящей через пупок. Болезненна при воспалении головки ПЖ;
2 - зона Губергрица-Скульского - аналогична зоне Шоффара, но расположена слева (тело ПЖ).;
3 - точка Дежардена (6 см от пупка по линии А);
4 - точка Мейо – Робсона - на границе наружной и средней трети линии, соединяющей пупок и середину левой рёберной дуги. Сзади проецируется в левый рёберно-позвоночный угол (хвост ПЖ).
А - линия, соединяющая пупок с подмышечной впадиной;
Б - линия, соединяющая пупок с серединой реберной дуги.
Точка Губергрица - аналогична т. Дежардена, но располагается слева.
Признак Грота - атрофия ПЖК в области проекции ПЖ.
Симптом "красных капелек" - наличие красных пятнышек на коже живота, груди, спины.
Симптом Куллена – пятна в области пупка.
Симптом Грея-Тернера – пятна на боковой стенке живота.
Симптом Воскресенского – отсутствие пульсации брюшной аорты (из-за увеличенной ПЖ).
6.Какие дополнительные методы исследования помогут установить правильный диагноз?
Для диф диагностики с ИМ – экг, б/х анализ крови (АЛТ, АСТ, КФК, ЛДГ, ЩФ, тропонин, КФК-МФ (миокардиальная фракция), амилаза).
Копрограмма
КТ с болюсным контрастированием через сутки от начала заболевания.
При затруднении в постановке диагноза – лапароскопия – воспаление брюшины, очаги стеатонекроза.
Рентгенография – раздутые петли кишечника.
7.С какими заболеваниями следует дифференцировать данную патологию?
Прободная язва желудка и ДПК, ИМ, левосторонняя нижнедолевая пневмония и нежнедолевания почечная колика, ЖКБ.
8.Какова тактика хирурга?
Активно-выжидательная тактика.
9. Какова консервативная терапия?
Консервативное лечение: холод, голод и покой.
Инфузионная терапия: примерно 4 литра (не менее)
Блокаторы протоновой помпы
Зонд в желудок
Октреотид (сандостатин)100 мг 3 раза в день п/к
Цефалосорины 3 поколения или ципрофлоксацин+метронидазол
Анальгетики, спазмолитики
Если есть деструкци – назогастральный зонд, в него холодную воду.
Динамическое наблюдение через сутки.

10.Показано ли хирургическое вмешательство? в чем заключается оперативное лечение данной патологии?
Не показано. Нет жидкости в брюшной полости. Операцию проводят только при развитии осложнений: перитонит, гнойно-септические осложнения. Предпочтение отдается малоинвазивным оперативным вмешательствам – чрезкожное дренирование, лапароскопия.
11.Какова причина возникновения изменений на электрокардиограмме?
Эндотоксикоз => частично повреждение кардиомиоцитов + происходит нарушение микроциркуляции, перереспределение крови, ишемия миокарда.
Развитие реактивного перикардита.
12.Каков прогноз данного заболевания?
Благоприятный
Задача № 2.9.
Женщина, 73 лет, в прошлом отмечала периодические приступы болей в правом подреберье с иррадиацией в правую лопатку и область сердца. За сутки до поступления в больницу после приема жирной пищи
1.Ваш диагноз?
Острый обтурационный деструктивный калькулёзный холецистит. Перипузырный абсцесс. Местный серозный перитонит.
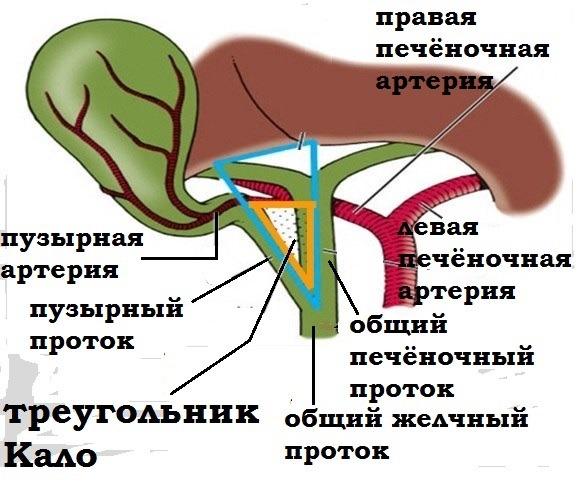
2.Опишите хирургическую анатомию внепеченочных желчных путей.
Общий печеночный проток образуется при слиянии правого и левого печеночного протоков. После слияния общего печеночного протока с пузырным протоком образуется общий желчный поток. Общий желчный проток сливается с протоком ПЖ и формируется печеночно-поджелудочная ампула, которая открывается в ДПК на большом дуоденальном сосочке, в этом месте расположен сфинктер Одди.
3.Расскажите патогенез желчной колики.
Желчная колика возникает, когда камень мешает оттоку желчи из желчного пузыря или печени, блокируя протоки. Внутренние органы спазмируются => сильная боль + присоединение воспаления. Иногда колика возникает при отсутствии камней (дискинезия ЖВП).
Под печеночной коликой понимают кратковременный болевой приступ, обусловленный спазмом или временной закупоркой желчного пузыря или общего желчного протока камнем, повышением билиарного давления.
4.Опишите макроскопические изменения желчного пузыря при флегмонозном воспалении.
Утолщенная и гиперемированная стенка ЖП багрово-синюшного цвета, покрывающая его брюшина покрыта фибрином, инфильтрация стенки.
5.В чем состоит ошибки врача скорой помощи?
Больного необходимо было госпитализировать.
6.Какие миниинвазивные методы лечения приступа желчной колики Вы знаете?
Чрезкожная чрезпеченочная холецистостомия или пункционная санация желчного пузыря.
Пункция => эвакуация содержимого и промывание, либо дренирование (холецистостома).
10.Приведите методы интраоперационного обследования желчевыводящих путей.
Пальпация, осмотр, интраоперационное УЗИ, ревизия (можно через пузырный проток), осмотр холедохоскопом, интраоперационная холангиография.
11.Требуется ли ревизия холедоха?
да.
12. Какие варианты билиодигестивных анастомозов Вы знаете?
Билиодигестивный анастомоз – анастомоз между ЖВП и каким-либо отделом ЖКТ (при непроходимости общего желчного или печеночного протока),
холедоходуоденоанастомоз, холедохогастроанастомоз, холедохоеюноанастомоз, холецистоэнтероанастомоз, холецистогастроанастомоз.
гепатикодуоденоанастомоз и гепатикоеюноанастомоз – при невозможности использовать для отведения желчи супрадуоденальный отдел холедоха; соустье между общим печеночным протоком и ДПК или тощей кишкой.
Задача № 2.10
При погрузке рабочий придавлен задним бортом машины к стене. Машина сразу же отъехала. Прибытие работников скорой помощи через 30 мин.
При осмотре: состояние пострадавшего средней степени тяжести, цианоз
1.Сформулируйте диагноз.
Закрытая травма грудной клетки с переломом 8, 9 ребер слева, осложненная напряженным пневмотораксом. Травматический шок II степени.
2.Раскройте полный объем первой врачебной помощи на месте происшествия и во время транспортировки больного в порядке очередности.
На месте происшествия - обезболивание, 1 мл 2% промедол.
Дренирование (перевести закрытый пневмоторакс в открытый), либо пункция.
Противошоковая терапия, катетер в вену, проведения инфузионной терапии.
При транспортировке - возвышенное положение головного конца носилок, ингалации кислорода.
3.Расскажите о классификации данной патологии.
По происхождению: травматический (закрытые и открытые); спонтанный, искусственный (вводение воздуха в плевральную полость для диагностических целей).
1)первичный(идиопатический)
2)вторичный(симптоматический)
3)рецидивирующий
По объему содержащегося в плевральной полоти воздуха:
пристеночный (в плевральной полости небольшое количество газа, лёгкое не полностью расправлено),
полный (лёгкое полностью спавшееся),
осумкованный (при наличии спаек между висцеральной и париетальной плеврой, ограничивающих область пневмоторакса; менее опасен, может протекать бессимптомно, может вызвать дополнительные разрывы ткани легкого).
По распространению: односторонний и двусторонний.
По наличию осложнений: осложненный (плеврит, кровотечение), неосложненный.
По сообщению с внешней средой: закрытый, открытый, напряженный (клапанный)
4.Укажите, какое лечение необходимо провести в стационаре.
Обезболивание (ненаркотические анальгетики, при неэффективности – наркотические), оценить адекватность дренирования или провести дренирование.
5.Расскажите о дополнительных методах исследования данной патологии.
Рентгенография в прямой и боковой проекциях, если необходима – КТ.
Лапароскопическое дренирование.
7.Показаны ли инструментальные методы исследования?
ЭКГ
Рентгенограмма брюшной полости (газ, перфорация), РПХГ
КТ
Лапароскопия
8.Назначьте медикаментозную терапию для данной больной.
Спазмолитики,
анальгетики,
инфузионная терапия (2-2,5 л),
АБ (ципрофлоксацин с метронидазолом или цефтриаксон)
+ октреотид для профилактики реактивного панкреатита и Н2-блокаторы.
Холод ,голод
9.Показана ли операция? Какой объем хирургического вмешательства предполагаете выполнить?
Эктренная операция, т.к. перитонит.
Если на фоне консервативной терапии до 48 ч ч состояние не улучшается, приступ не купируется – оперативное лечение. А так планово после приступа, через 4-6 недель.
Объем хирургического вмешательства зависит от обследования пациента. Если мышечный дефанс (перитонит) – необходима операция (в данном случае). Если есть положительная динамика от консервативного лечения – консервативная терапия. Если у больной тяжелые сопутствующие заболевания – лучше малоинвазивные вмешательства (холецистостомия, чрезкожное дренирование). Если ухудшение состояния, нарастание симптомов интоксикации, перитонеальные симптомы или свободная жидкость в брюшной полости – операция (можно лапароскопически или открыто). Убрать желчный пузырь – холицистэкомия от шейки, лапаратомически или вскрыть и дренировать абсцесс.
После холецистэктомии брюшная полость ушивается с дренажной трубкой или «сигаретным» тампоном, подведенными к винслову отверстию через контрапертуру в правом подреберье или нижний угол раны при косых подреберных доступах