Материал: Ответы на блок по хирургии
5.Какова клиническая картина данного заболевания.
Токсическая и септикопиемическая форма протекают схоже (как в условии задачи), но при токсической форме более выражены явления интоксикации, имеет место нарушения сознания и температура выше 40-41. При местной форме на начальных этапах заболевания отмечаются только симптомы поражения кости. Отмечается выраженая болезненность, щажение конечности. Присоединяющиеся в последствие явления интоксикации несут общую симптоматику(симптомы интоксикации).
6.Дифференциальная диагностика данного заболевания.
Ревматизм, флегмона, костный туберкулез, травма.
7.Лечение данного заболевания.
Воздействие на макроорганизм: устранение интоксикации, улучшение микроциркуляции, коррекция элекролитного и кислотно-основного состояния.
Воздействие на микроорганизм: АБ, протеолитические ферменты.
Декомпрессионные отверстия в кости, иммобилизация конечности по необходимости.
8.Показания к операции и способы хирургического лечения данного заболевания.
Выраженая внутрикостная гипертензия (остеопрефорация 2-3 отверстия с внутрикостным введением АБ).
Переход процесса на мягкие ткани (флегмона) - открытая операция с ревизией и санацией пораженной области.
9.Какие осложнения данного заболевания Вы знаете?
-
сепсис;
-
гнойный артрит;
-
метастатические гнойные очаги во внутренних органах с развитием септической пневмонии, гнойного плеврита, перикардита, миокардита, абсцесса мозга;
-
патологические переломы, в т.ч. эпифизеолизы;
-
патологические вывихи;
-
контрактуры, анкилозы, деформации костей.
10.Назовите исходы лечения данного заболевания.
Выздоровление анатомическое и функциональное, переход в хроническую форму, смерть.
11.Каковы критерии постановки диагноза хронический остеомиелит?
Если процесс не заканчивается через 4-6 мес, продолжаются периодические обострения, оостаются свищи и гноетечение.
12.Какие рентгенологические признаки остеомиелита Вы знаете?
Рарежение и смазаность кости, губчатое вещество имеет крупнопятнистый характер,
линейный периостит, деструкция кости, патологические переломы.
На рентгенограммах при остром гематогенном остеомиелите первые признаки появляются через 1-3 недели и определяются в метафизах в виде смазанности рисунка кости, разволокнений костных перекладин. В дальнейшем определяется чередование участков разрежения и уплотнения кости, а также периостит. Метод позволяет лишь подтверждать клинические предположения.
13.Назовите показания к операции и этапы хирургического лечения хронического остеомиелита.
Наличие очага хронического остеомиелита при отсутствие противопоказаний является достаточным для операции.
1) иссечение свища;
2) трепанация кости с раскрытием остеомиелитической полости;
3) секвестрэктомия;
4) удаление из секвестральной полости инфицированных грануляций и гноя;
5) иссечение внутренних стенок секвестральной полости;
6) многократные промывания полости в кости антисептиками;
7) пластика полости в кости;
8) зашивание раны.
Чаще всего пластика костных полостей осуществляется:
1) мышцей на сосудистой ножке;
2) кровяным сгустком с антибиотиком;
3) хрящом;
-
костью (чаще всего консервированной;
-
большим сальником.
14.Дайте характеристику атипичным формам хронического остеомиелита.
Абсцесс Броди (внутрикостный) - отграниченный некроз губчатого вещества кости, происходит последующее ее расплавление, образование полости. Частая локализация - проксимальный отдел болыпеберцовой кости, возбуд-ль стафилококк.
Склерозирующий остеомиелит Гарре - характеризуется резко выраженным веретенообразным утолщением диафиза кости (бедренная, большеберцовая, плечевая и др.), часто выбухающим по одной из его поверхностей.
Остеомиелит Оллье альбуминозный - воспалительный процесс кости, развивающийся при слабой вирулентности инфекции и особой реактивности организма. Возбудитель - пневмококк. Богатый белком экссудат не превращается в гной и воспаление останавливается в стадии серозного воспаления. Экссудат скапливается между костью и надкостницей и в мягких тканях. Отслоение надкостницы приводит к образованию небольших кортикальных секвестров.
Антибиотический остеомиелит - у ослабленных больных на фоне длительного лечения большими дозами АБ.
Пострадиационный - последствие длительного воздействия на организм ионизирующего излучения.
Атипичные формы остеомиелита характеризуются вяло текущим воспалительным процессом в кости с преобладанием в ней склероза и меньшей выраженностью эксудации, некроза и образования секвестров.
15.Профилактика остеомиелита.
Своевременная санация первичных очагов гнойной инфекции, проведение адекватной АБ-терапии при инфекционных заболеваниях + стимулирование иммунитета.
Задача № 2.21
Больной М., 62 лет, поступил в хирургическое отделение с жалобами на отек правого предплечья и кисти, покраснение, сильные жгучие боли, повышение температуры до 39С, озноб. За 6 месяцев до поступления лечился по поводу оскольчатого перелома
1.Установите предварительный диагноз.
Рожистое воспаление мягких тканей правого предплечья и кисти. Эритематозно-буллезная форма.
2.Приведите классификацию заболевания.
По характеру местных изменений: эритематозная, эритематозно-буллезная, эритематозно-геморрагическая, буллезно-геморрагическая,
По тяжести проявлений: легкая, среднетяжелая и тяжелая,
По кратности возникновения заболевания: первичная, рецидивирующая, повторная,
По распространенности местных поражений: локализованная - ограниченная, распространенная.
3.Какие микроорганизмы являются причиной данного заболевания?
Бета-гемолитический стрептококк группы А.
4.Каков патогенез данного заболевания?
Внедрение стрептококка в кожу или слизистые из внешней среды (в данном случае после травмы) или из внутренних очагов => размножение микроорганизмов в лимфатических сосудах кожи => серозное воспаление => местный очаг инфекционно-аллергического воспаления кожи или слизистой с регинарным лимфаденитом + снижение реактивности + активация аутоиммунного механизма.
12.Профилактика данного заболевания.
Предупреждение травм и потертостей ног, соблюдение правил личной гигиены, лечение заболеваний, причиной которых является стрептококк.
Санация очагов инфекции.
Задача № 2.22
Больная С., 48 лет, поступила в отделение хирургии сосудов по направлению хирурга поликлиники с жалобами на наличие варикозных вен обоих нижних конечностей по системам малой и большой подкожных вен
1.Каков диагноз?
Варикозная болезнь нижних конечностей. ХВН 6 стадии. Трофическая язва правой голени в области латеральной лодыжки.
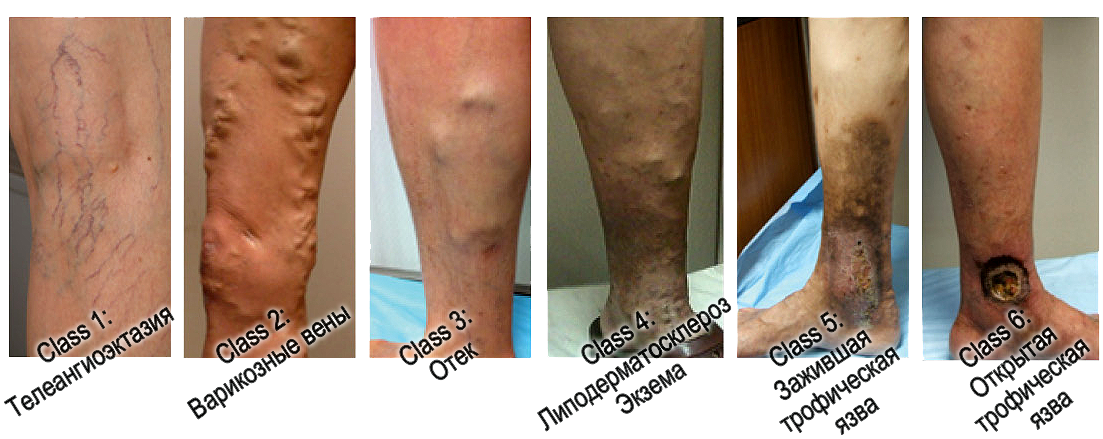
2.Какие дополнительные методы исследования необходимо провести больной?
УЗ-ангиосканирование (самая важная), дуплексное сканирование, рентгеноконтрастная флебография.
Компрессионные пробы на надо делать т. к на УЗИ уже видно, что вены проходимы.
3.Какие дополнительные клинико-биохимические анализы необходимо провести?
ОАК, ОАМ, б/х анализ крови, кровь на сахар, коагулограмма, бактериологические исследование отделяемого из язвы для подбора АБ лечения, кровь на Д-димер, ЭКГ, рентген легких.
4.Каковы этиопатогенетические предпосылки этого заболевания?
5 компонентов МЦР: артериолы, прекапилляры, капилярры, поскапилляры, венулы.
Повышения давления в венозном русле, нарушение микроциркуляции => ишемия, нарушение трофики, язва. Основной этиологический момент - язва образуется в том месте, где происходит сброс крови (перфорант), создается повышенное давление в этом месте. Когда давление в венах начинает повышаться настолько, что сравнивается с давлением в артериальном сегменте микроциркуляторного русла (в 4 и 5 компоненте МЦР повышается давление и сравнивается с 1 и 2 компонентом), градиент давления отсутствует, скорость движения падает и наступает ишемия.
5.Какова тактика хирурга при этом заболевании?
6.Назначьте лечение больной.
Перед операцией компрессионный трикотаж.
На язву после операции повязка. Сначала с антибиотиком. Потом гидрогель/воскопран.
7.Какие операции применяют при этом заболевании?
Раньше лечили трофическую язву и после её заживления проводили оперативное вмешательство. Но учитывая то, что язва может долго не заживать, сейчас основное лечение трофических язв направлено на создание эластической компрессии нижних конечностей, т. е. уменьшить сброс крови по поверхностным венам => уменьшится сброс крови, улучшится кровоснабжение.
Методика: существуют специальные эластические бондажи со специальными раневыми покрытиями (с серебром и т.д.), которые во все стадии раневого процесса (в первую, вторую и третью - в зависимости от состояния язвенной поверхности) накладывается на 3-5 дня на нижние конечности. Если на фоне такого лечения язва заживает, то заключается оперативное лечение – удаление варикозно расширенных вен с операцией Линтона с подфасциальной перевязкой коммуникантных вен. Эту операцию можно сделать открытым методом, либо лапароскопически. Кроме того, коммуникантную вену можно засклерозировать под контролем УЗИ (разрушают интиму вены введением 1-2 мл склерозирующего р-ра, стенки вены слипаются, используют тромбовар).
По мере развития процесса происходят десквамация эпидермиса, его отслойка воспалительным экссудатом с образованием пузырей (буллёзная форма рожи). Содержимым пузырей является прозрачный желтоватый экссудат, иногда отмечается скопление гноя, редко экссудат в пузырях бывает геморрагического характера.
Прогрессирование воспалительного процесса в коже с гнойной инфильтрацией тканей приводит к образованию флегмоны подкожной клетчатки (флегмонозная форма рожи).
Развитие воспалительного процесса в коже может привести к расстройству кровообращения, тромбозу сосудов с образованием некрозов кожи (некротическая форма рожи).