Материал: Ответы на блок по хирургии
1.Каков предварительный диагноз?
Язвенная болезнь ДПК, стадия обострения. Хроническая язва луковицы ДПК с пенетрацией в головку ПЖ. Рубцово-язвенная деформация луковицы ДПК с развитием субкомпенсированного стеноза.
2.Опишите хирургическую анатомию желудка.
Желудок расположен в левой подреберной и эпигастральной областях. Кардиальное отверстие – на уровне XI-XII грудных позвонков. Пилорическое отверстие – на уровне XII грудного и I поясничного позвонков.
В желудке выделяют: дно, тело, кардиальную часть, привратниковую (пилорическую) часть, переднюю и заднюю стенки, большую и малую кривизну. Кардиальная вырезка – между пищеводом и дном желудка, изнутри ей соответствует складка слизистой (складка Губарева). Угловая вырезка – между телом желудка и пилорической частью, соответствует физиологическому сфинктеру между пищеварительным мешком и эвакуаторным каналом (привратниковая часть). Пищеварительный мешок включает в себя кардиальную часть, дно и тело желудка.
Виды желез: собственные железы (фундальные) – содержат все виды клеток, кардиальные (тела желудка) – состоят из слизистых и главных клеток, пилорические железы – содержат слизистые клетки. Главные клетки секретируют пепсиноген, обкладочные (париетальные) – HCI, слизистые (добавочные) – слизь, эндокринные – БАВ (гастрин (G клетки секретируют), серотонин, гистамин).
В слизистой желудка различают желудочные поля и ямки (устья желез). Есть подслизистая основа. По малой кривизне – продольные складки желудка, в области тела – сетчатые, а в области кардиального и пилорического отверстий – радиарные. Мышечная оболочка: наружный продольный слой, средний циркулярный и внутренний с косыми волокнами. Наружная оболочка – серозная (желудок лежит интраперитонеально). Связки: желудочно-диафрагмальная, желудочно-селезеночная, желудочно-ободочная, печеночно-желудочная, печеночно-дуоденальная. Первые 3 связки образуют большой сальник, остальные – малый сальник. Кровоснабжение: левая желудочная а.; правая желудочная а. из общей печеночной; правая желудочно-сальниковая а. из желудочно-ДПК из общей печеночной; левая желудочно-сальниковая а. и короткие желудочные ветви из селезеночной а. Иннервация: желудочное сплетени, передние ветви нижних СМ-вых нервов и ветви от блуждающего нерва.
3.Приведите классификацию данного заболевания.
По клинической форме: острая или впервые выявленная и хроническая.
По течению: латентное, легкое или редко рецидивирующее, средней тяжести или рецидивирующее (1-2 рецидива в год), тяжелое (3 рецидива и более в год или непрерывно рецидивирующее; развитие осложнений).
По фазе: обострение (рецидив); неполная клиническая ремиссия (затухающее обострение); клиническая ремиссия.
По размеру язвы: небольшая (менее 0,5 см), средняя (0,5-1 см), крупная (1,1-3 см), гигантская (более 3 см).
По стадии развития язвы: активная, рубцующаяся, стадия «красного» рубца, стадия «белого» рубца, длительно не рубцующаяся.
По локализация: а) желудок: кардия, субкардиальный отдел, тело желудка, антральный отдел, пилорический канал; передняя стенка, задняя стенка, малая кривизна ибольшая кривизна. б) ДПК: луковица, постбульбарная часть; 1) передняя стенка, задняя стенка, малая кривизна, большая кривизна
По форме: без осложнений; с осложнениями (кровотечение, пенетрация, перфорация, стеноз пилоруса, малигнизация). По функциональной характеристике: кислотность желудочного содержимого и моторика (повышенные, сниженные, в норме). По этиологии: Helicobacter pylori ассоциированная и неассоциированная.

Питание дробное, небольшими порциями и частое (не менее 6-7 р/сут)
Употребление пищи, богатой белком (140-150 грамм в сутки), витаминами, минеральными веществами, содержащей пищевые волокна. Из рациона исключить раздражающие «демпингогенные» продукты – сахар, сладкий чай, мед, молоко, яичный желток. Для уменьшения проявлений демпинг-синдрома принимать после еды горизонтальное положение или есть лежа на левом боку. Во время завтрака исключить жидкости, а в обед съедать сначала твердое второе блюдо, а затем первое. Жидкость выпивать спустя 1-1,5 ч после еды. Проявления демпинг-синдрома облегчаются, если за 20-30 мин до приема пищи пациент съедает немного нежирного отварного мяса, рыбы, яичного белка.
10.Показания к хирургическому лечению?
При демпинг-синдроме средней степени тяжести, не поддающегося консервативной терапии, тяжелом течении заболевания и при сочетании данного синдрома с другими послеоперационными расстройствами.
11.Какое хирургическое пособие Вы можете предложить?
Реконверсия Бильрот-II в Бильрот-I или Бильрот-II с гастроеюнальным анастомозом на выключенной по Ру петле, гастроеюнодуоденопластика.
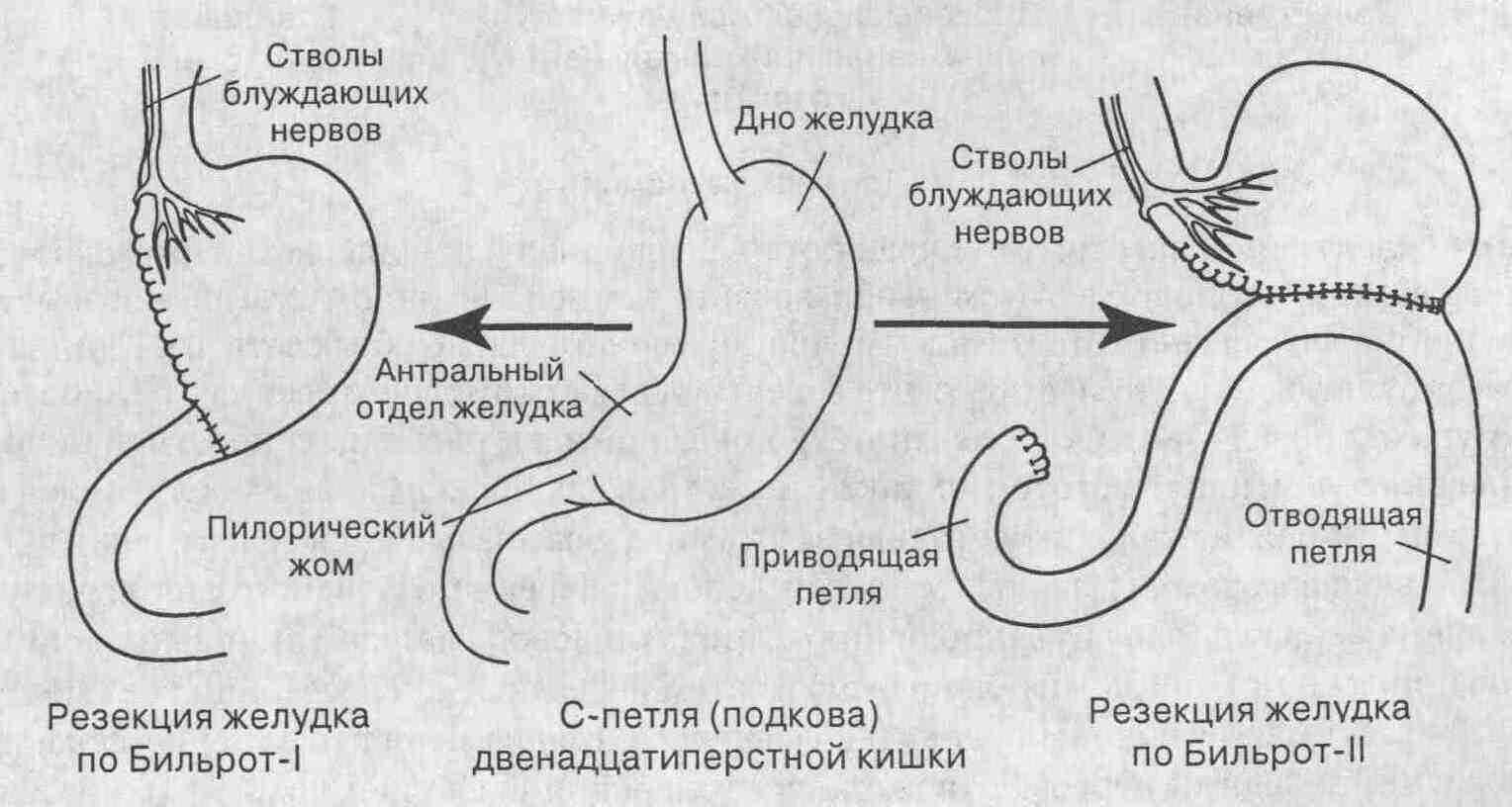
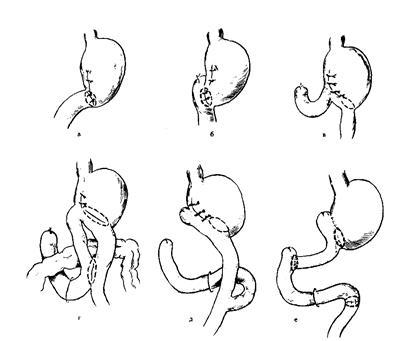
12.В чем смысл операции по «редуоденизации»?
Гастроеюнодуоденопластика (редуоденизация) – тонкокишечный трансплантант, соединяющий культю желудка с ДПК, обеспечивает порционную эвакуацию содержимого культи желудка.
13.Профилактика болезней оперированного желудка. Экспертиза трудоспособности.
Соблюдение показаний к хирургическому лечению, оптимальный выбор метода операции (лучше Бильрот I; операция с выключенной по Ру петле или органосохраняющие операции – проксимальная селективная ваготомия с пилоропластикой), грамотное ее выполнение, реабилитационные мероприятия в несколько этапов. 1 этап: в период предоперационной подготовки – противоязвенная терапия. 2 этап: после операции 2 дня голод, аспирация желудочного содержимого, со 2-4 дня диета с постепенным увеличением нагрузки на ЖКТ с достаточным количеством белка. 3 этап: протертая диета (диета Р), питание 4-5 р/д, по показаниям – антациды и средства, регулирующие моторику (мотилиум). Диету соблюдать 2-5 лет.
Больные со средней и тяжелой степенью демпинг-синдрома могут быть признаны нетрудоспособными, может быть установлена инвалидность.
Задача № 2.19
Больной С., 52 лет поступил в клинику с жалобами на боли в эпигастральной области, усиливающиеся ночью, изжогу, отрыжку, многократную рвоту, слабость, похудание.
Задача № 2.20 – Травм.
Больной В., 16 лет, после переохлаждения заболел ангиной. Лечился амбулаторно. Через 10 дней был выписан с выздоровлением и стал посещать школу. Через 5 суток появились боли в левом бедре, перестал ходить.
1.Укажите диагноз.
Острый гематогенный остеомиелит. Септико-пиемическая форма. Инфекционно-токсический шок 3 ст (индекс 1,6).
2.Приведите классификацию заболевания.
Острый: токсическая форма, септико-пиемическая, местная.
Хронический: ранний, поздний.
Интрамедулярный и экстрамедулярный.
В зависимости от локализации поражения различают эпифизарный, метафизарный, диафизарный и тотальный остеомиелит.
.
В зависимости от путей проникновения инфекции в кость:
1) гематогенный остеомиелит (эндогенная инфекция):
а) острый гематогенный остеомиелит;
б) первично-хронический остеомиелит;
2) негематогенный остеомиелит (экзогенная инфекция):
а) огнестрельный остеомиелит;
б) травматический остеомиелит;
По этиологии различают:
1) неспецифический остеомиелит, вызываемый гноеродными микробами:
а) гематогенный остеомиелит;
б) все виды негематогенного остеомиелита;
2) специфический остеомиелит:
а) туберкулезный остеомиелит;
б) бруцеллезный остеомиелит;
в) сифилитический остеомиелит;
г) тифозный и паратифозный остеомиелиты;
3.Каков патогенез данного заболевания?
Трудно отдать предпочтение какой либо из этих теорий, так как ни одна из них в отдельности не может объяснить сложную и многообразную картину патогенеза различных форм остеомиелита.
Неоспоримым является то, что в развитии этого сложного заболевания существенную роль играет 3 основных фактора:
-
общее состояние макроорганизма, его иммунологических защитных сил;
-
инфекция, как пусковой механизм развития заболевания;
-
местные циркуляторные и другие морфологические изменения в костях, способствующие локализации и развитию инфекции.
Гематогенная дессиминация из первичного очага => поражение капилляров костного мозга => увеличение проницаемости сосудистой стенки => отек костного мозга => ишемия => воспаление => разрушение кости => выход в мягкие ткани. у детей остеомиелит развивается чаще т к у них лучше кровоснабжение кости (сосуды большие, широкие и проходят на всем протяжении кости).
4.Патологическая анатомия остеомиелита.
Гематогенный остеомиелит начинается остро, как ограниченный серозный и, позднее, гнойно-воспалительный очаг в метафизе, который после нагноения быстро распространяется в направлении меньшего сопротивления. Гной распространяется по протяжению костно-мозгового канала и по гаверсовым каналам компактного вещества кости поднадкостнично. В результате формирования поднадкостничного абсцесса надкостница отслаивается на различном протяжении кости. Сама надкостница воспалена, местами некротична. После прорыва надкостницы гной попадает в межмышечные пространства, образуя затем и межмышечные скопления гноя. В дальнейшем гной прорывается в подкожную клетчатку, вызывая подкожную флегмону и абсцесс. В воспалительный процесс вовлекается кожа и гной прорывается наружу, образуя свищ. В пределах кости наступает углубление гнойно-воспалительного процесса. Появляется септический тромбофлебит и тромбартериит сосудов, питающих кость. Вследствие отслоения надкостницы, септических тромбозов артерий, мелкие или более крупные участки кости почти лишаются питания, а иногда и весь диафиз оказывается обреченным на некроз. Наступает деструктивный процесс, достигающий своей кульминационной точки при секвестрации некротизированных участков. Секвестры - это отторгшиеся от окружающей костной ткани омертвевшие участки кости.
Вокруг секвестра развивается грануляционный вал и воспалительное утолщение надкостницы - периостит. Между мертвой и живой тканью образуется грануляционный вал - демаркационная линия.
При остром остиомиелите в основном наблюдается инфильтрация клеточными элементами крови, при хроническом – грануляции, секвестры и т д.