Материал: Ответы на блок по хирургии
5.Наиболее частые локализации данной патологии.
На верхних и нижних конечностях, реже – на лице, еще реже – на туловище, промежности и на половых органах.
6.С какими заболеваниями следует проводить дифференциальную диагностику?
Абсцесс, флегмона, нагноившаяся гематома, тромбофлебит (флебит), дерматит, экзема, опоясывающий лишай, эризипелоид, узловатая эритема.
Значительные затруднения встречаются при дифференциации рожи с обычной флегмоной. При роже процесс локализуется в коже и больше выражен по периферии поражения; в отличие от этого при флегмоне воспалительный процесс поражает подкожную и межмышечную клетчатку, изменения кожи (отёк, краснота) носят вторичный характер и усиливаются от периферии к центру поражения. Максимальная болезненность при флегмоне также локализуется в центре припухлости, а не на периферии, как при роже. Кроме того, при флегмоне в зоне поражения кожи отмечается плотный инфильтрат в подлежащих тканях, чего не бывает при эритематозной и буллёзной формах рожи.
7.В чем заключается консервативная терапия данного состояния?
Лечение проводят в стационаре. Значительных успехов в лечении рожи удалось достичь после того, как начали использовать УФ-лучи и особенно комплексную терапию с применением антибактериальных средств (сульфаниламидных препаратов, антибиотиков).
Из антибиотиков чаще используют пенициллины, полусинтетические пенициллины (до исчезновения красноты и нормализации температуры тела). Эффективно в этих случаях одновременное применение сульфаниламидов продлённого действия. Чем раньше начато лечение, тем быстрее наступает выздоровление. В тяжёлых случаях рожи конечностей используют эндолимфатическое введение антибиотиков.
Влажные повязки, компрессы, ванны абсолютно противопоказаны.
8.Перечислите показания к хирургическому лечению.
Некротическая форма.
При гангренозной форме рожистого воспаления - хирургическое вмешательство - удаление отмерших тканей, дренирование. В случае буллезного рожистого воспаления - удаление содержимого пузырей, для этого их надсекают и удаляют.
9.Какие методы квантовой терапии показаны в данном случае?
Воздействие светом/цветом (квантовая терапия). Зону рожистого воспаления с захватом на 5 см окружающих тканей облучают УФ излучением (субэритемные дозы), можно использовать АУФОК и лазерное облучение.
10.Какие осложнения данного заболевания Вы знаете?
Местные: абсцессы, флегмоны, некрозы кожи, пустулизация булл, флебиты, тромбофлебиты, лимфангиты, периадениты, хроническая венозная и лимфатическая недостаточность, длительно незаживающие трофические язвы.
Общие: сепсис, токсико-инфекционный шок, острая ССН, тромбоэмболия легочной артерии.
11.Тактика хирурга при эритематозной и буллезной формах заболевания.
При эритематозной форме рожистого воспаления - консервативное лечение.
При буллёзной форме пузыри после обработки спиртом вскрывают, на участок поражения накладывают повязку с эмульсией хлорамфеникола, стрептоцидной суспензией, тетрациклиновой мазью и др.
При флегмонозной и гангренозной формах, помимо описанного лечения, производят вскрытие скоплений гноя, дренирование, удаление некротизированных тканей.
Перевязка обязательно должна быть подфасциальной (не надфасциальная), потому что язва несмещаема, а фиксирована фасцией (т. е. она уже дошла до фасции).
8.Как осуществлять контроль за ходом лечебных мероприятий?
По клиническим проявлением (если язва заживает, значит лечение эффективно) + УЗ-ангиосканирование.
9.Какие осложнения возможны у больной?
Флегмона, тромбофлебит поверхностных и глубоких вен с осложнениями вплоть до ТЭЛА, рожистое воспаление, периостит вплоть до остиомиелита.
10. Какие способы профилактики этого заболевания Вы знаете?
Компрессионная терапия, контроль за массой тела, отказ от курения, ЛФК, утренний массаж ног (5-7 мин), двигательная активность, контрастный душ, удобная обувь, вредно сидеть «нога на ногу», полезно «ноги на стол» , избегание длительного стояния на ногах.
11. Каков прогноз заболевания у данной больной?
Прогноз зависит от желания больного лечиться. Прогноз благоприятный при адекватном лечении и соблюдении рекомендации врача.
12. Какая реабилитационная терапия показана больной?
После операции: вставать можно на следующий день, детралекс, компрессионный трикотаж пожизненно, избегание длительного стояния на ногах.
Ходьба, велосипед, лыжи - рекомендуется.
Задача № 2.23
Больная 67 лет поступила в клинику с жалобами на желтуху, кожный зуд, боли в эпигастральной области. Больна 2 недели. Моча темного цвета, кал обесцвечен. Живот мягкий, при пальпации в эпигастральной области болезненный
1.О каком заболевании идёт речь?
Дистальный блок холедоха предположительно опухолевой этиологии (рак БДС, головки ПЖ, сдавление метастазами или дистального отдела холедоха).
2.На основании обмена билирубина объясните клинические, лабораторные изменения?
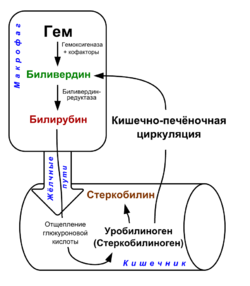
3.Какие изменения выявлены при фистулохолангиографии?
Расширение внутрипеченочного протока, холедоха и дистальный блок холедоха (симптом «писчего пера»).
4.Определите характер желтухи?
Механическая.
5.С какими заболеваниями следует дифференцировать данное состояние?
С холедохолитиазом: холедохолитиаз начинается с приступа желчной колики, на УЗИ – конкременты, при фистулографии не характерен «симптом писчего пера», будет симптом «вилки» или «полумесяца».
С паренхиматозной (гепатиты, токсическое поражение печени) и гемолитической желтухой, паразитарным поражением печени.
Глистные инвазии.
6.Назовите дополнительные методы исследования, применяемые при синдроме холестаза?
УЗИ, КТ, магнитно-резонансная холангиография, ЭРХПГ с ЭПСТ с взятием биопсии по возможности.
7.Какие лекарственные препараты Вы назначите для лечения больного?
Инфузионная терапия (2 л) – для снятие индоксикации, противовоспалительная терапия (АБ т к может быть холангит), десенсибилизирующая терапия (для снятия зуда), Н2-блокаторы (т к у больного желтуха, могут быть острые гипоксические и токсические язвы со стороны верхних отделов ЖКТ), методы экстракорпоральной детоксикации (гемосорбция, плазмоферез).
Основное лечение – устранение желчной гипертензии (она уже устранена, благодаря холецистостомии).
8.Необходима ли операция, и если необходима, то в каком объеме?
У больного уже сделано всё необходимое для купирования приступа желтухи. После снятие симптомов интоксикации больному можно будет предложить оперативное лечение. Операция может быть радикальной или паллиативной. Радикальная – гастропанкреатодуоденальная резекция, паллиативная – наложение обходных анастомозов (холедохоеюноанастомоз и холецистоэнтероанастомоз) или наружно-внутреннее дренирование ЖВП (чрезкожно-чрезпеченочная холангиостомия) с установкой внутреннего стента (если возможно, если невозможно – остается пожизненно).
9.Какие осложнения могут встретиться при хирургическом лечении заболеваний желчевыводящих путей?
Кровотечение вплоть до ДВС-синдрома, повреждение, перитонит, холангит.
10.Что включает в себя программа послеоперационного ведения больных с заболеваниями желчевыводящих путей.
Всё зависит от вида операции. Если операция проводилась со вскрытием брюшной полости – больные ведутся как общие после операции на ЖКТ. Если было малоинвазивное вмешательство (чрезкозно-чрезпеченочная холангиостомия) – лечение направлено на симптом дезинтоксикации и профилактики осложнений со стороны ССС и ЖКТ.
11.Какие операции выполняются при желчнокаменной болезни, холедохолитиазе?
Если на фоне консервативной терапии явления холангита не проходят, то по экстренным показаниям проводят ЭРХПГ с ЭПСТ. Если консервативная терапия была эффективна ЭРХПГ можно провести на следующий день.
Если невозможно сделать ЭРХПГ – оперативное лечение (холецистэктомия, холедохотомия, ревизия холедоха, литоэкстракция, дренирование холедоха по Т-образному дренажу (по Керу) и дренирование брюшной полости).
Если состояние больного тяжелое и есть сопутствующие заболевания – можно наложить чрезкожно-чрезпеченочную холецистостомию или чрезкожно-чрезпеченочную холангиостомию.
12.Назовите показания для диагностической холедохотомии?
Это когда на плановой операции оказалось недиагностированное расширение холедоха, причина которого неизвестно, нет интраоперационного УЗИ, невозможно сделать интраоперационную ЭРХПГ. В таком случае производится вскрытие просвета холедоха с ревизией холедоха (с холедохоскопией). Если есть камень – его удаление. Если причина остается неизвестна (ничего не нашли) – завершение операции с дренированием холедоха, чтобы в послеоперационном периоде можно было сделать фистулографию и посмотреть что там.
Задача № 2.24
У больной 26 лет отмечаются периодические приступы головокружения, слабости, дрожания во все теле. Указанные симптомы купируются после приема сладкого чая или внутривенного введения 40% раствора глюкозы
1.Какие заболевания можно заподозрить у данной больной?
Инсулинома.
2.Какие функциональные пробы можно использовать для верификации диагноза?
Проба с голоданием и параллельное определение уровня глюкозы в крови (триада Уиппла: снижение глюкозы крови до 2,78 ммоль/л или ниже, развитие нервно-психических проявлений, возможность купирования приступа пероральным приемом или в/в вливанием глюкозы).
Определение в крови содержания иммунореактивного инсулина и его предшественника С-пептида (много С-пептида).
Проведение инсулинпровокационного теста (в/в введение глюкозы) способствует высвобождению эндогенного инсулина, его уровень у больных становится выше, чем у здоровых; соотношение инсулина и глюкозы > 0,4 (в N < 0,4).
3.Перечислите методы инструментального обследования для клинической диагностики?
УЗИ ПЖ и брюшной полости, МРТ, КТ, селективная ангиография с забором крови из портальных вен, диагностическая лапароскопия.
4.Какие признаки при целиакографии характерны для данного заболевания?
- метод рентгенологического исследования чревного ствола и системы его ветвей после наполнения его рентгеноконтрастным веществом, введенным путем чрескожной катетеризации бедренной артерии.
Видно артерии, кровоснабжающие опухоль, накопление контрастного вещества в опухоли (контраст вводят через катетер непосредственно в исследуемую артерию).
5.С какими заболеваниями следует провести дифференциальную диагностику?
Лекарственная и алкогольная гипогликемия, гипофизарная и надпочечниковая недостаточность, демпинг-синдром.
6.Опишите возможные внеорганные места локализации морфологического субстрата.
В стенке желудка или ДПК, сальнике, воротах селезенки, печени.
7.Чем клинически проявляются гастринома, глюкоганома?
Гастринома - гастрин-продуцирующая опухоль. Проявляется триадой: выраженная гиперсекреция HCI париетальными клетками желудка, рецидивирующие пептические язвы, опухоль ПЖ + диарея и стеаторея, метастазы злокачественной гастриномы в печень и другие органы.
Глюкагонома - редкая островково-клеточная опухоль в избытке продуцирующая глюкагон. Проявления: некролитическая мигрирующая эритема со вторичным буллезным дерматитом, нарушение толерантности к глюкозе или СД, анемия, потеря массы тела, анорексия, тромбоэмболические осложнения, метастазы в печень и другие органы брюшной полости.