Материал: наказ_225_реан_мац_я
01
В |
Г |
Рис. 4. Техніка кисневої терапії під час надання початкової допомоги новонародженому.
Під час застосування кисневої терапії необхідно контролювати SpO2, спостерігати за станом дитини, кольором шкіри тулуба і слизових оболонок:
•як тільки показник SpO2 досягне прийнятних значень (шкіра тулуба і слизові оболонки немовляти порожевіють), кисневу підтримку слід поступово припиняти, поволі віддаляючи маску (кінець кисневої трубки) від лиця дитини і спостерігаючи за кольором слизових оболонок;
•якщо з припиненням кисневої терапії SpO2 погіршується або знову з’являється центральний ціаноз, подавання кисню слід відновити і продовжувати спостереження за станом дитини;
•у разі невідповідності показників SpO2 нормативам, зазначеним у табл. алгоритму 4.1, або збереження центрального ціанозу, незважаючи на кисневу терапію протягом щонайменше 10 хв., слід розпочинати ШВЛ маскою.
4.9Штучна вентиляція легень (ШВЛ) новонародженого маскою
Оскільки своєчасна й ефективна ШВЛ є найважливішою процедурою реанімації новонароджених, всі медичні працівники, які працюють в пологовому залі, повинні добре володіти нею. ШВЛ може здійснюватись з використанням короткого (стандартна ШВЛ) і порівняно тривалого (наповнення легень [НЛ]) часу вдиху. Техніку НЛ використовують для початкової дихальної підтримки глибоконедоношених новонароджених (термін гестації < 32 тиж) за наявності традиційних показань до ШВЛ.
Показання до ШВЛ маскою або наповнення легень (НЛ)
Відсутнє або неадекватне самостійне дихання після початкових кроків допомоги, проведених протягом 30 с після народження дитини.
ЧСС < 100 за 1 хв. незалежно від наявності і адекватності самостійного дихання після початкових кроків допомоги, проведених протягом 30 с після народження дитини.
Недостатній рівень оксигенації, незважаючи на наявність адекватного самостійного дихання, ЧСС > 100 за 1 хв. і подавання вільного потоку 100 % кисню протягом щонайменше 10 хв. (у цій ситуації показана стандартна ШВЛ).
Техніка початкової дихальної підтримки (ДП) під час неонатальної реанімації
Перевірити правильність положення дитини: голова помірно розігнута, валик під плечима (рис. 2).
Зайняти положення навпроти голови новонародженого і зафіксувати час початку вентиляції.
31
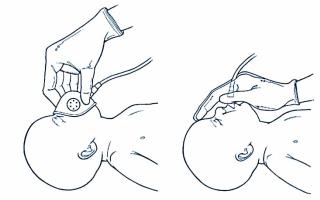
Накласти маску відповідного розміру, приєднану до реанімаційного мішка (Т-системи), на лице дитини, накриваючи ніс, рот і верхівку підборіддя. Маску анатомічної форми накладають загостреним кінцем на ніс (рис. 5).
Натискаючи на верхній і нижній краї маски першим і другим пальцями однієї руки, забезпечити герметичне прилягання маски до лиця. Одночасно, за допомогою інших пальців цієї ж руки, які підтримують нижню щелепу дитини, фіксувати положення голови.
Відразу розпочати ШВЛ або НЛ.
Рис. 5. Лицеві маски круглої (зліва) й анатомічної форми (справа) належного розміру.
Штучна вентиляція легень (ШВЛ)
•Надійно утримуючи маску на лиці дитини, пальцями іншої руки повільно і плавно стиснути мішок декілька разів або періодично блокують пальцем отвір клапана РЕЕР на Т- адаптері
•Позитивний тиск, що створюється у ДШ новонародженої дитини під час вентиляції мішком, залежить від кількості пальців, які стискають мішок. Отже, щоб підвищити тиск, потрібно стиснути мішок більшою кількістю пальців і навпаки. Для початкової вентиляції доношених новонароджених мішком використовують 4-5 пальців, а для глибоконедоношених немовлят може бути достатньо 2-3 пальців залежно від об’єму мішка
•Вентиляція Т-системою забезпечується блокуванням отвору клапана РЕЕР. Частота відповідних дій визначає частоту вентиляції. Щоби змінити величину тиску на вдиху, використовуючи Т-систему, потрібно повернути ручку відповідного регулятора (рис. 1). Це можна зробити безпосередньо під час вентиляції дитини без приєднання «тестових легень».
•Під час стискання мішка (періодичного блокування отвору клапана РЕЕР) спостерігати за рухами грудної клітки, які мають бути ледь помітними
•Перші 2-3 штучні вдихи з тиском 20-25 см Н2О можуть бути ефективними в більшості новонароджених, однак деякі доношені діти з відсутнім самостійним диханням можуть потребувати початкового позитивного тиску 30-40 см Н2О
•Для подальшої успішної вентиляції неушкоджених легень в новонароджених достатньо
тиску вентиляції 15-20 см Н2О, а для немовлят з незрілими легенями або з природженим легеневим захворюванням може виникнути потреба застосувати тиск > 20 см Н2О
•Для більшості недоношених новонароджених початковий тиск вентиляції 20-25 см Н2О є адекватним, а додаткове застосування позитивного тиску наприкінці видиху – корисним (С)
•Щоб підтвердити ефективність ШВЛ, відразу після її початку попросити асистента визначити ЧСС новонародженого аускультацією ділянки серця або за показами пульсоксиметра.
Наповнення легень (НЛ) за допомогою реанімаційної Т-системи (алгоритм п. 4.2)
•Використовується для початкової дихальної підтримки глибоконедоношених новонароджених (термін гестації < 32 тиж) за наявності традиційних показань до ШВЛ (В).
•Виставити на апараті потрібні параметри дихальної підтримки: швидкість потоку – 10 л/хв; FiO2 – 30-40%; РІР – 20-25 см Н2О; PEEP – 5 см Н2О; максимальний тиск – 40 см Н2О.
•Від’єднати «тестові легені» і приєднати Т-адаптер до реанімаційної маски відповідного розміру.
•Накласти маску, приєднану до Т-адаптера, на лице дитини, накриваючи ніс, рот і верхівку
32
підборіддя.
•Блокувати отвір клапана РЕЕР протягом 10 с, після чого відкрити отвір, створюючи СРАР, і спостерігати за самостійними дихальними рухами дитини, ЧСС, кольором шкіри/слизових оболонок і SpO2.
•Якщо стан дитини не покращується і показання до ШВЛ зберігаються, повторити напов-
нення протягом 10 с з РІР 25 см Н2О й у разі відсутності ефекту – інтубувати і розпочинати ШВЛ.
•За наявності нормальних показників ЧСС (> 100/хв.) і неадекватних дихальних зусиллях (періодичні апное, значні ретракції, стогін, ціаноз) можливе короткочасне використання неінвазивної вентиляції з частотою 60/хв. і РІР 20-25 смН2О.
•За відсутності показань до ШВЛ призначити СРАР з тиском 5 см Н2О, продовжувати спостереження за самостійними дихальними рухами дитини, ЧСС, кольором шкіри/слизових
оболонок і SpO2, готуючи дитину до транспортування у палату (відділення) інтенсивної терапії.
Постійний позитивний тиск наприкінці видиху (РЕЕР)
Хоча позитивний тиск наприкінці видиху (РЕЕР) стандартно використовується під час ШВЛ новонароджених у відділеннях інтенсивної терапії, відсутні клінічні дані, які би доводили переваги вентиляції з РЕЕР під час реанімації новонароджених. Тим не менше, створення такого тиску з великою ймовірністю є корисним і має використовуватись за наявності відповідних технічних можливостей (реанімаційна Т-система або реанімаційний мішок, який наповнюється потоком) (С) [3,9]. Спеціальні додаткові клапани, призначені для створення РЕЕР в мішках, що наповнюються самостійно, можуть не забезпечувати постійної й ефективної величини цього параметру [20].
Використання додаткового кисню під час дихальної підтримки новонародженого
Початкову ШВЛ у дитини з гестаційним віком ≥ 32 тиж здійснюють кімнатним повітрям (A). Для досягнення оптимальних показників насичення гемоглобіну киснем у немовлят менше 32 тиж потрібно використовувати принаймні 30% кисню (A). Використання кімнатного повітря під час проведення ШВЛ рекомендується у разі відсутності кисню з будь-яких причин (В). Рутинне використання 100% кисню більше не уважається прийнятним, а пологові приміщення мають бути оснащеними газовими змішувачами (повітря-кисень), щоб забезпечити можливість титрувати концентрацію кисню (FiO2) відповідно до потреб і стану новонародженої дитини (А).
Емпіричне показання до ШВЛ 90-100% киснем за відсутності пульсоксиметрії до нормалізації ЧСС:
• відсутність позитивної динаміки стану дитини протягом 90 с після народження, незважаючи на ефективну вентиляцію повітрям: ЧСС < 60/хв. (наявність показань до НМС) (В).
Загалом потребу застосовувати певну концентрацію додаткового кисню під час ШВЛ визначають за даними пульсоксиметрії, використовуючи нормативи табл. алгоритму 4.1.
Контроль ефективності дихальної підтримки
Ефективність дихальної підтримки оцінюють за такими показниками:
•основний показник – швидке зростання ЧСС (С), у чому треба переконатись відразу після початку ШВЛ/НЛ;
•рухи грудної клітки під час кожної вентиляції мають бути ледь помітними і симетричними. У передчасно народжених немовлят рухи грудної клітки не є вірогідною ознакою ефективної і безпечної вентиляції, і їх доцільно оцінювати лише у разі відсутності позитивної динаміки ЧСС (С);
•додаткові ознаки:
−зростання SpO2;
−аускультативно над легенями вислуховується симетричне дихання;
33
−поява самостійного дихання;
−поліпшення кольору шкіри (зменшення або зникнення центрального ціанозу);
−поліпшення м’язового тонусу новонародженого.
У разі відсутності ознак ефективної вентиляції маскою необхідно:
•перевірити прилягання маски до лиця (повторно накласти маску);
•перевірити прохідність дихальних шляхів (змінити положення голови; відсмоктати з верхніх ДШ; вентилювати, відкривши рот дитині за допомогою ротового повітроводу);
•збільшити тиск вентиляції: сильніше стискати мішок більшою кількістю пальців або усією долонею, однак, уникати різкого та надто енергійного стискання;
•передбачити потребу інтубувати трахею або використати ЛМ.
Інші особливості проведення ШВЛ під час реанімації новонароджених
ШВЛ маскою протягом кількох хвилин вимагає введення ротошлункового зонда (8F), щоб запобігти роздуванню шлунка газом і наступній регургітації шлункового вмісту:
•уводять зонд на глибину, що дорівнює відстані від перенісся до мочки вуха і від мочки вуха до середини відстані між мечоподібним відростком і пупком;
•після введення зонда відсмоктують шприцом вміст шлунка, зонд залишають відкритим і фіксують лейкопластиром до щоки;
•ШВЛ негайно відновлюють, наклавши маску поверх зонда.
4.10Інтубація трахеї
Показання до інтубації трахеї на будь-якому з етапів первинної реанімації
1.Необхідність відсмоктати меконій або інший патологічний вміст із трахеї.
2.Вентиляція легень маскою неефективна або довготривала.
3.Потреба непрямого масажу серця.
4.Підозра на наявність діафрагмальної грижі.
5.Момент проведення інтубації трахеї може також визначатись кваліфікацією медичного працівника, який надає допомогу дитині.
У випадку глибоконедоношеної дитини інтубація трахеї рекомендується лише після
спроби неінвазивної дихальної підтримки (ШВЛ/наповнення легень за допомогою маски (носової трубки, назальних канюль) у разі неефективності останньої [21].
Основні етапи виконання процедури
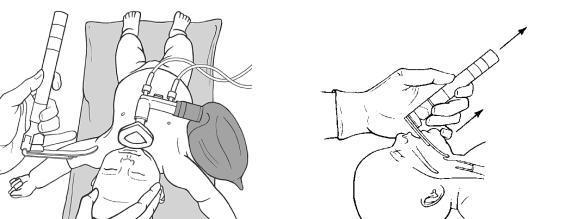
1.Забезпечити і фіксувати правильне положення голови дитини, зафіксувати час початку процедури (рис. 6).
2.Тримаючи ларингоскоп лівою рукою, увести клинок вздовж правого краю язика, відтискаючи його до лівої половини рота; потім просувати кінець клинка до заглиблення відразу за коренем язика (рис. 6-7).
3.Поволі піднімаючи клинок ларингоскопа, знайти і зафіксувати у полі зору вхід у трахею (голосову щілину):
•уникати піднімання кінця клинка гойдальним рухом (рис. 7).
•за потреби відсмоктати слиз.
34
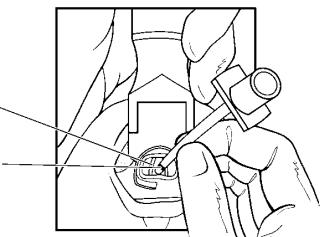
Рис. 6 . Приготування до ларингоскопії. |
Рис. 7 . Техніка ларингоскопії. |
4.Увести трубку з правого кута рота (якщо зв’язки зімкнуті, чекати, поки вони розімкнуться); кінець ендотрахеальної трубки провести у трахею, вирівнюючи позначку голосової щілини на трубці з голосовими зв’язками (рис. 8).
5.Вийняти клинок ларингоскопа з рота і провідник із трубки (якщо використовувався), надійно утримуючи трубку рукою (притиснути трубку пальцями до верхнього піднебіння або кута рота).
6.Приєднати до ендотрахеальної трубки реанімаційний мішок і розпочати ШВЛ, після чого негайно підтвердити (перевірити) місцезнаходження інтубаційної трубки у трахеї, враховуючи:
•результат визначення СО2 у видихуваному повітрі (В) – може бути недостовірними
уновонароджених зі значно порушеним кровообігом;
•збільшення ЧСС (найважливіший клінічний показник) (С);
•наявність симетричних рухів грудної клітки під час вентиляції;
•дані аускультації аксилярних ділянок грудної клітки з обох боків і епігастральної ділянки;
•запотівання трубки під час видиху;
•відсутність ознак прогресивного збільшення живота;
•поліпшення кольору шкіри й активності новонародженого.
Голосова зв’язка
Позначка голосової щілини
Рис. 8 . Уведення трубки між голосовими зв’язками до трахеї.
7.Якщо є підозра на неправильне введення трубки:
• витягнути трубку, вентилювати легені мішком і маскою, щоб нормалізувати ЧСС і колір шкіри, а потім повторити процедуру інтубації.
35