Материал: наказ_225_реан_мац_я
4.5Підготовка до надання реанімаційної допомоги новонародженому в пологовому залі і операційній
Забезпечення адміністративної підтримки
•Існують докази суттєвого впливу навчальних програм з реанімації новонароджених на показники неонатальної захворюваності і смертності (С), тому адміністрація акушерської установи (відділення) відповідає за організацію і забезпечення:
-реанімаційної допомоги новонародженим в пологових залах (операційних), включаючи забезпечення необхідним обладнанням;
-розробки і впровадження локального протоколу реанімаційної і післяреанімаційної допомоги новонародженим
-раціонального розподілу необхідного обладнання в пологових приміщеннях із призначенням осіб, відповідальних за щоденну підготовку і перевірку цього обладнання;
-безперервного навчання медичного персоналу (лікарі педіатри-неонатологи, лікарі акушер-гінекологи, лікарі-анестезіологи, акушерки, медичні сестри) з реанімації новонароджених; у кожній акушерській установі мають бути визначені медичний працівник або група фахівців, відповідальний(і) за організацію і проведення внутрішнього навчання, а також поточного контролю теоретичних знань і практичних навичок медичного персоналу з реанімації новонароджених.
•Розподіл обов’язків і відповідальності медичного персоналу щодо організації і надання первинної реанімаційної допомоги новонародженим визначається адміністрацією кожної акушерської установи (відділення) в наказовому порядку.
Передбачення потреби реанімації
•Незважаючи на те, що необхідність надавати реанімаційну допомогу новонародженому не завжди можна передбачити, слід оцінювати наявність чинників ризику
ванамнезі кожної вагітної жінки (додаток 1), оскільки пологи високого ризику підвищують імовірність реанімації.
•Прогнозування необхідності реанімації може полегшити уважне спостереження за станом плода під час пологів.
•Під час кожних пологів необхідно бути готовим негайно надати допомогу будьякому новонародженому.
Приготування до надання реанімаційної допомоги
•Відповідальному персоналу пологового залу перед кожними пологами слід:
−приготувати добре освітлене місце для можливої реанімації новонародженого з чистою, сухою і теплою поверхнею (реанімаційний стіл);
−перевірити температуру повітря у приміщенні (не нижче 25° С) і переконатись у відсутності протягів (закрити вікна і двері, виключити кондиціонери);
−завчасно (щонайменше за 30 хв. до очікуваного моменту народження дитини) включити джерело променевого тепла, щоб підігріти поверхню стола і пелюшки до народження дитини;
−перевірити наявність 2 комплектів обладнання, матеріалів і ліків; згорнути з пелюшки валик під плечі (додаток 2);
−приєднати кисневі трубки до джерела кисню і перевірити його наявність у балоні
(системі);
21
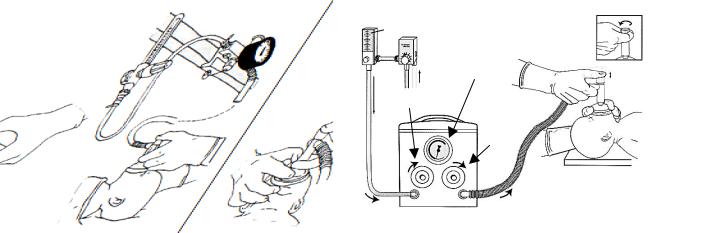
− перевірити вміст комплекту для початкової реанімації, а також функціонування реанімаційного мішка або реанімаційної Т-системи й обладнання для відсмоктування (перевірку обладнання для дихальної підтримки здійснюють в стерильних рукавичках, щоб уникнути контамінації обладнання).
• У випадку передчасних пологів при терміні вагітності менше 32 тиж необхідно вжити додаткових заходів, щоб забезпечити тепловий захист новонародженого (температура повітря в пологовому приміщенні не менше 26°С, наявні додаткові засоби зігрівання, зігрітий одяг тощо) під час початкових стабілізаційних заходів, можливої реанімації, перебування в пологовому приміщенні і транспортування (A).
Вибір обладнання для реанімації новонароджених
•Ефективну вентиляцію легень під час реанімації новонароджених можна забезпечити за допомогою реанімаційного мішка (наповнюється самостійно або газовим потоком) або реанімаційної Т-системи, в якій регулюються і контролюються тиски вентиляції і тривалість вдиху (рис. 1).
•Реанімаційні мішки – стандартне і рекомендоване обладнання для штучної вентиляції легень (ШВЛ) доношених новонароджених під час реанімації:
-можуть наповнюватись потоком або самостійно;
-об’єм не повинен перевищувати 750 мл;
-швидкість потоку кисню у мішок має бути не менше, ніж 5 л/хв.;
-щоб забезпечити вентиляцію легень 90-100 % киснем, до мішка, що наповнюється самостійно, приєднують кисневий резервуар;
-реанімаційні мішки мають бути обладнаними принаймні одним з нижчеперелічених механізмів безпеки вентиляції легень новонародженого:
1)клапан обмеження тиску (у мішку, що наповнюється самостійно);
2)манометр (у мішках обох типів);
3)клапан контролю над потоком (у мішку, що наповнюється потоком).
• Щоб перевірити функціонування реанімаційного мішка, який наповнюється самостійно:
-блокують вихід до пацієнта долонею й енергійно стискають мішок, перевіряючи таким чином функціонування запобіжного клапана;
-стискання мішка із заблокованими виходом до пацієнта і запобіжним клапаном дозволяє перевірити герметичність і цілість мішка.
01251783680
Регуляція величини РЕЕР
Лічильник потоку
|
Тиск у контурі |
|
Максимальний |
Контроль |
|
тиск |
|
|
|
тиску на |
|
|
|
вдиху |
Вхід газу |
Вихід газу |
22
Рис. 1. ШВЛ новонароджених через Т-подібний перехідник і реанімаційну маску (РЕЕР – позитивний тиск наприкінці видиху).
• Спеціальні реанімаційні Т-системи, що забезпечують можливість не лише ШВЛ, а і створення функціональної залишкової ємності (наповнення) легень, а також постійного позитивного тиску у дихальних шляхах (СРАР) новонароджених, які дихають самостійно, через Т-подібний перехідник і реанімаційну маску (носові канюлі) більше відповідають потребам недоношених новонароджених. Рекомендуються для забезпечення початкової дихальної підтримки глибоконедоношених немовлят, оскільки є ефективнішими і безпечнішими, ніж реанімаційні мішки (В).
- Застосування апаратів такого типу забезпечує ефективну і безпечну вентиляцію або наповнення легень (кращий контроль параметрів вентиляції, можливість використати триваліший час вдиху і позитивний тиск наприкінці видиху [PEEP]), можливість створення постійного позитивного тиску у ДШ новонароджених (CPAP), а також зігрівання і зволоження газової суміші.
• Щоб підготувати Т-систему до використання, потрібно (рис. 1):
-змонтувати її відповідно до рекомендацій виробника;
-приєднати «тестові легені», які входять до комплекту системи, до виходу для пацієнта;
-приєднати відповідну трубку системи до зовнішнього джерела газу (стиснене повітря або змішувач, який дозволяє регулювати концентрацію кисню у межах від 21%
до 100%);
-відрегулювати параметри тиску:
1)за допомогою лічильника потоку (ротаметра) виставити швидкість газового потоку у межах 5-15 л/хв.;
2)виставити рівень максимального тиску у дихальному контурі, блокуючи пальцем отвір клапана РЕЕР і повертаючи ручку відповідного регулятора до досягнення бажаного значення (рекомендований показник – 40 см Н2О);
3)виставити рівень максимального тиску на вдиху (PIP), блокуючи пальцем отвір клапана РЕЕР і повертаючи ручку відповідного регулятора до досягнення бажаного значення (рекомендований показник – 20-25 см Н2О).
4)виставити рівень позитивного тиску наприкінці видиху, відкривши отвір клапана РЕЕР і повертаючи його ковпачок до досягнення бажаного значення (рекомендовані показники – 3-5 см Н2О)
• Реанімаційні маски
- використовують маски розмірами: „1” – для дитини з масою тіла > 2500,0 г, „0” – для дитини з масою тіла < 2500,0 г;
- перевагу надають маскам з м'якими краями;
- маска круглої форми герметичніше прилягає до лиця екстремально недоношеної дитини, а для новонародженого більших розмірів доцільніше використати маску анатомічної форми (рис. 5).
• Обладнання для інтубації трахеї
-для інтубації трахеї новонароджених використовують прямі клинки ларингоскопа: розміри № 0 або № 00 для недоношених і № 1 для доношених новонароджених;
-необхідно приєднати клинок ларингоскопа до рукоятки і перевірити функціонування системи освітлення;
-ендотрахеальні трубки без звуження чотирьох розмірів (табл. 1);
-у разі введення у трубку провідника, його треба надійно фіксувати, щоб кінець не
23
потрапив у трахею під час інтубації.
• Ларингеальна маска
Ларингеальна маска – це спеціальний пристрій, який накладається на вхід у гортань і призначений для проведення ШВЛ у ситуаціях, коли застосування реанімаційної маски або ендотрахеальної трубки є неефективним або неможливим. Неонатальна ларингеальна маска першого розміру (рис. 2) має еліпсоїдну форму з обводом (манжеткою), який надувається. Маска приєднана до гнучкої трубки, яка має стандартний 15 мм адаптер, який можна приєднати до реанімаційного мішка, Т-системи або апарата ШВЛ. Індикаторний балон, сполучений з обводом маски, використовують, щоби контролювати ступінь наповнення манжетки.
Таблиця 1 – Рекомендовані розміри ендотрахеальних трубок і глибина їх уведення відповідно до
маси тіла і гестаційного віку новонароджених
Маса тіла, |
Гестаційний вік, |
Розмір трубки, |
Глибина введення |
грами |
тижні |
міліметри* |
від верхньої губи, см |
|
|
2,5 |
|
< 1000,0 |
< 28 |
6-7 |
|
1000,0 – 2000,0 |
28-34 |
3,0 |
7-8 |
2000,0 – 3000,0 |
34-38 |
3,5 |
8-9 |
> 3000,0 |
> 38 |
3,5-4,0 |
9-10 |
* - внутрішній діаметр трубки.
Ларингеальні маски можуть бути багаторазовими або одноразовими.
Маску вводять до рота дитини вказівним пальцем і просувають вздовж твердого піднебіння, поки її кінець не досягне стравоходу Додаткові інструменти не використовують. Після кінцевого введення маски її манжетку надувають повітрям. Маска з наповненим повітрям обводом накриває вхід до гортані. Водночас краї манжетки відповідають анатомічним контурам нижньої глотки, блокуючи вхід у стравохід завдяки герметичному контакту еластичного обводу маски й оточуючих тканин.
01 |
|
Адаптер діаметром 15 мм |
|
|
|
||
|
|
Трубка для надування |
|
Манжетка |
Трубка- |
Надувний індикаторний |
|
балончик |
|||
|
повітровід |
||
|
|
||
|
Апертурний |
Клапан |
|
|
|
||
|
виступ |
|
Рис. 2. Ларингеальна маска.
Приготування обладнання
• Комплект для початкової реанімації повинен постійно знаходитись в кожному пологовому приміщенні. Завжди, коли очікується народження дитини високого ризику (додаток 1), реанімаційне обладнання для повної реанімації (обидва комплекти) повинно бути гото-
24
вим до негайного використання.
b. Реанімаційні мішок і маска, клинок ларингоскопа й аспіратор меконію мають бути стерильними, а гумова груша, катетери, зонди, ендотрахеальні трубки – одноразовими.
4.6Загальна методологія оцінки стану новонародженої дитини на різних етапах надання допомоги
Негайно після народження дитини потрібно швидко визначити, чи вона потребує медичної допомоги і відповідно – відокремлення від матері. Для цього 1) враховують термін вагітності, а також оцінюють 2) наявність/адекватність самостійного дихання і 3) м’язового тонусу немовляти відразу після народження і під час обсушування на животі матері. У разі забруднення вод меконієм зазначені ознаки визначають, уникаючи тактильної стимуляції (обсушування) дитини.
Якщо новонароджена дитина кричить або активно дихає, має хороший м’язовий тонус (згинальне положення кінцівок й активні рухи) і гестаційний вік ≥ 37 тиж, – вона потребує звичайного догляду і залишається у контакті «шкіра-до-шкіри» з матір’ю.
Показанням до відокремлення дитини від матері і надання початкової допомоги є будь-яка з перелічених нижче ситуацій:
1)термін вагітності < 37 тиж;
2)відсутність самостійного дихання або наявність судорожних (термінальних) дихальних рухів (дихання типу ґаспінґ) у новонародженого;
3)відсутність або значне зниження м’язового тонусу у дитини відразу після народження.
За наявності другої і/або третьої ознаки відокремлення здійснюють невідкладно. Якщо недоношена дитина відразу після народження дихає самостійно перетискання пуповини здійснюють через 30-60 с [18].
Відразу після закінчення початкової допомоги стан новонародженої дитини оцінюють на підставі 2 життєво важливих ознак – 1) наявності й адекватності самостійного дихання і
2) ЧСС.
Відсутність самостійного дихання (апное), термінальні дихальні рухи типу ґаспінґ або брадикардія (ЧСС < 100/хв.) є показанням до негайного початку реанімації – ШВЛ під позитивним тиском або наповнення легень у випадку глибоконедоношеної дитини. За наявності лише ДР (тобто, водночас новонароджений дихає самостійно і має ЧСС ≥ 100/хв.) показані санація верхніх ДШ і раннє створення постійного позитивного тиску у ДШ (СРАР) і/або призначення додаткового кисню. В обох ситуаціях потрібно розпочати моніторинг стану оксигенації за допомогою пульсоксиметрії, щоб контролювати використання додаткового кисню.
Вирішення щодо необхідності подальшої допомоги новонародженому під час реанімації (після початку ШВЛ) ґрунтується на одночасній оцінці 3 ознак: 1) частоти серцевих скорочень (ЧСС), 2) наявності й адекватності самостійного дихання і 3) стану оксигенації за даними пульсоксиметрії (SpO2).
Після кожних 30-60 с надання реанімаційної допомоги новонародженій дитині потрібно:
1)оцінити зазначені вище життєво важливі ознаки,
2)використовуючи алгоритм реанімації (пп. 4.1 і 4.2), вирішити, що робити далі;
3)виконати відповідну дію;
4)знову оцінити 3 життєво важливі ознаки; вирішити, яке втручання необхідне в цей момент, і діяти;
5)продовжувати цикл „оцінка-вирішення-дія” до повного закінчення реанімації.
25