Материал: наказ_225_реан_мац_я
Наявність і адекватність самостійного дихання – основна ознака, що визначає необхідність надавати реанімаційну допомогу новонародженому.
•Наявність й адекватність самостійного дихання оцінюють:
1)відразу після народження дитини, щоб визначити потребу відокремлення від матері;
2)після надання початкової допомоги, щоб визначити потребу реанімації;
3)наприкінці 1 і 5 хв (і далі, за потребою) для оцінки стану новонародженого за шкалою Апґар;
4)під час реанімаційних дій (увагу звертають також на симетричність дихальних
рухів);
5)протягом перебування новонародженого в пологовому приміщенні (незалежно від того, чи дитині надавали первинну реанімаційну допомогу).
•Ознаки адекватного дихання новонародженого – крик і/або задовільні екскурсії грудної клітки:
-частота і глибина дихальних рухів повинні зростати через декілька секунд після народження (тактильної стимуляції);
-нормальна частота дихання новонародженого становить 30-60 за 1 хв.
• Якщо після надання початкової допомоги дитина не потребує реанімації, оцінюють наявність ДР (тахіпное, втягнення податливих ділянок грудної клітки, наявність експіраторного стогону, роздування крил носа, центральний ціаноз тощо). За наявності ДР:
- Санують верхні дихальні шляхи (якщо цього не було зроблено попередньо)
- Забезпечують дихальну підтримку за допомогою СРАР і/або призначають додатковий кисень (O2) вільним потоком
- Розпочинають пульсоксиметрію і коригують призначення (FiO2 і тиск СРАР) відповідно до показників SpO2 (табл. алгоритму 4.1)
• Якщо дитині проводять ШВЛ, для оцінки наявності й адекватності самостійного дихання процедуру треба припинити приблизно на 6 с.
Оцінка ЧСС
Нормальна ЧСС щойно народженої дитини ≥ 100 за 1 хв.
Брадикардія < 100 серцевих скорочень за 1 хв. у новонародженого завжди є показанням до початку ШВЛ.
Методи визначення ЧСС:
1)пульсоксиметрія є найбільш надійним, а тому рекомендованим методом;
2)вислуховування стетоскопом серцебиття над лівою стороною грудної клітки;
3)пальпація пульсу на основі пуповини, безпосередньо у ділянці її приєднання до передньої черевної стінки – цей метод дозволяє лише заперечити наявність брадикардії;
4)підрахунок ЧСС ведуть протягом 6 с і, щоб отримати показник за 1 хв., отриманий результат множать на 10;
5)на час підрахунку ЧСС аускультативним методом ШВЛ і непрямий масаж серця припиняють.
Пульсоксиметрія надає найбільш об’єктивну безперервну інформацію про ЧСС, не впливаючи на виконання реанімаційних маніпуляцій, а тому є сучасним стандартом моніторингу стану новонародженої дитини під час надання первинної допомоги.
26

Оцінка стану оксигенації новонародженого
Зі встановленням регулярного самостійного дихання слизові оболонки здорової новонародженої дитини стають рожевими без призначення додаткового кисню. Однак, цей фізіологічний процес є поступовим і може тривати щонайменше 10 хв. (С). Стан оксигенації новонародженого слід визначати за даними пульсоксиметрії, оскільки візуальна оцінка кольору шкіри новонародженої дитини в перші хвилини життя є недостовірною.
Лише явний стійкий центральний ціаноз пізніше перших 10 хв. життя дитини (клінічний еквівалентом гіпоксемії), вимагає втручання: спочатку – кисневої терапії, а у разі неефективності останньої (знижена SpO2), – ШВЛ.
Потрібно спостерігати за наявністю і динамікою центрального ціанозу, який визначають як синій колір слизових оболонок, губ і шкіри тулуба.
Акроціаноз (синій колір кистей і стоп) без центрального ціанозу, як правило, не вказує на низький рівень кисню у крові дитини, однак може свідчити за наявність холодового стресу (гіпотермії) у новонародженого.
Блідість або мармуровий рисунок шкіри можуть бути неспецифічними ознаками зменшеного серцевого викиду, важкої анемії, гіповолемії, гіпотермії або ацидозу.
Пульсоксиметрія (див. наказ № 484 МОЗ України від 21.08.2008 р. [19])
Найбільш об’єктивну інформацію про стан оксигенації надає безперервна пульсоксиметрія, нормальні предуктальні показники якої залежать від віку новонародженої дитини у хвилинах (табл. алгоритму 4.1). Сучасні пульсоксиметри забезпечують можливість реєстрації достовірних показників SpO2 і ЧСС у межах 1-2 хв. після народження немовляти. Отже, якомога скоріше після визначення потреби надання допомоги дитині потрібно встановити датчик на її правій руці (предуктально), після чого підключити його до монітора, що прискорить момент отримання достовірних показників.
Пульсоксиметрію застосовують, якщо 1) передбачається потреба реанімації (етап початкової допомоги); 2) розпочинається ШВЛ; 3) є явний стійкий центральний ціаноз; 4) призначається додатковий кисень. Водночас, основним показанням до використання додаткового кисню під час реанімації новонароджених є знижений показник SpO2 порівняно з нормою, визначеною предуктально у здорової доношеної дитини після нормальних вагінальних пологів на рівні моря (табл. алгоритму 4.1) [3,9].
Пульсоксиметр не буде функціонувати належним чином у випадках значно зниженого серцевого викиду або порушеної перфузії.
Оцінка стану новонародженого за шкалою Апґар
• Оцінку стану дитини за шкалою Апґар (табл. 2) не застосовують для визначення потреби в реанімації, моменту її проведення або обсягу реанімаційних заходів.
Таблиця 2 – Оцінювання стану дитини за шкалою Апґар під час реанімації
Ознака |
|
Бали |
|
|
|
Хвилини |
|
|
||
0 |
1 |
2 |
1 |
5 |
|
10 |
|
15 |
20 |
|
|
|
|
||||||||
Частота серцевих |
Відсутнє |
Менше 100 за |
100 за |
|
|
|
|
|
|
|
хвилину і |
|
|
|
|
|
|
|
|||
скорочень |
серцебиття |
хвилину |
більше |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Дихання |
Відсутнє |
Слабкі, |
Адекватне; |
|
|
|
|
|
|
|
неритмічні |
голосний |
|
|
|
|
|
|
|
||
|
|
дихальні рухи |
крик |
|
|
|
|
|
|
|
|
|
Незначна |
Добра |
|
|
|
|
|
|
|
М`язовий тонус |
|
флексія |
|
|
|
|
|
|
|
|
Відсутній |
флексія |
|
|
|
|
|
|
|
||
кінцівок, |
|
|
|
|
|
|
|
|||
|
|
кінцівок |
|
|
|
|
|
|
|
|
|
|
активні рухи |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рефлекторна реакція на |
Відсутня |
Гримаса |
Крик, кашель |
|
|
|
|
|
|
|
санацію верхніх ДШ або |
або чхання |
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
||
27
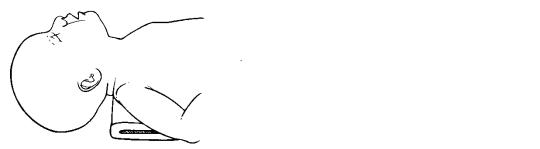
тактильну стимуляцію |
|
|
|
|
|
|
|
|
|
|
Різка блідість |
|
|
Рожева або |
|
|
|
|
|
Колір шкіри |
або |
Тулуб рожевий, |
|
|
|
|
|
||
локальний |
|
|
|
|
|
||||
|
центральний |
ціаноз кінцівок |
ціаноз |
|
|
|
|
|
|
|
ціаноз |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Сумарна оцінка |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Коментарі: |
|
|
|
|
|
|
|
Реанімація |
|
|
|
|
Хвилини |
|
1 |
5 |
10 |
15 |
20 |
|
|
|
Кисень |
|
|
|
|
|
|
|
|
|
ШВЛ/СРАР |
|
|
|
|
|
|
|
|
|
Інтубація |
|
|
|
|
|
|
|
|
|
НМС |
|
|
|
|
|
|
|
|
|
Адреналін |
|
|
|
|
|
|
•Ця оцінка характеризує загальний стан новонародженого й ефективність проведених реанімаційних заходів.
•Оцінку за шкалою Апґар слід проводити:
−під час надання реанімаційної допомоги дитині наприкінці першої і п’ятої хвилини після народження незалежно від терміну гестації і маси тіла при народженні;
−якщо результат оцінки на 5 хв. менше 7 балів, додатково оцінюють стан дитини кожні 5 хв. до 20-ї хв. життя немовляти.
Під час реанімації усі ознаки, що входять у шкалу Апґар, оцінюють за їх фактичним станом, незважаючи на реанімаційні заходи, що застосовуються (зокрема, у паузах між вентиляціями визначають наявність й адекватність самостійного дихання, що і визначає оцінку цієї ознаки за Апґар).
4.7Забезпечення прохідності дихальних шляхів
Забезпечення прохідності дихальних шляхів (ДШ) у випадку чистих амніотичних
вод
Надати дитині положення на спині або на боці з помірно розігнутою назад головою з підкладеним під плечі валиком (рис. 3).
Рутинна санація верхніх ДШ у комплексі заходів початкової допомоги новонародженому більше не рекомендується [3]. Санацію верхніх ДШ у щойно народженої дитини (включаючи відсмоктування гумовим балончиком) здійснюють лише у випадках явного утруднення самостійного дихання (наявні дихальні розлади) або якщо потрібно проводити ШВЛ [9].
01
Рис. 3. Правильне положення новонародженого, що забезпечує прохідність дихальних шляхів.
28
Відсмоктують спочатку з рота, потім – з носа:
•для видалення секрету і слизу використовують одноразову гумову грушу; у разі відсутності одноразових гумових груш відсмоктування здійснюють лише стерильним одноразовим катетером;
•під час відсмоктування не вводити катетер або грушу надто енергійно або глибоко (не глибше 3 см від рівня губ у доношеного новонародженого і 2 см у передчасно народженої дитини);
•відсмоктувати короткочасно, делікатно, поволі видаляючи катетер або грушу на-
зовні;
•тривалість відсмоктування не повинна перевищувати 5 с.
Під час агресивного відсмоктування можлива стимуляція задньої стінки глотки, що може викликати ваґусну реакцію (важку брадикардію або апное), а також затримку самостійного дихання.
Якщо під час відсмоктування у новонародженого з’явилась брадикардія, потрібно припинити маніпуляцію і знову оцінити ЧСС.
Увипадку значного накопичення секрету, крові, слизу доцільно під час відсмоктування повернути голову дитини на бік або повторити процедуру.
Уразі використання відсмоктувача негативний тиск не повинен перевищувати 100 мм рт. ст. (13,3 кПа або 136 см Н2О).
Забезпечення прохідності дихальних шляхів у «неактивного» новонародженого за умови забруднення амніотичних вод меконієм
Забезпечити правильне положення новонародженого (див. попередній пункт). Уникаючи тактильної стимуляції, під контролем прямої ларингоскопії відсмоктати
вміст нижньої глотки (анатомічна ділянка над голосовими зв’язками) катетером великого діаметра (12-14F).
Уникаючи тактильної стимуляції, інтубувати трахею і відсмоктати з неї:
•відсмоктують безпосередньо через ендотрахеальну трубку або через катетер великого діаметра (12-14F), поволі витягуючи ендотрахеальну трубку (катетер);
•якщо відсмоктування здійснюється через ендотрахеальну трубку - приєднати до неї перехідник (аспіратор меконію), що дозволить з’єднати ендотрахеальну трубку і трубку відсмоктувача;
•у разі відсутності перехідника (аспіратора меконію), можливе використання катетера великого діаметра (12-14F), який безпосередньо приєднують до трубки відсмоктувача;
•тривалість одного відсмоктування не повинна перевищувати 5 с.
За наявності медичного працівника, який добре володіє технікою інтубації трахеї, повторні інтубацію і санацію трахеї необхідно проводити до майже повного її звільнення від меконію, однак, рутинні інтубація і відсмоктування більше 3 разів не рекомендуються. Тривалість виконання цієї процедури визначається вимогами до інтубації трахеї (п. 4.10) і станом новонародженого (див. нижче).
У разі відсутності медичного працівника, який добре володіє технікою інтубації трахеї, відсмоктування із трахеї здійснюють однократно, після чого закінчують виконання решти початкових кроків допомоги і повторно оцінюють стан дитини. Якщо санація трахеї з будьяких причин неможлива, за наявності показань розпочинають надавати реанімаційну допомогу новонародженому.
Під час виконання процедури попросити асистента визначати ЧСС новонародженого:
• якщо ЧСС дитини під час санації трахеї стане менше 60 за 1 хв. – припинити відсмоктування і негайно розпочати ШВЛ мішком через ендотрахеальну трубку.
4.8Застосування вільного потоку кисню і постійного позитивного тиску у дихальних шляхах (СРАР)
29
Потребу призначати додатковий кисень і його концентрацію, яка має регулюватись змішувачем, визначають за даними пульсоксиметрії. Водночас, основним початковим втручанням, рекомендованим новонародженим, які не потребують реанімації, однак, мають ДР, є створення постійного позитивного тиску у ДШ [СРАР] (В) (пп. 4.1 і 4.2). Особливості використання цього методу дихальної підтримки у новонароджених детально описано у
наказі № 484 МОЗ України від 21.08.2008 р. [19].
Наявність центрального ціанозу у дитини віком старше 10 хв., незважаючи на адекватне самостійне дихання і ЧСС > 100 за 1 хв., є показанням для призначення вільного потоку кисню, якщо пульсоксиметрія неможлива.
Кисневу терапію призначають також, якщо немовля має дихальні розлади відразу після народження (не потребує реанімації) або після закінчення реанімації, якщо немає можливості застосувати СРАР. У цьому випадку потрібно якомога скоріше розпочати моніторинг рівня оксигенації за допомогою пульсоксиметрії.
Новонароджена дитина, яка в пологовому приміщенні отримує додатковий кисень, повинна перебувати під постійним спостереженням медичного персоналу.
Метою кисневої терапії повинна бути нормоксемія новонародженого. Під час проведення кисневої терапії рівень кисневої сатурації новонародженого не повинен перевищувати відповідних нормативів (табл. алгоритму 4.1).
Слід уникати неконтрольованого і необґрунтованого призначення кисню. Під час реанімації протягом декількох хвилин можна подавати сухий і не підігрітий кисень.
Техніка призначення кисню вільним потоком
Подають вільний потік кисню, спрямовуючи його до носа дитини. Швидкість вільного потоку кисню не повинна перевищувати 5 літрів за 1 хв., щоб запобігти охолодженню новонародженого.
Кисневу терапію здійснюють за допомогою:
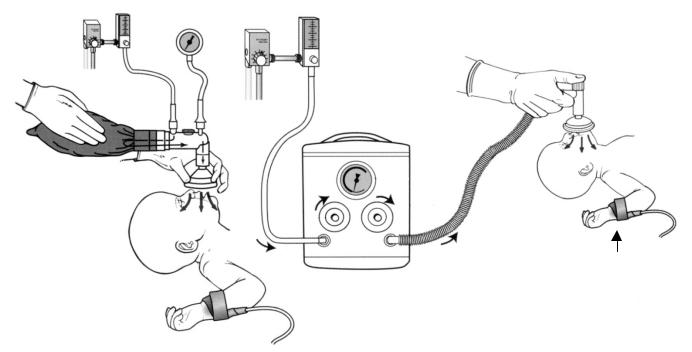
•мішка, що наповнюється потоком (анестезіологічний) або реанімаційної Т-системи, і реанімаційної маски: маску нещільно накладають на лице дитини (рис. 4А і 4Б);
•кисневої маски і кисневої трубки (рис. 3В);
•кисневої трубки і долоні руки, складеної у вигляді лійки (рис. 4Г);
•вільний потік кисню не можна подавати маскою, приєднаною до мішка, що наповнюється самостійно.
01
Датчик пульсоксиметра
А |
Б |
30