Материал: наказ_225_реан_мац_я
8.Додатково перевірити правильність глибини введення трубки за формулою:
• сантиметрова позначка на трубці на рівні верхньої губи = величина маси тіла дитини у кілограмах + число 6.
9.Зауважити сантиметрову позначку на рівні верхньої губи і прикріпити трубку лейкопластиром до лиця дитини.
10.Після стабілізації стану новонародженого вкоротити трубку, якщо вона виступає над рівнем верхньої губи більше, ніж на 4 см.
11.Тривалість однієї спроби інтубації трахеї не повинна перевищувати 30 с, оскільки під час її виконання припиняють інші реанімаційні процедури.
12.Якщо трахею новонародженої дитини не вдалося інтубувати протягом 30 с, слід зупинити спробу інтубації і відновити вентиляцію легень маскою до нормалізації ЧСС, а також кольору шкіри і слизових оболонок новонародженого.
13.Після цього, у разі потреби, можна повторити спробу інтубації.
4.11Використання ларингеальної маски (ЛМ)
Якщо під час реанімації не вдається забезпечити ефективну ШВЛ маскою, а інтубація трахеї безуспішна або неможлива, у новонароджених з масою тіла > 2 кг і терміном гестації ≥ 34 тиж доцільно використати ЛМ (В) [3]. Цей пристрій може бути корисним для забезпечення ШВЛ новонародженим з природженими аномаліями (дефекти губ, піднебіння, язика, глотки, шиї тощо), які перешкоджають створенню герметичного контакту між лицем і маскою або утруднюють ларингоскопію, а також у дітей з малою нижньою щелепою і відносно великим язиком (синдроми Дауна, Робена) [15].
Ефективність і безпека застосування ЛМ для санації трахеї від меконію, під час НМС, а також для невідкладного ендотрахеального введення ліків не вивчались, а тому використання цього пристрою у таких випадках не рекомендується [3].
Практичне застосування ЛМ
• Приготування ЛМ
1.Вдягнути стерильні рукавички і вжити загальних запобіжних заходів (п. 4.16)
2.Витягнути ЛМ 1 розміру зі стерильної упаковки, дотримуючись вимог до виконання чистої (стерильної) процедури (потрібно, щоб маска залишалась стерильною)
3.Швидко оглянути пристрій, щоб переконатись у тому, що маска, апертурні виступи, трубка повітроводу, 15 мм адаптер та індикаторний балон не пошкоджені.
4.Приєднати шприц, що є у наборі, до клапана індикаторного балона і перевірити маску, наповнивши її обвід 4 мл повітря. Після цього видалити повітря з маски за допомогою того ж шприца.
36
А |
Б |
|
В |
Г |
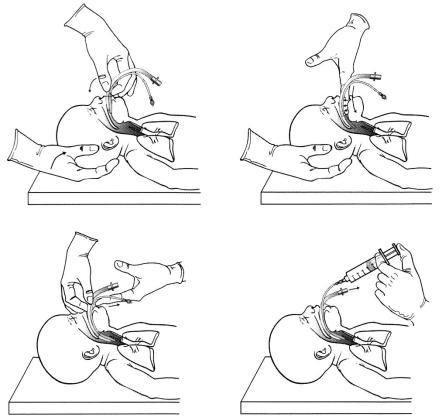
Рис. 9. Техніка уведення ЛМ (пояснення у тексті).
• Приготування до введення ЛМ
1.Стати навпроти голови дитини і забезпечити правильне положення немовляти (як перед інтубацією трахеї).
2.Тримати маску як ручку, помістивши вказівний палець на ділянку з’єднання обводу маски і трубки-повітроводу. Виступи посередині лицевої апертури маски потрібно скерувати вперед. Плоска (задня) частина маски, яка не має виступів і отворів, буде притискатись до піднебіння дитини.
3.Можна зволожити задню частину маски водорозчинною змазкою. Якщо використовується зволоження, потрібно не допускати потрапляння змазки на лицеві краї і досередини маски.
• Уведення ЛМ
1.Обережно відкрити рот дитини і притиснути верхній край маски до твердого піднебіння (рис. 9А).
2.Стиснути маску своїм вказівним пальцем, притиснувши її до твердого піднебіння. Старатись, щоб маска залишалась максимально сплощеною і не загиналась під час її просування вперед.
3.За допомогою вказівного пальця обережно просувати маску уздовж твердому піднебіння до задньої стінки глотки (рис. 9Б). Не застосовувати силу. Плавним рухом проводити маску за корінь язика до нижньої глотки, поки не виникне відчуття перешкоди.
• Встановлення маски над входом у гортань
1. Перед видаленням пальця із глотки дитини зафіксувати пристрій, утримуючи трубку-повітровід іншою рукою (рис. 9В). Це запобігатиме випадковому зміщенню маски. Потрібно, щоб у цей момент дистальний кінець маски знаходився біля входу до стравоходу (верхнього сфінктера стравоходу).
37
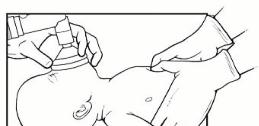
2. Наповнити обвід маски, увівши шприцом 2-4 мл повітря (рис. 9Г). Щоби забезпечити щільне прилягання маски, наповнення її країв має бути мінімальним. Під час наповнення маски повітрям не слід тримати її за трубку-повітровід. Під час надування маски пристрій може незначно зміститись назовні. Так має бути. За жодних обставин не наповнюйте обвід ЛМ 1 розміру об’ємом повітря, що перевищує 4 мл.
• Фіксація маски і початок ШВЛ
1.Приєднати реанімаційний мішок або Т-систему до 15-мм адаптера ЛМ і розпочати ШВЛ під позитивним тиском.
2.Підтвердити правильність положення маски, оцінюючи збільшення ЧСС і SpO2, екскурсії грудної клітки і проведення дихальних шумів під час аускультації легень стетоскопом. Щоб підтвердити адекватність газообміну можна також використати монітор вмісту СО2 у видихуваному повітрі.
3.Зафіксувати трубку-повітровід на лиці дитини так само, як ендотрахеальну трубку.
4.12 Непрямий масаж серця (НМС)
Показання
• ЧСС менше 60 за 1 хв. після 30 с ефективної ШВЛ.
Техніка виконання НМС
Медичний працівник, який виконує НМС, знаходиться збоку від новонародженого. Дитина повинна лежати на твердій рівній поверхні; важливо забезпечити надійну
фіксацію її спини (див. нижче). Використовують 2 техніки НМС (рис. 10):
1)метод великих пальців - на грудину натискають подушечками двох великих пальців; водночас решта пальців обох рук підтримують спину дитини (цьому методу надають перевагу, оскільки він ефективніше забезпечує викид крові у магістральні судини) [С];
2)метод двох пальців – на грудину натискають кінчиками двох пальців однієї руки: другого і третього або третього і четвертого; під час натискувань друга рука підтримує спину дитини. Цей метод використовують, якщо потрібний доступ до судин пуповини.
Виконують НМС, натискаючи на нижню третину грудини: ця ділянка знаходиться над мечоподібним відростком (щоб визначити її, потрібно спочатку знайти мечоподібний відросток). Важливо не натискати на відросток, щоб запобігти розриву печінки.
Натискування здійснюють перпендикулярно до поверхні грудної клітки кінчиками пальців, які розміщують уздовж середньої лінії грудини.
Після кожного натискування дозволяють грудній клітці відновити свій об’єм, не відриваючи пальці від її поверхні.
Глибина натискувань становить одну третину передньозаднього діаметра грудної клітки.
Частота натискувань на грудину становить 90 за 1 хв.
Важливо координувати НМС зі ШВЛ, уникаючи одночасного виконання обох процедур:
•після кожних трьох натискувань на грудину роблять паузу для проведення вентиляції, після чого натискування повторюють.
•за 2 с потрібно 3 рази натиснути на грудину (90 за 1 хв.) і провести 1 вентиляцію (30 за 1 хв.), - разом – 120 дій за 1 хв.
Рис. 10. Дві техніки непрямого масажу серця: великих пальців (А) і двох пальців (В).
Оцінка ефективності непрямого масажу серця
Критеріями ефективності непрямого масажу серця будуть зростання частоти серцевих скорочень і можливість пальпаторно визначити пульс на плечовій артерії.
Після кожних 45-60 с НМС повторно оцінюють ЧСС і дихання, щоб вирішити, що робити далі (пп. 4.1 і 4.2).
Припиняють НМС, якщо ЧСС становить ≥ 60 ударів за хвилину.
4.13 Застосування медикаментів
Ліки рідко використовують під час первинної реанімації новонароджених. Їх призначення необхідно, якщо, незважаючи на адекватну вентиляцію легень 100 % киснем і проведення непрямого масажу серця протягом 45-60 с, ЧСС залишається менше 60 за 1 хв.
Перелік медикаментів, які застосовують в пологовому приміщенні:
1)адреналін
2)засоби, що нормалізують судинний об’єм – 0,9% розчин натрію хлориду (фізіологічний розчин).
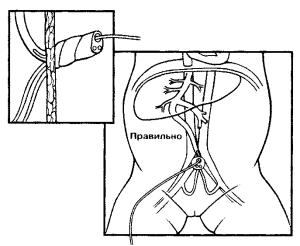
У разі потреби вводити ліки внутрішньовенно, слід обов’язково катетеризувати вену пуповини на мінімальну глибину, яка забезпечує вільний зворотний відтік крові (рис. 11).
4.13.1 Адреналін
Показання до застосування
•ЧСС менше 60 за 1 хв. після щонайменше 30 с проведення непрямого масажу серця
іштучної вентиляції легень 100 % киснем (A)
Приготування розчину і дозування
•Готують 0,01% розчин адреналіну [1:10000]:
−До 1 мл 0,1 % розчину адреналіну гідрохлориду або 0,18 % розчину адреналіну гідротартрату треба додати 9 мл 0,9 % розчину натрію хлориду.
•Набирають у шприц 1-5 мл приготовленого розчину [1:10000].
•Дозування
−внутрішньовенна доза – 0,1-0,3 мл/кг (0,01-0,03 мг/кг)
39
−ендотрахеальна доза – 0,5-1,0 мл/кг (0,05-0,1 мг/кг).
•Не можна застосовувати більші внутрішньовенні дози адреналіну під час реанімації новонароджених, оскільки їх уведення може спричинити ураження мозку і серця дитини. Менші ендотрахеальні дози неефективні (С).
•За відсутності ефекту і наявності показань введення адреналіну повторюють кожні 3- 5 хв. Повторні введення адреналіну здійснюють лише внутрішньовенно.
Рис. 11. Правильне введення катетера у вену пуповини під час реанімації новонародженого.
Техніка введення
•Розчин адреналіну вводять швидко.
•Рекомендований шлях введення адреналіну – внутрішньовенний; ендотрахеальне введення можна використати поки забезпечується венозний доступ.
•Ендотрахеально адреналін вводять зі шприца безпосередньо до ендотрахеальної трубки або через зонд, уведений у трубку; після введення медикаменту до трахеї важливо відразу провести декілька ефективних вентиляцій під позитивним тиском.
4.13.2 Засоби, що нормалізують судинний об’єм крові Показання до застосування
•Відсутня реакція новонародженого на правильно і в повному обсязі виконані попередні заходи реанімації, включаючи внутрішньовенне введення адреналіну, за наявності:
−ознак шоку (блідість, брадикардія, позитивний симптом «білої плями», недостатнє наповнення пульсу)
АБО
−даних анамнезу щодо можливої крововтрати у плода (вагінальна кровотеча, відшарування плаценти, передлежання плаценти, кровотеча з пуповини, синдром фето-фетальної трансфузії тощо).
•Корекцію судинного об’єму крові під час неонатальної реанімації не слід здійснювати рутинно за відсутності наведених вище показань.
Препарати
•0,9% розчин натрію хлориду (фізіологічний розчин) (В);
•для корекції значної крововтрати (наявні клінічні ознаки геморагічного шоку) може бути потрібною невідкладна трансфузія 0(I) Rh(-) еритромаси (В);
40