Материал: Фінансове забезпечення і фінансування охорони здоров’я в Україні
Як підтверджує практика, добровільне медичне страхування в Україні тільки почало розвиватися, оскільки для більшості страхових компаній воно не забезпечує значного прибутку через високі страхові виплати. Крім того, через низький рівень купівельної спроможності населення воно доступне лише для багатих людей або суб'єктів господарювання, які включають медичне страхування у "соціальний" пакет для своїх працівників.
Як свідчить зарубіжний і вітчизняний досвід, одним із вагомих додаткових джерел фінансового забезпечення закладів охорони здоров’я дітей могли б стати кошти лікарняних кас, які використовуються в основному для поліпшення медикаментозного забезпечення їх учасників. Це свого роду громадські добровільні нагромаджувальні фонди, які створюються з ініціативи громадян та лікарів-активістів. В Україні спостерігається позитивна динаміка розвитку лікарняних кас, загальна кількість членів яких становить 800,1 тис. осіб. Члени лікарняних кас щомісячно вносять або фіксовану суму коштів (по 15-20 грн), або відсоток від заробітної плати чи пенсії (близько 5 %) до бюджету каси, які зараховують на їх персональні рахунки. Існують різні точки зору щодо доцільності діяльності таких інституцій. Противники створення лікарняних кас вважають, що цей процес законодавчо не врегульований і не контрольований з боку держави, що стає причиною зловживань, фінансових порушень і тому не може бути ефективним. На наш погляд, поки в Україні не буде впроваджено обов'язкове медичне страхування як доповнення до бюджетного фінансування закладів охорони здоров’я, доцільно залучати кошти лікарняних кас. Як підтверджує вітчизняний і зарубіжний досвід, діяльність зазначених кас сприятиме ефективному використанню інституцій фінансових ресурсів, оскільки до контролю залучаються члени лікарняних кас, що підвищує його результативність та забезпечує цільове спрямування наявних коштів.
Аналіз фінансового забезпечення закладів охорони здоров'я свідчить про майже повну залежність фінансового потенціалу зазначених інституцій від бюджетних коштів, що не можуть повністю задовольнити їхні потреби. Через неспроможність держави усунути негативні наслідки впливу ринкових механізмів на функціонування галузі охорони здоров’я стрімко розвивається "тіньовий" сектор у закладах цієї галузі, який породжує небажані явища:
економічні: грошові потоки, що формуються за рахунок неофіційних платежів пацієнтів за надані медичні послуги, не інвестуються у розвиток закладів охорони здоров’я (запровадження нових медичних технологій, підвищення якості медичних послуг тощо), чим обмежують можливості органів державної влади та місцевого самоврядування збільшувати бюджетні кошти на їх утримання;
соціальні: не сповна забезпечується конституційне право громадян на безоплатну медичну допомогу, через зростання вартості медичних послуг знижується їх доступність для населення з низьким рівнем доходу, виникають соціальна напруженість і невдоволення ситуацією, що склалася, у пацієнтів та медичного персоналу.
Не забезпечується пріоритетність фінансування закладів охорони здоров’я і при розподілі бюджетних коштів на локальному рівні. Незважаючи на те, що формульний порядок розрахунку обсягів видатків на охорону здоров’я з місцевих бюджетів передбачає фіксований обсяг бюджетних асигнувань на одного жителя (фінансовий норматив бюджетної заборгованості) та через коригувальні коефіцієнти враховує диференціацію потреб населення певної адміністративної території в медичній допомозі залежно від віку й статі, заклади охорони здоров’я фінансуються на основі оперативно-сітьових показників їх потужності. При цьому не беруться до уваги кількість і якість наданих медичних послуг, вид медичного закладу залежно від вікової структури пацієнтів, які обслуговуються. Така ситуація призводить до недофінансування закладів охорони здоров’я через невідповідність між чисельністю населення та обсягом фінансових ресурсів, призначених для задоволення його потреб у медичній допомозі.
Одним із способів вирішення зазначених проблем є удосконалення методики формульного розрахунку видатків на охорону здоров’я з місцевих бюджетів.
Фінансові ресурси, які інвестуються в галузь охорони здоров'я України, не залежать від кінцевих результатів діяльності закладів охорони здоров’я, не сповна відповідають їхнім потребам, використовуються з низькою економічною ефективністю в основному на утримання цих закладів, а не на лікування пацієнтів. Така практика не сприяє поліпшенню якості та забезпеченню доступності медичної допомоги населенню.
Крім того, медичні заклади мають статус бюджетних установ із обмеженими правами щодо управління фінансами, зорієнтовані лише на систему нормативів, які доводять органи управління охорони здоров'я, і позбавлені економічних стимулів щодо покращення результативності діяльності та підвищення якості медичної допомоги населенню.
У зв'язку з цим актуальним є здійснення реформ, спрямованих на покращення фінансового забезпечення галузі охорони здоров’я України через створення ефективної та прозорої моделі фінансування, що орієнтована на реальні потреби пацієнтів, раціоналізацію використання фінансових ресурсів та удосконалення системи управління охороною здоров’я. У цьому контексті надзвичайно важливими є зміна ідеології діючої системи фінансування медичних закладів і фінансового планування у сфері охорони здоров'я - підходів, засад, форм і методів, перехід від фінансування медичного закладу та фінансового планування на основі ліжко-днів і централізовано затвердженого кошторису з досить деталізованим розкладом коштів по окремих статтях, що існує вже понад 50 років (ще з радянських часів), до фінансування медичної послуги і фінансового планування на основі програми методом програмно-цільового бюджетування. Фактично йдеться про те, що заклади охорони здоров’я повинні отримувати фінансування залежно від обсягів і якості медичних послуг.
З огляду на зарубіжний досвід формування і використання фінансових ресурсів медичної галузі та особливості української системи надання медичної допомоги концепція модернізації фінансового забезпечення закладів охорони здоров’я України має включати комплекс таких заходів:
визначення базового пакета гарантованого державою обсягу безоплатних медичних послуг і забезпечення адекватного розміру фінансових ресурсів для організації їх надання;
введення права співучасті населення в оплаті медичних послуг (послуги підвищеної комфортності, витрати на госпіталізацію понад установлений нормативами термін лікування);
надання управлінської та фінансової автономії закладам охорони здоров’я через перетворення їх на некомерційні підприємства;
розширення переліку платних послуг, які можуть надавати безпосередньо заклади охорони здоров’я, розроблення методики визначення їх вартості;
відмову від принципу фінансування витрат (утримання) закладів охорони здоров'я та перехід до контрольних закупівель медичних послуг за моделлю блок-контракту;
відмову від кошторисного методу фінансування закладів охорони здоров’я та запровадження: подушного фінансування за моделлю часткового фондотримання - для оплати медичних послуг амбулаторно-поліклінічних закладів та фінансування за методом глобального бюджету - для лікарняних закладів;
формування багатоканальної моделі фінансового забезпечення закладів охорони здоров’я із залученням бюджетних коштів як основного джерела фінансових ресурсів, коштів від медичного страхування, надання платних медичних і немедичних послуг, благодійних внесків, кредиту, лізингу та інших джерел, не заборонених законодавством;
перенесення пріоритету на фінансування закладів охорони здоров’я, які забезпечують надання первинної медико-санітарної та амбулаторно-поліклінічної допомоги;
упровадження стаціонарозамінних та ресурсоощадних технологій, оптимізація потужності медичних закладів, підвищення ефективності капіталовкладень.
В Україні не існує чіткого розподілу на служби первинної та вторинної допомоги. До виконання функцій первинної допомоги фактично залучаються всі спеціалісти поліклініки, що призводить до надмірного використання спеціалізованої амбулаторної допомоги. З загального числа позалікарняних закладів Міністерства охорони здоров’я близько половини (56,2 %) призначені для надання виключно первинної медичної допомоги (сільські та міські лікарські амбулаторії, амбулаторні відділення сільських дільничних лікарень), 28,1 % - надають і первинну, і вторинну амбулаторну допомогу (поліклініки, поліклінічні відділення міських лікарень для дорослого та дитячого населення, центральних районних лікарень). Лише 27 % фахівців первинної ланки становлять лікарі загальної практики - сімейні лікарі.
Первинна ланка практично не впливає на медичний маршрут
пацієнта. Самостійно звертаються до лікарів-спеціалістів майже третина (29,5
%), до стаціонарів - 16,9 % пацієнтів. У результаті рівень обслуговування в
65,9 % випадків не відповідає тяжкості їх стану та перебігу захворювання, у
43,2 % - надання медичної допомоги відбувається на більш високих, ніж
необхідно, рівнях. Надлишкова кількість стаціонарних закладів та лікарняних
ліжок. Чисельність стаціонарів більше ніж вдвічі перевищує аналогічний показник
країн Європи, що призводить до розпорошення ресурсів та низької якості. Частка
малопотужних лікарень до 50 ліжок у загальній чисельності всіх лікарень
становить 12 %. Загальна забезпеченість ліжками на 10 000 населення (незважаючи
на те що в Україні відбулося скорочення ліжкового фонду майже на третину) залишається
досить високою - 9,73 за даними Держкомстату, що в 1,7 раза перевищує
аналогічні показники в країнах ЄС та в 1,4 раза - в Європейському регіоні в
цілому (рис. 2.1).
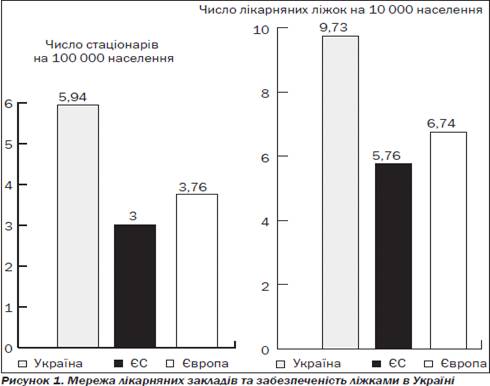
Рис.2.1. Кількіcть місць в стаціонарних закладах [22]
Як відомо, створені в охороні здоров’я потужності, навіть надлишкові,
все одно утилізуються (закон Ремера (Roemer’s Law) - «створене лікарняне ліжко
не залишиться незайнятим»), що підтверджується статистичними даними щодо
використання стаціонарної допомоги: в Україні рівень (21,9 %) та тривалість
госпіталізації (13,3 дня) істотно перевищують середньоєвропейські показники
(19,2 % та 10,4 дня) та показники у країнах ЄС (18,0 % та 9,2 дня) (рис. 2.2).
Від 30 до 50 % пацієнтів госпіталізуються необґрунтовано10, 11.
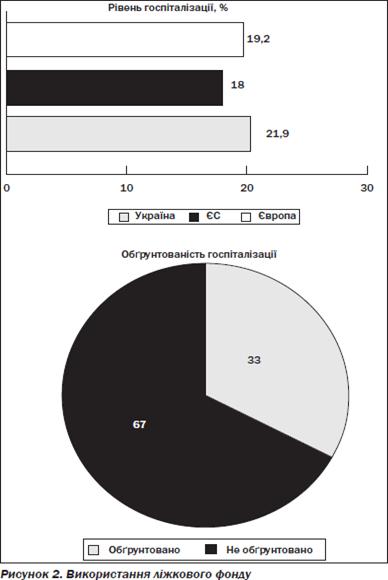
Рис.2.2 Рівень госпіталізації в Україні [23, c. 44]
Надмірна спеціалізація лікарень. Вторинна медична допомога надається переважно багато профільними міськими та районними лікарнями. Водночас існує також широка мережа психіатричних, протитуберкульозних, дерматовенерологічних, офтальмологічних та інших лікарень, що негативно впливає на комплексність медичної допомоги при лікуванні основного захворювання. Так, супутня патологія враховується лише у 27,5 % випадків, при тому, що в 66,2 % випадків її наявності вона впливає на перебіг основного захворювання. Відсутність диференціації ліжкового фонду залежно від інтенсивності лікування. У стаціонарах вторинного рівня на одному й тому ж ліжку можуть отримувати медичну допомогу хворі, які потребують інтенсивного, протирецидивного лікування, медико-соціальної допомоги, термінальні хворі, хоч надання допомоги різним групам пацієнтів потребує застосування різних технологій та відповідної організації лікувально-діагностичного процесу. Так, із загального числа обґрунтовано госпіталізованих у стаціонари терапевтичного профілю 62,8 % потребують інтенсивного лікування, 23,3 % - планового лікування, 8,9 % - медико-соціальної допомоги, 1,8 % - відновлювального лікування.
Слабкі функціональні відмінності між лікарнями вторинного та третинного рівнів. За визначенням третинна медична допомога - це забезпечення великим медичним центром (зазвичай таким, що обслуговує регіон або усю країну і оснащений складним технологічним і допоміжним устаткуванням) надання високоспеціалізованих медичних і хірургічних послуг при незвичайних і складних медичних проблемах. Однак в Україні границі між вторинним і третинним рівнями стаціонарної допомоги досить розмиті. Наприклад, за існуючими оцінками, 36 % пацієнтів, госпіталізованих в обласні лікарні для надання їм третинної медичної допомоги, фактично потребували вторинної допомоги12. Їх лікування в обласних лікарнях через устаткування закладів більш складним оснащенням має більшу вартість, ніж лікування в міських або районних лікарнях.
Існування паралельних систем лікарняних послуг різного підпорядкування (відомчих, державних, комунальних).
Висока зношеність основних фондів в державних та комунальних медичних закладах - частка фізично та морально зношеної техніки у 2007 р. становила 60-70 %. Значна частка обладнання відпрацювала 20-25 років, що у 2-3 рази перевищує його технічний ресурс. Близько половини лікарень вторинного рівня не мають умов для надання інтенсивної медичної допомоги пацієнтам.
Наведені дані свідчать, що наявні ресурси охорони здоров’я України розпорошені, а структура медичних послуг істотно деформована, що може призвести до загострення проблем медичного обслуговування населення, особливо в умовах фінансово-економічної кризи.
Важливим сегментом системи охорони здоров’я, стан якого викликає справедливі нарікання населення, є медикаментозне забезпечення. Воно поглинає третину загальних витрат на функціонування галузі, але лише близько 4-5 % цих витрат покривається за рахунок бюджету, всі інші лягають тягарем на плечі споживачів. Навіть для стаціонарного лікування 86,7 % вартості ліків сплачується пацієнтами.
У ряді випадків закупівля ліків і їх розподіл відбуваються без урахування реальної потреби в них медичних закладів як за об’єму, так і за номенклатурою, ціни на препарати, незважаючи на наявність тендерних процедур закупівлі, у ряді випадків бувають завищеними.
Система державного контролю за цінами на фармакологічні препарати,
державний контроль за безпечністю ліків недостатньо ефективні. Зокрема, в
країні також відсутня система виявлення та обліку фальсифікованих препаратів,
однак, за даними ВООЗ, їх питома вага сягає 20 %. Більшість фальсифікатів - це
підробка продукції вітчизняного виробництва, що здійснюється безпосередньо в
країні.
.3 Оцінка використання фінансових ресурсів закладів охорони
здоров"я
Для структурної реорганізації та розвитку системи ПМСД на засадах сімейної медицини розроблено програму, що подана до Верховної Ради України, до якої плануємо внести доповнення стосовно терміну виконання (збільшення до 10 років на період до 2019 року) та обсягів фінансування з бюджетів різних рівнів у обсязі 12 млрд грн. У структурному плані в цій програмі передбачено:
проведення чіткого розмежування первинної та вторинної медичної допомоги;
створення мережі закладів первинного рівня, переважно у вигляді амбулаторій загальної практики/сімейної медицини (ЗП/СМ) у сільській місцевості переважно на 2 лікарі, у міській - на 4 лікарі та їх устаткування відповідно до затверджених табелів оснащення з різними моделями для міської та сільської місцевості:
а) у сільській місцевості - шляхом реорганізації сільських лікарських амбулаторій, амбулаторних відділень сільських дільничних лікарень та частини поліклінічних відділень центральних районних (ЦРЛ) та районних (РЛ) лікарень, великих ФАПів. У зв’язку з тим що на рівні ФАПів, які обслуговують до 300 осіб, надається низькопродуктивна та в більшості випадків неякісна медична допомога, пропонується на рівні місцевих громад розглянути питання про їх закриття при паралельному розвитку мережі амбулаторій ЗП/СМ;
б) у міській місцевості - шляхом реорганізації та перепрофілювання частини поліклінік та поліклінічних відділень багатопрофільних дорослих та дитячих лікарень, відкриття нових закладів, наближених до місця проживання населення.
З метою оптимізації керованості закладів первинної ланки, використання фінансових ресурсів, що виділяються на первинну допомогу, фінансової сталості закладів ПМСД планується створення Центрів первинної медико-санітарної допомоги. До складу Центрів - закладів з правами юридичної особи - входять амбулаторії ЗП/СМ та ФАПи, що забезпечують надання первинної лікарської та долікарської допомоги населенню окремого сільського району, або міста чисельністю від 30 до 100 тис. осіб.