Материал: Фінансове забезпечення і фінансування охорони здоров’я в Україні
. Обов'язкове (соціальне) медичне страхування. Люди зобов'язані робити страхові внески до бюджету державної (централізованої в масштабі усієї країни) або регіональної компанії. В одному випадку є вибір, якому страхувальникові направити внески, а в другому такого вибору немає - існує монополія у сфері обов'язкового державного страхування. Об'єктами цього типу страхування є насамперед найманий персонал разом із добровольцями.
. Добровільне (індивідуальне, приватне) страхування. Цей тип страхування є доповненням до обов'язкового медичного страхування. Його послугами можуть користуватися ті категорії громадян, які хочуть мати додаткові медичні послуги, що не покриваються обов'язковим медичним страхуванням. Приватне медичне страхування розраховане також на представників певних професій, фірм, певні категорії жителів інших країн.
У всіх трьох типах фінансування медицини послуги медичної установи сплачує зазвичай спонсор або інститут страхування (страхувальник).
. Безпосередня оплата медичних послуг їхнім користувачем. За даними одного із обстежень, що здійснювалося в Україні, оплата медичних послуг безпосередньо із кишені людей становить у середньому 50 дол США на рік на кожного громадянина, беручи до уваги й немовлят. Отже, витрати усього населення країни становлять 2,5 млрд дол на рік. 5. Внески до системи охорони здоров'я можуть надходити також від спонсорів (окремих осіб, компаній, фондів), а також позабюджетних фондів, наприклад, державного пенсійного фонду[11, c. 52-55].
В одному із законопроектів, що нині знаходиться у Верховній Раді України, визначено такі джерела фінансування медицини: державний бюджет, державне соціальне медичне страхування, індивідуальне медичне страхування, платежі безпосередньо громадян, економічна діяльність медичних установ.
Під час реформування системи охорони здоров'я в Україні необхідно звернути увагу на часткову участь пацієнта в оплаті медичних послуг (co-payments).
Деякі системи страхування у західному світі вимагають від особи, яка страхується, вносити певну частку загального страхового внеску (co-insurance). Повністю застраховані особи, які не сплачують за лікування безпосередньо зі своєї кишені: а) можуть ставитися до послуг як до чогось безмежного, наданого природою; б) намагаються надмірно користуватися послугами, шо стають для них у певному сенсі безоплатними. Ця проблема зловживання (moral hazard) із боку споживачів набуває особливого значення, коли у постачальників медичних послуг є стимул заохочувати надмірне споживання. Тому в деяких країнах за кожний візит до лікаря клієнт має сплачувати певну суму (у США в середньому 20 дол). У деяких випадках оплата клієнтами частини вартості медичних послуг передбачається тільки за окремі послуги.
Одним із вагомих джерел фінансування сучасної медицини в Україні є хабарі в найрізноманітніших формах. Вони даються за проведення звичайного гінекологічного обстеження, хірургічної операції, видачу "липового" лікарняного, за прийняття на стаціонарне лікування. Не секрет, що деякі медичні послуги не надавалися б узагалі, не надавалися б у необхідній кількості, якби за них не давався хабар. Отже, у деяких випадках хабар є таким доповненням до офіційної ціни послуги для пацієнта, спонсора і т. ін., яке виводить цю ціну на реальний ринковий рівень. Тому розвиток ринкових відносин у сфері охорони здоров'я сприятиме істотному зменшенню частки цього джерела фінансування.
Усі вищенаведені типи фінансування надання медичних послуг не виключають один одного. Якщо взяти окремого споживача медичних послуг якоїсь країни з розвиненою економікою, то він, як правило, сплачує за ці послуги одночасно із різних джерел: у формі податків або внесків до фонду державного медичного страхування, у формі безпосередньої оплати за певні, скажімо, стоматологічні послуги. Водночас клієнт може користуватися певними послугами, що фінансуються за рахунок системи добровільного медичного страхування. В адміністративно-командній економіці найпоширенішою була комбінація оплати послуг із бюджету з різними формами "подяки" із кишені клієнта[15, c. 82-85].
У міру того, як охорона здоров'я в країнах Східної Європи рухалася від механізму фінансування класичної соціалістичної системи до механізму, який нині існує в країнах із розвиненою змішаною економікою, радикально скорочувалася частка держбюджетного фінансування. Проте останнє не втратило свого значення. Держава залишається основним джерелом фінансування значних капітальних проектів у медицині. За рахунок держбюджету фінансується імунізація населення, проведення флюорографічних обстежень грудної клітки."Як і раніше, держава підтримує протиракові центри; інститути, що відають трансплантацією; медичні дослідження; медичну освіту. Державне фінансування цих галузей діяльності пояснюється значними позитивними зовнішніми ефектами. Лікування багатьох захворювань (СНЩ, туберкульоз, гепатит) дає можливість уникати негативних екстерналій у вигляді зараження довколишніх. Саме тому їхнє лікування має проводитися за рахунок державних коштів.
В Україні рішення про розподіл коштів на потреби охорони здоров'я, рішення про реформування цієї сфери приймають медики і функціонери від медицини. Але позиції останніх не завжди збігаються з інтересами пацієнтів. До розвитку медицини, крім професіоналів із цієї сфери, мають бути причетними і різноманітні інститути громадянського суспільства, скажімо, політичні партії, які в окремих випадках могли б бути противагою корпоративним інтересам медиків[24, c. 7-8].
Завдання, яке ми сьогодні маємо розв'язати, максимально конкретне: при жорстких ресурсних обмеженнях необхідно створити систему, що забезпечить доступну та якісну медичну допомогу для всіх громадян країни. Медичні послуги повинні стати доступними. Завдання ресурсного забезпечення сфери медичної допомоги має бути тісно пов'язане із завданням забезпечення доступу до медичних послуг для кожного. Ніхто не повинен залишатися без медичної допомоги, але доступ до неї має бути різним для різних категорій населення.
Пенсіонери, діти і матері, інваліди, інші групи населення, перед якими суспільство має зобов'язання (ветерани війни, ліквідатори катастроф), повинні мати гарантовану державою безоплатну медичну допомогу (державна гарантія) у повному необхідному за станом здоров'я обсязі.
Невідкладна і швидка допомога, реанімація, допомога при пологах також повинні бути безкоштовними для всіх категорій населення.
Люди, зайняті в державному секторі економіки, повинні мати свою систему державних гарантій медичного обслуговування, яка може бути створена, наприклад, шляхом змін в оподаткуванні державних підприємств.
Підприємства, включені в ринковий сектор економіки України, можуть і повинні брати участь в оплаті медичного обслуговування своїх працівників: такий соціальний механізм треба налагодити за допомогою законодавства і правової практики в державі.
Доросла працююча людина повинна мати можливість брати участь в нагромаджувальному або страховому фонді медицини, що дасть змогу їй протягом усього життя мати доступ до медичних послуг у значно ширшому обсязі, ніж той, на який вона може розраховувати сьогодні[14,c. 131-132].
Медична допомога повинна бути функціональною, тобто відповідати об'єктивній потребі й запиту пацієнта. Необхідно розширювати спектр медичних послуг, зміщувати акценти в організації медичної допомоги, концентруючись на діагностиці та ранньому виявленні найпоширеніших захворювань на тій стадії, коли їх ще легко вилікувати і процес лікування не потребує великих моральних і матеріальних втрат.
Доступна і функціональна медична допомога повинна бути сучасною і якісною. Пенсіонер, лікування якого оплачує держава, має отримувати таку ж ефективну допомогу, як і підприємець, що оплачує лікування за страховим полісом.
Медична допомога повинна бути ефективно організована. Слід позбутися дублювання ланок, підвищувати фондовіддачу дорогого обладнання, збільшувати обсяги і підвищувати якість дешевої амбулаторної допомоги і згортати дорожчу стаціонарну допомогу.
Сфера медичної допомоги має бути ресурсно забезпеченою. Фінансування сфери має бути і достатнім, і адресним, стабільним і заздалегідь передбачуваним. Бюджет сфери медичної допомоги у цілому повинен бути прозорим, найважливіше і найголовніше тут, не яка сума грошей виділятиметься на галузь, а кому, скільки, коли і на яке завдання виділені ресурси. Це означає, що загальна сукупність медичної допомоги, котра надається в лікувальних закладах, має бути чітко розділена на систему завдань, ресурсне забезпечення кожного з яких має розглядатися окремо.
Перетворення у сфері медичної допомоги мають поєднувати природні тенденції історичного розвитку і свідому діяльність із проектування перетворень, яке повинно бути спрямоване на зміну нині чинної моделі організації медичної допомоги. Дію нової моделі повинно спричинити виникнення нового типу суспільних відносин у сфері медичної допомоги, нового історичного типу організації медицини. Має відбутися перерозподіл відповідальності й прав між різними суспільними позиціями. Згода щодо нових принципів організації медичної допомоги повинна передбачати взаємну відповідальність суспільства, держави та медиків. Нова модель у сфері медичної допомоги має базуватися на таких принципах:
) сфера державного управління охороною здоров'я, сфера професійної медичної діяльності, сфера громадського піклування про здоров'я стають автономними. Держава звільняє лікарів від службової повинності й відмовляється від зобов'язань утримувати всю наявну мережу установ галузі в цілому безвідносно до результатів її діяльності. Держава визнає право лікарів налагоджувати безпосередні відносини з пацієнтами. Громадяни отримують право робити медикам будь-який запит на послугу, а також право відмови від втручання медиків на свій розсуд (окрім випадків соціально небезпечних захворювань);
) взаємовідносини сфер повинні бути побудовані заново на засадах доцільності. Новий тип взаємної організації автономних сфер повинен визначатися потребою розв'язання завдань побудови доступної, якісної, ефективної, функціональної, ресурсно забезпеченої медичної допомоги.
Аналогічно сфера професійної медичної діяльності й сфера державного управління медициною виявляють поле спільної діяльності, визначене взаємними інтересами і взаємними зобов'язаннями в повсякденному житті: держава забезпечує медиків ресурсами, безкоштовно надає їм всю матеріальну інфраструктуру медицини, створює законодавчу базу її автономної діяльності та взаємодії з іншими сферами суспільства, забезпечує розвиток медичної науки, високих технологій і медичної освіти. Медики ж забезпечують соціальні гарантії за новими положеннями Конституції у частині медичного обслуговування[9, c. 58-60].
Поле спільної діяльності професійної охорони здоров'я і сфери громадського піклування про здоров'я формуватиметься в міру наведення порядку в організації сектору безоплатної медичної допомоги, в міру розвитку ринку медичних послуг, консультативної та експертної служби медицини, поновлення прав народної та інших форм традиційної медицини, розвитку медичної просвіти і включення медичних знань у програму загальної освіти. Фундаментальний принцип взаємодії автономних сфер у моделі, яку необхідно створити, - контракт.
Суб'єкти моделі формулюватимуть свій інтерес у вигляді контрактного замовлення і вступатимуть між собою у контрактні відносини типу замовник - виконавець. Відзначимо, що замовлення ці будуть різними, оскільки різняться інтереси суб'єктів відносин.
Так, наприклад, держава формулюватиме замовлення на підтримку всього народу України, підприємства - на зниження захворюваності своїх працівників, а у сфері громадської самодіяльності варто сподіватися на зміни споживацького ставлення до медичного обслуговування, що пов'язано з формуванням нової якості життя.
Контрактні, договірні відносини повинні передбачати наявність спільного інтересу сторін щодо результату справи, відповідальність за здійснення якої розподіляється між сторонами договору. Розподіл прав і повноважень є предметом договору. Договірні сторони - замовник і виконавець - узгоджують результат у його якісних і кількісних показниках, а також розмір коштів, які мають бути затрачені на його досягнення. Після того, як укладено договір, виконавець несе повну відповідальність за досягнення узгодженого результату в межах узгоджених затрат і володіє всіма повноваженнями в частині способу витрачання коштів і способу досягнення результату. Замовник відповідає за своєчасне надання коштів виконавцю, має право контролювати досягнення результату й у разі розбіжності фактичного результату із зазначеним у договорі може пред'явити виконавцю претензії щодо використання наданих коштів[26, c. 20-23].
Реформування вітчизняної сфери охорони здоров’я з метою
поліпшення здоров’я населення, забезпечення рівного й справедливого доступу
всіх членів суспільства до медичних послуг належної якості є одним із головних
завдань Програми економічних реформ на 2010-2014 роки «Заможне суспільство, конкурентоспроможна
економіка, ефективна держава». Основними напрямами реформування визначені
реформи фінансування та управління системи охорони здоров’я. Згідно з Програмою
економічних реформ на 2010-2014 роки, реформувати медичну галузь передбачається
в три етапи. Ступінь виконання заходів I етапу реформування СОЗ в Україні, який
тривав до кінця 2010, наведено в таблиці 1.
Таблиця 3.1. Виконання заходів I етапу реформування СОЗ в Україні
|
Заходи |
Мета |
Ризики |
Внесення змін до Бюджетного кодексу Об’єднання коштів на надання
первинної медико-санітарної допомоги на рівні району або міста, на надання
вторинної (спеціалізованої) і швидкої медичної допомоги на обласному рівні,
третинної (високоспіеціалізованої) − на обласному й державному рівнях[1]
<#"814612.files/image005.gif">
1. - доведення обсягів асигнувань Мінфіном;
. - доведення Держказначейством затверджених обсягів фінансувань на території організаціям МОЗ;
. - реєстри розподілу коштів по мережі від МОЗ;
. - реєстри розподілу коштів на територіальні казначейства по мережі МОЗ;
. - бюджетні кошти на території по мережі організаціям МОЗ через НБУ;
. - бюджетні кошти на території від НБУ через уповноважені установи банків;
. - виписки для НБУ про проходження коштів по мережі установ МОЗ;
. - виписка банківська про зарахування коштів на реєстраційні рахунки по мережі установ МОЗ;
. - виписки для ДКУ про перерахування коштів з НБУ по мережі установ МОЗ;
. - платіжні доручення на оплату рахунків організаціям;
. - перерахування коштів на оплату організаціям;
. - виписки з банків про проведення оплати;
. - казначейські виписки з реєстраційних рахунків про проведені проплати;
. - звіти організацій про використання бюджетних коштів за квартал (рік);
. - відсутні казначейські виписки про перерахування коштів на території для МОЗ;
а - затверджені кошториси установами МОЗ.
Додаток Б
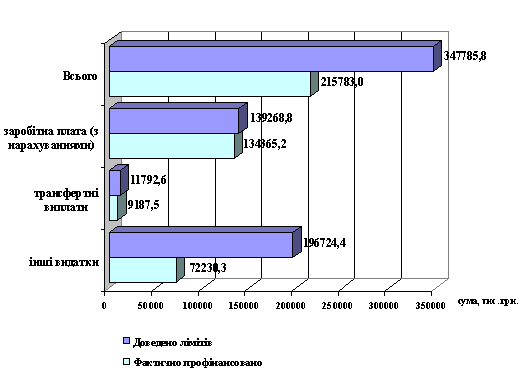
Розподіл ліміту видатків Міністерству охорони здоров'я України на 2013 рік
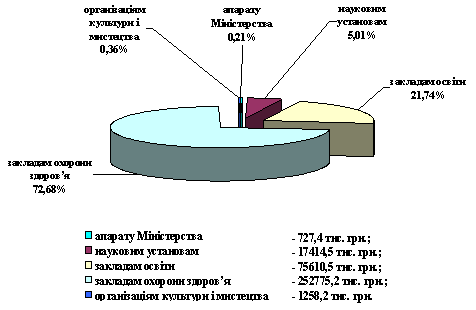
Додаток В
Фінансування Міністерства охорони здоров'я України за рахунок коштів Державного бюджету України відповідно до встановлених лімітів на 2013 рік