Материал: АКУШ. ПАТОЛОГИя-декабрь 2018 (полный)
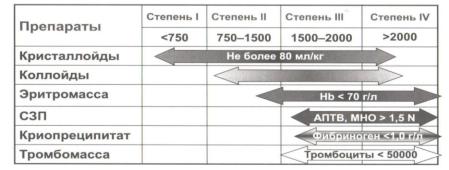
Стартовым раствором при начале инфузионной терапии являются кристаллоиды, а при неэффективности – синтетические коллоиды.
Лечение необходимо начинать с введения физиологического раствора, затем для восстановления системной гемодинамики водят используют синтетические плазмозаменители (гидроксиэтилкрахмал - преимущественно Волювен 6% из расчета 20 мл/кг веса или модифицированный желатиноль, или альбумин.
Для профилактики развития ДВС-синдрома используют ингибиторы протеаз с целью подавления избыточного фибринолиза.
Для профилактики массивной кровопотери заместительная терапия путем введения свежезамороженной плазмы, эритромассы начинается как можно раньше на фоне введения транексамовой кислоты.
Регуляция параметров гемодинамики при необходимости осуществляется ранним применением вазопрессоров (норадреналин, адреналин, допамин), при нестабильном состоянии гемодинамики препаратом выбора является норадреналин.
При массивной, критической кровопотере более 1500-2000 мл соблюдается протокол массивной трансфузии: нужно как можно раньше (впервые 2 ч) начать введение компонентов крови (СЗП, эритроцитарная масса и тромбоциты в соотношении 1:1:1) даже без лабораторного подтверждения, поскольку инфузия только плазмозаменителей при большой кровопатере способствует увеличению объема ее частоты ПОН и летальности.
При остановленном кровотечении гематрансфузия проводится при уровне гемоглобина менее 70 г/л, но показания определяются индивидуально в зависимости от состояния. Нет показаний для гемотрансфузии при гемоглобине более 100 г/л. Оптимальный вариант – интраоперационная аппаратная реинфузия крови, особенно при высоких факторах риска и плановом родоразрешении.
Для гемостаза важной является полноценная анестезия – общая анестезия и ИВЛ, после окончания операции – продленная до полного восстановления гемодинамики.
Синдром диссеминированного внутрисосудистого свертывания крови
ДВСсложный патологический синдром, в основе которого лежит массивное свертывание крови с образованием множества микросгустков и агрегация клеток крови, эритроцитов и тромбоцитов, в результате чего блокируется кровообращение в мелких сосудах рыхлыми массами фибрина и агрегатами клеток, возникает нарушение кровообращения в жизненноважных органах (легкие, почки, печень, надпочечники и др.) с последующим возникновением в них глубоких дистрофических изменений.
Этиология Акушерские причины ДВС синдрома:
Преэклампсия, преждевременная отслойка нормально расположенной плаценты, геморрагический шок, эмболия околоплодными водами, сепсис, резус-конфликт, неразвивающаяся беременность и др.
Выше перечисленные состояния приводят к гипоксии тканей и метаболическому ацидозу, что в свою очередь вызывает активацию кровяного и тканевого тромбопластина.
Механизм развития ДВС-синдрома
I фаза. Образование активного тромбопластина - самая продолжительная фаза
51
гемостаза. В ней принимают участие факторы плазменные. (XII, XI, IX, VIII, X, IV, V) и факторы тромбоцитарные (3, 1).
II фаза. Переход протромбина в тромбин. Происходит при действии активного тромбопластина и участии ионов кальция (фактор IV).
III фаза. Образование фибрин-полимера. Тромбин (при участии ионов кальция (фактор IV) и фактора тромбоцитов (4) переводит фибриноген в фибрин-мономер, который при действии VIII фактора плазмы и тромбоцитарного фактора 2 превращается в нерастворимые нити фибрина-полимера.
Изменение прокоагулянтов в звене гемостаза, активация тромбоцитарного звена приводят к агрегации тромбоцитов с выделением биологически активных веществ: кининов, простагландинов, катехоламинов и др. Они влияют на сосудистую систему.
При замедленном течении крови через разветвления мелких сосудов происходит ее расслоение на плазму и эритроциты, заполняющие разные капилляры. Теряя плазму, эритроциты теряют способность к передвижению и скапливаются в виде медленно циркулирующих, а затем нециркулирующих образований. Происходит стаз, агрегация, а затем и лизис, высвобождается связанный со стромой эритроцитов кровяной тромбопластин. Поступление в кровоток тромбопластина вызывает процесс внутрисосудистого свертывания крови. Выпадающие при этом нити фибрина опутывают глыбки эритроцитов, образуя "сладжи" - комочки, оседающие в капиллярах и еще больше нарушающие однородность структуры крови. Важную роль в развитии "сладж"-феномена играют два взаимосвязанных явления - снижение кровотока и увеличение вязкости крови. Происходит нарушение кровоснабжения тканей и органов.
В ответ на активацию системы коагуляции включаются защитные механизмы - фибринолитическая система и клетки ретикулоэндотелиальной системы.
На фоне диссеминированного внутрисосудистого свертывания крови вследствие повышенного потребления прокоагулянтов и усиления фибринолиза развивается повышенная кровоточивость.
Разными авторами предложены различные классификации стадий в течении ДВСсиндрома, хотя в клинической практике синдром ДВС не всегда проявляется в такой четкой форме.
Классификация ДВС синдрома: 1. По клиническому течению:
а) острый - развивается в результате эмболии околоплодными водами, преждевременной отслойки нормально расположенной плаценты, септического шока и шока другой этиологии, посттрансфузионных осложнений.
б) подострый - наблюдается при сепсисе, преэклампсии, длительной задержке мертвого плода в матке, декомпенсированных пороках сердца у беременных.
в) хронический - развивается при преэклампсии, плацентарной недостаточности, эндометрите и мастите, экстрагенитальной патологии у беременных, при первичном антифосфолипидном синдроме, связанном с циркуляцией в крови волчаночного антикоагулянта.
По предложению М.С. Мачабели акушеры-гинекологи дополнительно выделяли 4 стадию ДВС синдрома – восстановительную. В этой стадии происходит постепенная нормализация состояния свертывающей системы крови. Нередко в этой стадии выявляются осложнения перенесенного ДВС-синдрома - острая печеночная недостаточность, острая почечная недостаточность, острая дыхательная недостаточность, нарушение мозгового кровообращения.
Клиническая картина.
ДВС-синдром может проявляться всеобщей кровоточивостью или кровоточивостью
впределах раны.
1.Клинические проявления в первой фазе - гиперкоагуляции, как правило,
52

отсутствуют. Может наблюдаться гиперемия кожных покровов с цианозом, мраморность рисунка, озноб, беспокойство больной. Её можно заподозрить при появлении начальных признаков геморрагического шока.
2. В фазе гипокоагуляиии без генерализованной активации фибринолиза наблюдается усиление кровотечения из половых путей, с раневых поверхностей, петехиальные высыпания на коже, носовые кровотечения. Изливающаяся кровь содержит рыхлые сгустки, которые быстро лизируются.
3. В следующих фазах проявляется картина полного несворачивания крови, выделение жидкой несвертывающейся крови; гематомы в местах инъекций; генерализованная кровоточивость мест инъекций; возможны желудочные, носовые, почечные кровотечения; гематурия; геморрагические выпоты в серозных полостях; кровотечение из ран мягких тканей родовых путей, не останавливающееся при наложении швов. При операциях наблюдается кровотечение из мест разрезов, диффузное пропитывание кровью стенки матки, труб, яичников, тазовой клетчатки. Этим симптомам могут сопутствовать тяжелая дыхательная, почечная, печеночная недостаточности, нарушения мозгового кровообращения.
Органы-мишени при ДВС-синдроме:
1. Легкое - шоковое легкое - возникает интерстициальный отек или инфаркт легкого, снижение парциального давления О2 и рСО2, появляются признаки легочной недостаточности с возникновением одышки, цианоза.
2. Почки - ОПН - наблюдается снижение диуреза, вплоть до анурии; в моче появляется белок, цилиндры, эритроциты; увеличение креатинина, мочевины и остаточного азота (несколько позже).
3. Печень - паренхиматозная желтуха, которая резко ухудшает течение ДВС-
синдрома.
4. ЖКТ - возникает очаговая дистрофия слизистой оболочки, микротромбоз и стаз сосудов, появляются язвы и эрозии ЖКТ, и, как следствие, кровотечение, парез кишечника, интоксикация продуктами аутолиза.
5. ЦНС - церебральные нарушения в коре головного мозга (головная боль, головокружения, судороги, инсульт, признаки менингизма).
6.Надпочечники - ОНПН - коллапс, понос, обезвоживание, изнурение.
7.Гипофиз - возникает недостаточность функции гипофиза.
Продолжительность клинических проявлений ДВС-синдрома может достигать 7-9 ч и более. Чем раньше начато лечение, тем легче предотвратить тяжелую форму ДВС-синдрома.
Диагноз хронического синдрома ДВС ставят на основании лабораторных исследований системы гемостаза.
В патогенезе преэклампсии беременных определенную роль играет хронический синдром ДВС. Для него характерно: генерализованный спазм артериол, длительная умеренно выраженная гиперкоагуляция. В системе микроциркуляции образуются тромбоцитарные микросвертки ("сладжи"), что при тяжелых гестозах приводит к некрозам и кровоизлияниям в паренхиматозных органах, головном мозге и в плаценте, что приводит к формированию недостаточности плаценты. А при развитии локальной острой формы ДВС - к преждевременной отслойке нормально расположенной плаценты.
Диагностика:
Клинические признаки
Лабораторная диагностика
Таблица 1
|
|
|
|
|
|
|
|
|
|
Тесты |
|
Стадии острого ДВС - синдрома |
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
I |
|
I |
|
II |
|
|
V |
|
|
|
|
|
|
|
|
||
|
|
Скрининговые тесты |
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
53

|
|
|
|
|
|
|
|
|
Время свертывания крови по ЛИ-Уайт, мин. |
|
< 5 |
|
-12 |
|
2 - 60 |
|
60 |
|
|
|
|
|
|
|
|
|
Число тромбоцитов, х107л |
|
175-425 |
|
120 |
|
100 |
|
60 |
|
|
|
|
|
|
|
||
АЧТВ |
|
Ni |
|
* |
|
Н |
|
*4 |
|
|
|
|
|
|
|
||
Протромбиновый индекс, % |
|
N |
|
60 |
|
50 |
|
До 0 |
|
|
|
|
|
|
|
||
Концентрация фибриногена, г/л |
|
N |
|
1,5 |
|
1,0 |
|
оО |
|
|
|
|
|
|
|
|
|
Тест-тромбин, сек |
|
N |
|
-60 |
|
1-60 |
|
60 |
|
|
|
|
|
|
|
|
|
Тромбиновое время, сек |
|
<24 |
|
60 |
|
100 |
|
180 |
|
|
|
|
|
|
|
|
|
Тест спонтанного лизиса сгустка |
|
|
|
|
|
быстрый |
|
|
по Мачабели |
|
N |
|
N |
|
|
нет сгустка |
|
|
|
|
|
|
|
лизис |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
Подтверждающие тесты |
|
|
|
|
|
|
||
|
|
|
|
|
||||
Растворимые комплексы мономера фибрина |
|
+++ |
|
+ |
|
+ |
|
- |
|
|
|
|
|
|
|
|
|
D-димер |
|
Nt |
|
t |
|
t |
|
Tt |
|
|
|
|
|
|
|
|
|
Продукты деградации фибриногена |
|
- |
|
+ |
|
+ |
|
++ |
|
|
|
|
|
|
|
|
|
Лечение
ОБЩИЕ ПРИНЦИПЫ ТЕРАПИИ ДВС - СИНДРОМА
1) Устранение первичной клинической патологии, вызвавшей развитие тромбогеморрагического синдрома (мощная антибактериальная терапия при сепсисе и инфекционных заболеваниях; ушивание кровоточащего сосуда при восстановлении целостности тканей при массивном кровотечении; своевременное прекращение приема или введение средств, способствующих развитию тромбогеморрагического синдрома).
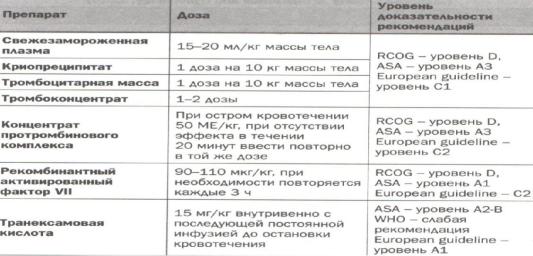
2) Заместительная терапия компонентами крови (свежезамороженная плазма, нативная плазма, эритроцитная масса).
3) С целью коррекции патологического фибринолиза: протамин-сульфат (1% - 1 мл на 100 ед. гепарина, контрикал 60000 ед./сут., спленин, гордокс 500000 ед./сут.), транексамовая кислота.
4) Восстановление микроциркуляции – препараты антиагрегатного и реологического действия (трентал, курантил, гепарин и его аналоги фраксепарин и клексан, рекомбинантный активированный фактор VII (Novo-Seven)).
5) Коррекция сопутствующего метаболического ацидоза (4% раствор гидрокарбоната натрия в дозе 2 мл на 1 кг массы тела).
6) Введение глюкокортикоидных гормонов (0,7 – 1,5 г гидрокортизона или эквивалентных доз преднизолона и дексаметазона);
Профилактика шоковой почки (поддержание адекватного диуреза на уровне 50-60 мл в час при помощи малых доз диуретиков). В случае отсутствия эффекта от лечения дальнейшее форсирование диуреза не проводится, решается вопрос о переводе больной в нефрологическое реанимационное отделение, оснащенное аппаратом "искусственная почка".
7) Профилактика шокового легкого (перевод больных на ИВЛ в режиме умеренной гипервентиляции с положительным давлением в конце выдоха);
8)Обезболивание, лечебный наркоз, защита мозга;
9)Поддержание сердечной деятельности.
Основные препараты для лечения ДВС синдрома.
54
Наряду с хирургическим гемостазом обязательно использование местных кровоостанавливающих средств.
Оптимальное демократическое средство должно характеризоваться легкостью применения, высокой эффективностью достижения гемостаза, не вызывать иммунных реакций и быть полностью рассасывающимся.
Тахокомб — гемостическое средство для местного применения на основе коллагена с факторами крови человека: фибриногеном и тромбином. Имеет губчатую основу, выполненную из коллагена лошади и покрытой с активной стороны (желтого цвета) фибриногеном человека (5,5 мг/кв.см и тромбином человека (2,0 МЕ/кв.см ).
Впостгеморрагическом периоде обязательно проведение следующих мероприятий:
Клинический контроль кровотечения (артериальная гипотония, бледность, олигурия, нарушения микроциркуляции, дренажи и места вколов).
Лабораторный контроль (гемоглобин, тромбоциты, фибриноген, МНО, АЧТВ, тромбоэластография, транспорт кислорода).
При остановленном кровотечении компоненты крови применяются только по абсолютным показаниям при лабораторном и клиническом подтверждении коагулопатии (чаще есть потребность в эритроцитах).
С учетом нарушений гемодинамики и трансфузии компонентов крови после массивной кровопотери абсолютно показана фармакологическая тромбопрофилактика (низкомолекулярные гепарины в первые 12 ч при уверенности в хирургическом и консервативном гемостазе) и нефармакологическая тромбопрофилактика (эластическая компрессия нижних конечностей, перемежающаяся компрессия нижних конечностей).
При отсутствии эффекта от проводимой коррекции свертывающей системы крови и продолжающемся кровотечении показано хирургическое удаление матки (ампутация или экстирпация матки). Коррекция гемостаза по указанной схеме должна продолжаться во время и после операции.
Профилактика ДВС-синдрома
1.Наименьшая травматизация тканей во время оперативных вмешательств, особенно при повторных, ткани лучше разъединять "острым" путем;
2.Правильное проведение массажа матки, в том числе и массажа матки "на кулаке", так как грубый массаж может привести к выходу тромбопластина в кровь и способствовать развитию ДВС-синдрома;
3.Правильное и своевременное проведение других оперативных акушерских вмешательств и лечение акушерской патологии, которая может привести к ДВС-синдрому.
4.Своевременная и правильная коррекция гиповолемии (снижения ОЦК).
5. Правильное и своевременное переливание консервированной крови и её
55