Материал: АКУШ. ПАТОЛОГИя-декабрь 2018 (полный)
билирубин, АСТ, АЛТ.
5.Электролиты плазмы: натрий, калий, хлор, кальций
6.Анализ мочи.
7.При известной врожденной патологии системы гемостаза – определить уровень дефицита соответствующего фактора свертывания (например, фактора Виллебранда).
Гипотония и атония матки
Гипотония матки - это такое состояние, при котором резко снижен тонус и сократительная способность матки. Под воздействием мероприятий и средств, возбуждающих сократительную деятельность матки, мышца матки сокращается, хотя нередко сила сократительной реакции не соответствует силе воздействия.
Атония матки - это такое состояние, при котором утеротонические средства не оказывают на матку никакого действия. Нервно-мышечный аппарат матки находится в состоянии паралича. Атония матки наблюдается редко, но вызывает массивное кровотечение.
Причинами гипоатонических кровотечений служат:
инфантилизм;
чрезмерно молодой или зрелый возраст первородящих;
перерастяжение матки (многоплодие, многоводие, крупный плод);
чрезмерно быстрые или, наоборот, затянувшиеся роды;
эндокринно-вегетативные расстройства;
инфекция в родах;
предшествовавшие воспалительные заболевания матки;
большое число предшествовавших родов и абортов;
предлежание плаценты;
опухоли матки;
болевой синдром, психическое перенапряжение.
Выделяют 2 клинических варианта раннего послеродового кровотечения: -кровотечение с самого начала носит обильный характер. Матка остается дряблой,
атоничной, недостаточно отвечающей на введение сокращающих средств, наружный массаж, ручное обследование полости матки. Быстро прогрессирует гиповолемия, развивается геморрагический шок, синдром ДВС;
-начальная кровопотеря небольшая, матка периодически расслабляется, кровопотеря постепенно увеличивается. Кровь теряется порциями по 50-300 мл. Временно сохраняется адаптация родильницы к развивающейся гиповолемии (АД в пределах нормы, бледность кожных покровов, нарастающая тахикардия.) При недостаточном лечении гипотонии матки тяжесть нарушений постепенно прогрессирует, быстро ухудшается состояние родильницы, нарастают симптомы шока, ДВС-синдрома.
Алгоритм действий при послеродовом кровотечении
Первый этап: Цель: - установить причину кровотечения;
-предпринять необходимые меры по остановке кровотечения;
-назначить необходимые обследования, вызвать лаборанта.
Диагностика, остановка кровотечения и инфузионная терапия выполняются одновременно с организацией контроля за состоянием пациентки с участием анестезиологареаниматолога и трансфузиолога. Все манипуляции по остановке кровотечения выполняются при развернутой операционной.
Манипуляции: - катетеризация 2 периферических вен, катетеризация мочевого пузыря, кислородная маска и мониторирование жизненно важных функций (АД, пульс,
46
дыхание, сатурации кислорода, диурез), внутривенное введение кристаллоидных растворов. Меры остановки кровотечения:
1.ручное обследование послеродовой матки удаление плацентарной ткани и сгустков (однократно);
2.наружновнутренний массаж;
3.ушивание разрывов мягких родовых путей; назначение лекарственных средств для лечения атонии и гипотонии матки.
4.Введение утеротонических средств, применяемые для лечения послеродового кровотечения (уровень доказательности А).
Схема введения утеротоников при гипо-атоническом кровотечении:
Одномоментно Окситоцин 5-10 ед. в/в.
Первые 30 минут Окситоцин + Энзапрост 10ед + 2,5 мг в/в капельно
Или Окситоцин + Метилэргометрин + Энзапрост 20 ед. + 0,2 мг +2,5 мг в/в
капельно
Поддерживающая доза Окситоцин + Метилэргометрин 10 ед + 5мг Или Окситоцин
+Метилэргометрин 20 ед. + 0,2 мг (каждые 4 часа, максимум 6 доз) в\в капельно
Одномоментно Энзапрост в шейку матки 5 мг
Одномоментно Мизопростол per rectum 600-1000 мг.
Второй этап: при продолжающемся кровотечении используются следующие манипуляции и операции.
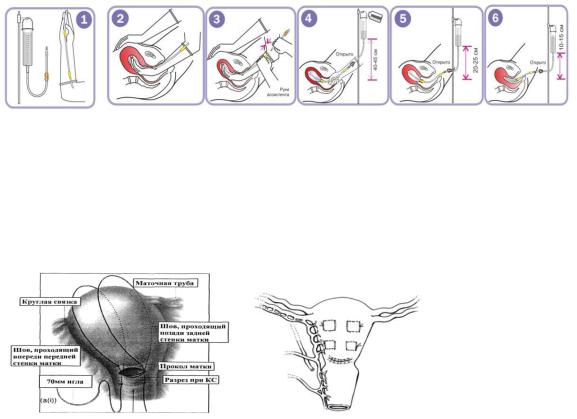
Манипуляции: - управляемая баллонная тампонада матки (уровень доказательности С;
Управляемая баллонная тампонада матки
Введенный в полость матки баллон заполняется физиологическим раствором и сохраняется в матке до полной остановки кровотечения, повышения тонуса матки, но не более 12 часов. Затем баллон постепенно опорожняется и извлекается из полости матки. Контролируется объем введенной в баллон жидкости
Третий этап: в случае если предшествующие меры оказались не эффективными, кровотечение продолжается, дальнейший гемостаз осуществляется хирургическим путем.
Первым этапом хирургического лечения является наложение компрессионных швов. Компрессионные швы по B-Lynch или в другой модификации (Рембеза, вертикальные
комперссионные швы, квадратные компрессионные швы) накладываются на матку после лапаротомии.
Хирургическое лечение включает:
При отсутствии гемостатического эффекта приступают к радикальному
47
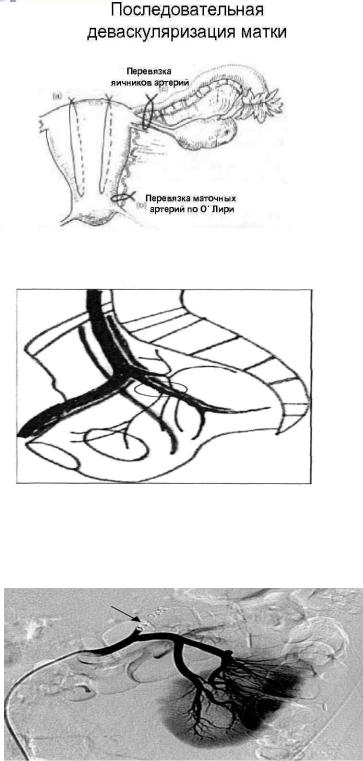
хирургическому лечению - перевязка маточных и яичниковых сосудов и гистерэктомия. Перевязка внутренних подвздошных артерий осуществляется с участием сосудистого
хирурга.
Лигирование маточных сосудов является эффективным способом лечения послеродового кровотечения. Возможны отдельная или совместная перевязка маточной артерии и вены. При неэффективности проводятся одноили двусторонняя перевязка яичниковых сосудов).
Лигирование внутренних подвздошных артерий
Альтернативой перевязки маточных и внутренних подвздошных артерий является ангиографическая эмболизация сосудов, которая проводится ангиохирургами при состоянии женщины, позволяющим выполнение гемостатической процедуры в течении одного 1-2 часов. Основанием для проведения эмболизации является соответствующее оснащение клиники.
При продолжающемся кровотечении и угрожающем состоянии женщины проводится удаление источника кровотечения -гистерэктомия (экстирпация матки без придатков).
48
Преимуществами гистерэктомии при массивном кровотечении являются быстрое устранение источника кровотечения и то, что этой техникой владеет большинство акушеров-гинекологов. К недостаткам операции относятся потеря матки в случае, если женщина хочет продолжить репродуктивную функцию, большая кровопотеря и длительное время операции.
Четвертый этап: Проведение реабилитационных мероприятий (коррекция анемии, восстановления функций жизненно важных органов, профилактики последствий массивной кровопатери и т.д.)
Геморрагический шок
Геморрагический шок — состояние, связанное с острым и массивным кровотечением во время беременности, родов и послеродовом периоде, выражающееся в резком снижении объема циркулирующей крови (ОЦК), сердечного выброса и тканевой перфузии вследствие декомпенсации защитных механизмов и реакцией.
К развитию шока обычно приводят геморрагии, превышающие 1500 мл, т.е. потеря более 20% ОЦК или 300 мл на 1 кг массы тела.
Стадии геморрогического шока:
1)компенсированный шок;
2)декомпенсированный обратимый шок;
3)необратимый шок.
I стадия период относительной компенсации гемодинамики при дефиците объема циркулирующей крови (ОЦК) до 15%. Клинически это проявляется бледностью и цианозом кожных покровов, эйфорией, снижением болевой чувствительности, тахикардией до 100110 уд./мин., умеренной олигурией, венозной гипотонией. Артериальная гипотония отсутствует или слабо выражена.
II стадия - декомпенсированный обратимый шок-фаза кризиса микроциркуляции при дефиците ОЦК 20-30%. Снижается систолическое АД ниже 80-90 мм рт. ст., уменьшается пульсовое давление, тахикардия до 110-140 уд. в мин., нарушается кровоснабжение мозга, сердца, печени, почек, легких, развивается тканевая гипоксия, метаболический ацидоз, гипокалиемия, гиповолемия, анемия, У больной появляется одышка, акроцианоз, холодный пот, беспокойство, олигоурия ниже 30 мл/час, глухость сердечных тонов, снижение ЦВД.
III стадия - необратимый геморрагический шок, кризис гемостаза при дефиците ОЦК 40-60%, систолическое АД падает ниже критических норм до 70 мм рт.ст. Пульс 130140 уд./мин. и выше, снижается ЦВД до 0-50 мм. вод. ст., отмечается бледность, мраморность кожных покровов, холодный пот, похолодание конечностей, анурия, ступор, потеря сознания. Синдром множественной полиорганной недостаточности: «шоковая почка» с развитием ОПН, «шоковое легкое», «шоковая матка» (нарушается ее сократительная способность, может развиться трансмуральная тромбогеморрагия – матка «Кувелера»), «шоковая печень».
IV стадия – предагония при декомпенсированной кровопотере. Терминальное состояние.
Диагностика
ГШ обычно не представляет большого труда, особенно при наличии явного массивного кровотечения и основывается на:
1)характеристике цвета и температуры кожных покровов;
2)оценке пульса;
3)измерении АД;
4)оценке "шокового индекса" (отношение частоты пульса к величине систолического АД, N=0,5);
5)определении почасового диуреза (снижение диуреза до 30 мл в час указывает на недостаточность периферического кровообращения; ниже 15 мл/час - о приближении
49
необратимого декомпенсированного шока;
6)измерении ЦВД. Уровень ЦВД 50 мм вод. ст. свидетельствует о выраженной гиповолемии, требующей немедленного восполнения ОЦК. Если на фоне инфузионной терапии АД остается низким, а ЦВД повышается до 150 мм вод. ст., это указывает на декомпенсацию сердечной деятельности;
7)определении показателей гематокрита. Снижение Ht ниже 25% характеризует тяжелую степень кровопотери.
Лечение геморрагического шока.
ПРИНЦИПЫ ТЕРАПИИ
Основным принципом успешного лечения геморрагического шока является своевременное устранение источника кровотечения.
Способы гемостаза зависят от причины акушерского кровотечения и нередко представляют собой радикальные методы – удаление матки.
В настоящее время предложены более консервативные методы гемостаза, основной целью которых является органосохраняющая тактика.
Ктаким методам относятся:
1)управляемая баллонная тампонада на ранних этапах послеродового кровотечения
2)сохранение матки Кювелера после ПОНРП при адекватной
3)гемостатической инфузионной терапии, в том числе реинфузия крови
4)наложение гемостатических компрессионных швов на матку
5)восстановление целостности матки после разрыва
6)перевязка маточных и яичниковых артерий как первый этап гемостаза после лапаротомии
7)перевязка подвздошных артерий
Интервал «принятие решения - родоразрешение» при продолжающемся антенатальном или интранатальном кровотечении не должен превышать 30 мин., что требует оповещения и участия помимо врача акушера-гинеколога еще анестезиолога-реаниматолога, а в акушерских стационарах III уровня – трансфузиолога и сосудистого хирурга.
Оставаться в пределах «ЗОЛОТОГО ЧАСА». Время – вот приоритетная цель в борьбе с кровотечением, а не объем кровопотери.
В любой ситуации время между постановкой диагноза кровотечения и началом хирургической остановки кровотечения должно быть минимизировано и этот принцип очень важно тщательно соблюдать как на догоспитальном, так и госпитальном этапах оказания помощи. Оперативное лечение геморрагического шока должно быть начато в любых условиях и никакие обстоятельства не могут мешать хирургической остановке кровотечения при отсутствии эффекта от консервативного гемостаза.
Инфузионно-трансфузионная терапия геморрагического шока Цель инфузионно-трансфузионной терапии:
Восполнение ОЦК, ликвидация гиповолемии, устранение нарушений микроциркуляции, нормализация электролитного состава крови и КОС, ликвидация гипопротеинемии, нормализация системы гемостаза
Обьем инфузионно-трансфузионной терапии в зависимости от стадии ГШ.
50