Материал: Sindromy_po_pulmonologii_dlya_pechati_Adamchika_2016_goda
Ворохов, Н. Р. Палеев, 1990).
ѐ) сопутствующий фиброз плевры в очаге поражения или экссудативный плеврит.
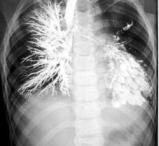
Бронхография — основной, окончательно подтверждающий диагноз метод. Он не только констатирует наличие бронхоэктазов, но и позволяет уточнить их локализацию, форму и размеры. Бронхография проводится после предварительной санации бронхиального дерева с помощью муколитических и отхаркивающих средств (а иногда даже бронхоскопического лаважа бронхов) и купирования воспалительного процесса. На бронхограмме в пораженном отделе отмечается расширение бронхов различной формы, их сближение и отсутствие заполнения контрастным веществом ветвей, располагающихся дистальнее бронхоэктазов. Бронхографически различают бронхоэктазы цилиндрические, мешотчатые, веретенообразные, смешанные, а также единичные, множественные, ограниченные и распространенные. С помощью бронхографии можно в определенной степени сделать заключение о дренажной функции бронхов — по способности их эвакуировать рентгеноконтрастное вещество йодлипол. Время эвакуации при бронхоэктазах резко увеличено, причем степень увеличения зависит от формы, величины, локализации бронхоэктазов и выраженности бронхоспастического синдрома.
Бронхоскопия — выявляет гнойный эндобронхит различной степени выраженности в пораженных сегментах бронхопульмонального дерева.
Серийная ангиопульмонография — выявляет анатомические изменения сосудов легких и нарушения гемодинамики в малом круге кровообращения. Они более выражены при множественных крупных бронхоэктазах.
Бронхиальная артериография — выявляет расширенные анастомозы между бронхиальными и легочными сосудами.
Спирография — обнаруживает нарушение функции внешнего дыхания при значительных клинических проявлениях бронхоэктатической болезни. При обширных двусторонних бронхоэктазах выявляются рестриктивные нарушения (значительное снижение ЖЕЛ), при наличии бронхообструктивного синдрома — обструктивный тип дыхательной недостаточности (снижение показателей OФB1), при сочетании эмфиземы легких и синдрома бронхиальной обструкции — ре- стриктивно-обструктивный тип нарушений функции внешнего дыхания (снижение ФЖЕЛ и ОФВ1).
56
ПНЕВМОНИЯ Пневмония — острое инфекционно-воспалительное заболевание легких с
вовлечением всех структурных элементов легочной ткани с обязательным поражением альвеол и развитием в них воспалительной экссудации.
Под внебольничной пневмонией (ВП) следует понимать острое заболе-
вание, возникшее во внебольничных условиях (то есть вне стационара или диагностированное в первые 48 ч от момента госпитализации), сопровождающееся симптомами инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты, возможно гнойной, боль в грудной клетке, одышка) и рентгенологическими признаками «свежих» очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.
Согласно данным официальной статистики РФ (Центральный научноисследовательский институт организации и информатизации здравоохранения Минздрава РФ), в 2012 г. в РФ было зарегистрировано 657643 случая заболевания ВП, что составило 4,59‰; у лиц в возрасте > 18 лет заболеваемость составила 3,74‰. Однако, что эти цифры не отражают истинной заболеваемости ВП в РФ, которая согласно расчетам достигает 14-15‰, а общее число больных ежегодно превышает 1,5 млн. человек.
Этиология:
Этиология внебольничных пневмоний:
Внебольничной называется пневмония, возникшая во внебольничных, бытовых условиях. Ее чаще всего вызывают следующие возбудители:
а) Streptococcus pneumoniae. б) Haemophilus influenzae. в) Mycoplasma pneumoniae. г) Chlamydia pneumoniae.
д) Legionella pneumophila.
е) Moraxella (Branhamella) catarralis. ѐ) Klebsiella pneumoniae.
ж) Escherichia coli.
з) Staphylococcus aureus.
и) Streptococcus haemoliticus.
Этиология госпитальных пневмоний:
К госпитальным относят пневмонии, развивающиеся через 48 ч после госпитализации при исключении инфекций, которые находились в инкубационном периоде на момент поступления больного в стационар (С. В. Сидоренко, С. В. Яковлев, 1999).
Наиболее частыми возбудителями госпитальных пневмоний являются: а) грамположительная флора: Staphylococcus aureus;
б) грамотрицательная флора: Pseudomonas aeruginosa (синегнойная палоч-
ка), Klebsiella pneumoniae, Escherichia coli (кишечная палочка), Proteus mirabilis, Haemophilus influenzae, Enterobacter, Serratia;
в) анаэробная флора: грамположительная (Peptostreptococcus и др.), гра-
мотрицательная (Fusobacterium, Bacteroides и др.).
Патогенез:
Основными патогенетическими факторами пневмонии являются следующие:
1.Проникновение возбудителей пневмонии в легочную ткань (респираторные отделы легких).
2.Нарушение системы местной бронхопульмональной защиты.
3.Развитие под влиянием инфекции локального воспалительного процесса и его распространение по легочной ткани.
4.Развитие сенсибилизации к инфекционным агентам и иммуно-воспалительных
реакций.
5.Нарушения в системе микроциркуляции легких.
6.Активация перекисного окисления липидов и протеолиза в легочной ткани.
Патоморфология:
Морфологический критерий пневмонии — воспаление респираторного отдела лег-
ких. Поражение бронхов при этом непостоянно, но достаточно характерно. Воспаление носит экссудативныи характер и обычно бывает ограничено анатомическими единицами легких: а) При бронхопневмонии процесс ограничен альвеолами и смежными с ними бронхами.
б) При лобарной пневмонии поражается целая доля легкого.
в) Сливную пневмонию (слияние отдельных мелких воспалительных очагов в более крупные) можно не отличить от долевой пневмонии.
г) Полости в легких развиваются тогда, когда некротизированныи участок легочной ткани сообщается с дыхательными путями, приводя к некротической пневмонии (множественным мелким полостям до 2 см в диаметре в одном и более бронхолегочных сегментах или долях) или к абсцессу легкого (одной или нескольким полостям диаметром >2 см).
Патоморфологическая картина пневмонии в значительной степени зависит от этиологии инфекционного процесса:
а) Для пневмококковой пневмонии (наиболее частой из внебольничных пневмоний) считают характерным редкое развитие некроза и абсцедирования. Если процесс вызван пневмококками I или II типа, типично фибринозное воспаление.
в) Стрептококковые пневмонии характеризуются резко выраженным некрозом легочной ткани при менее выраженном геморрагическом компоненте. Чаще, чем при стафилококковой пневмонии, наблюдают лимфогенную и гематогенную диссеминацию.
г) Стафилококковые пневмонии проявляются некрозом легочной ткани, вокруг которого скапливаются нейтрофилы. По периферии воспалительного очага альвеолы содержат гнойный или фибринозный экссудат, не содержащий бактерий. При тяжелом течении в местах скопления стафилококков происходит разрушение легочной ткани (стафилококковая деструкция легких).
д) Для пневмонии, вызванной синегнойной палочкой, характерен воспалительный очаг серо-красного цвета тестоватой консистенции. Образуются множественные очажки некроза, окруженные зоной полнокровия, стаза, кровоизлияний.
е) При пневмонии, вызванной Klebsiella pneumoniae (фридлендеровской пневмонии), воспалительный процесс может захватывать доли. Экссудат, а также выделяемая мокрота имеют слизистый характер. Характерно образование обширных инфарктообразных некрозов легочной ткани как следствие тромбоза мелких сосудов.
ѐ) Вирусные и микоплазменные пневмонии сопровождаются преимущественно интерстициальными поражениями. При этом отмечают отек, инфильтративно-пролиферативные изменения в межальвеолярных и межлобулярных перегородках, перибронхиальной и периваскулярной клетчатке. Экссудат в альвеолах почти полностью отсутствует, в то же время наблюдают признаки воспаления слизистой оболочки бронхов и бронхиол, парез капилляров, застой крови, кровоизлияния.
Классификация пневмонии (R.G. Wunderink, G.M. Mutlu, 2006;
с изменениями):
Внебольничная |
пнев- |
Нозокомиальная пневмония |
Пневмония, |
связанная с |
||||
мония |
|
|
|
|
|
оказанием |
медицинской |
|
|
|
|
|
|
|
помощи |
|
|
I. Типичная (у пациен- |
I. |
Собственно |
нозокомиальная |
I. Пневмония у обитателей |
||||
тов с отсутствием выра- |
пневмония. |
|
домов престарелых. |
|||||
женных |
нарушений им- |
II. Вентилятороассоциированная |
II. Прочие категории паци- |
|||||
мунитета): |
|
пневмония. |
|
ентов: |
|
|
||
а. бактериальная; |
|
III. |
Нозокомиальная пневмония |
а. антибактериальная тера- |
||||
б. вирусная; |
|
у |
пациентов |
с выраженными |
пия в |
предшествующие 3 |
||
в. грибковая; |
|
нарушениями иммунитета: |
мес.; |
|
|
|||
г. микобактериальная; |
|
а. у реципиентов донор- |
б. госпитализация (по лю- |
|||||
д. паразитарная. |
|
ских органов; |
|
бому поводу) в течение ≥ 2 |
||||
II. У пациентов с вы- |
|
б. у пациентов, получа- |
суток |
в предшествующие |
||||
раженными нарушени- |
ющих цитостатическую тера- |
90 дней; |
|
|||||
ями иммунитета: |
пию. |
|
в. пребывание в других |
|||||
а. синдром приобретен- |
|
|
|
учреждениях |
длительного |
|||
ного |
иммунодефицита |
|
|
|
ухода; |
|
|
|
(СПИД); |
|
|
|
|
г. хронический диализ в |
|||
б. прочие заболевания/ |
|
|
|
течение ≥ 30 суток; |
||||
патологические |
состоя- |
|
|
|
д. обработка раневой по- |
|||
ния. |
|
|
|
|
|
верхности |
в домашних |
|
III. |
Аспирационная |
|
|
|
условиях; |
|
||
пневмония/абсцесс |
|
|
|
е. |
Иммунодефицитные |
|||
легкого. |
|
|
|
|
состояния/заболевания. |
|||
Классификация пневмонии (В. П. Сильвестров, 1987):
I. По этиологии.
II. По клинико-фармакологическим признакам:
1.Паренхиматозная: а) долевая (крупозная)
б) очаговая (бронхопневмония)
2.Интерстициальная.
III. По локализации и протяженности:
1.Односторонняя (лево-, правосторонняя): а) тотальная; б) долевая;
в) сегментарная; г) субдольковая;
д) центральная («прикорневая»).
2.Двусторонняя (с указанием протяженности).
IV. По тяжести:
1.Тяжелая.
2.Средней тяжести.
3.Легкое или абортивное течение.
V. По наличию функциональных нарушений внешнего дыхания и кровообращения:
1.Без функциональных нарушений.
2.С функциональными нарушениями (их характеристика, выраженность).
VI. По наличию осложнений:
1.Неосложненная.
2.Осложненная (указать осложнения).
Классификация пневмонии (консенсус Российского конгресса пульмонологов, 1995):
I. Этиологические группы пневмоний.
II. Варианты пневмоний в зависимости от эпидемиологических условий возникновения:
1.Внегоспитальная (внебольничная, домашняя, амбулаторная) пневмония.
2.Госпитальная (нозокомиальная, внугрибольничная) пневмония.
3.Атипичные пневмонии.
4.Пневмонии у больных с иммунодефицитными состояниями.
5.Пневмонии на фоне нейтропении.
III. Локализация и протяженность пневмонии. IV. Степень тяжести пневмонии.
V. Осложнения (легочные и внелегочные).
VI. Фаза заболевания (разгар, разрешение, реконвалесценция, затяжное течение).
Классификация нозокомиальной пневмонии:
В зависимости от срока развития нозокомиальной пневмонии (НП) принято выделять:
а) раннюю НП, возникающую в течение первых пяти дней с момента госпитализации, для которой характерны возбудители, чувствительные к традиционно используемым антибактериальным препаратам (АБП);
б) позднюю НП, развивающуюся не ранее пятого дня госпитализации, которая характеризуется высоким риском наличия полирезистентных бактерий и менее благоприятным прогнозом.
Клиническая картина:
Легочные проявления пневмонии:
Эта группа симптомов непосредственно отражает наличие воспалительной инфильтрации в легочной паренхиме и является ведущей в диагностике пневмонии. Выраженность легочных проявлений зависит в значительной мере от протяженности пневмонии (долевая или очаговая).
Кашель является характерным признаком пневмонии. Как правило, кашель вначале сухой, у многих больных наблюдается в первые сутки просто частое покашливание. На вторые сутки появляется кашель с трудноотделяемой мокротой слизисто-гнойного характера. У больных долевой пневмонией (например, пневмококковой) часто появляется «ржавая» мокрота, приобретающая такую
60