Материал: Sindromy_po_pulmonologii_dlya_pechati_Adamchika_2016_goda
окраску в связи с появлением в ней большого количества эритроцитов. Наличие «ржавой» мокроты требует проведения дифференциальной диагностики с другими наиболее частыми причинами кровохарканья — туберкулезом, раком легкого, гемосидерозом легких и др. Если больной ранее болел хроническим бронхитом, то кашель с отделением слизисто-гнойной мокроты, естественно, является не впервые возникшим симптомом. При развитии пневмонии у больного с предшествующим хроническим бронхитом отмечается значительное усиление кашля, и увеличивается количество отделяемой слизисто-гнойной мокроты.
Боли в грудной клетке наиболее характерны для долевой пневмонии. Они обусловлены одновременным вовлечением в патологический процесс плевры (плевропневмония) и нижних межреберных нервов. Боль в грудной клетке при долевой пневмонии появляется внезапно, она достаточно интенсивна и усиливается при кашле, дыхании. При выраженной боли наблюдается отставание соответствующей половины грудной клетки, больной «щадит» ее и придерживает рукой. При очаговой пневмонии боль в грудной клетке при дыхании и кашле бывает реже, значительно менее интенсивна и может вовсе отсутствовать.
Одышка. Выраженность одышки зависит от протяженности пневмонии. При долевой пневмонии наблюдается значительное учащение дыхания (до 30-40 дыханий в минуту), лицо бледное, осунувшееся, с раздувающимися при дыхании крыльями носа. При тяжелом течении пневмонии возможна острая дыхательная недостаточность с резко выраженной одышкой, цианозом. Одышка нередко сочетается с ощущением «заложенности в груди».
Физикальные признаки локального легочного воспаления. На стороне поражения соответственно локализации воспалительного очага определяется
притупление (укорочение) перкуторного звука. Следует заметить, что притуп-
ление перкуторного звука всегда четко определяется при долевой и не всегда выражено при очаговой пневмонии.
При небольшом и глубоко расположенном воспалительном очаге перкуторный звук может оказаться неизмененным. При долевой пневмонии над очагом поражения определяется усиление голосового дрожания в связи с уплотнением легочной ткани.
Самым характерным аускультативным признаком пневмонии является крепитация, выслушивающаяся над очагом воспаления. Она напоминает мелкий треск или звук, который выслушивается, если растирать пальцами пучок волос около уха. Крепитация обусловлена разлипанием во время вдоха стенок альвеол, пропитанных воспалительным экссудатом. Крепитация выслушивается только во время вдоха и не слышна во время выдоха. Появление и исчезновение крепитации, как и громкость ее и обширность зоны ее выслушивания обусловлены протяженностью и стадией пневмонического очага. Крепитация прослушивается в начале пневмонии (в первые дни) — crepitatio indux и в начале выздоровления (разрешения пневмонии) — crepitatio redux. В разгар легочного воспаления, когда альвеолы заполнены воспалительным экссудатом, крепитация не прослушивается. В начале пневмонии и фазе разрешения альвеолы экссудатом не заполнены, лишь их стенки пропитаны экссудатом, что и вызывает появление феномена крепитации. Crepitatio indux негромкая, выслушивается на ограниченном участке
61
и как-будто доносится издалека. Crepitatio redux громкая, звучная. Выслушивается на более обширном участке и как бы непосредственно под ухом.
Нередко крепитация выслушивается в течение всего времени существования пневмонии. Это обусловлено тем, что отдельные стадии воспаления начинаются и заканчиваются в различных участках пораженной доли легкого не одновременно — в одних отделах воспалительный процесс начинается, в других — он в разгаре или уже заканчивается.
Следует учесть, что крепитация может выслушиваться также и при других патологических состояниях:
а) при инфаркте легкого, когда стенки альвеол смочены кровью; б) при отеке легких (стенки альвеол пропитаны отечной жидкостью);
в) при ателектазе легкого. Однако следует заметить, что при выраженном ателектазе легкого над пораженным участком легкого отсутствуют все аускультативные феномены.
Иногда крепитация не выслушивается при поверхностном дыхании, так как для полного расправления альвеол при инфильтрации их стенок воспалительным отеком необходим глубокий вдох. Для оптимального выявления крепитации необходимо предложить больному дышать глубоко.
При оценке важнейшего аускультативного признака пневмонии — крепитации следует учесть, что она может выслушиваться у людей с нормальными легкими: у лиц, находящихся длительное время в постели, у пожилых людей сразу после сна или продолжительного лежания, а также у пациентов, почему-либо дышавших продолжительное время поверхностно. При длительном постельном режиме при первых 3-4 глубоких вдохах выслушивается крепитация в области нижних краев легких, которая при дальнейшем дыхании обязательно исчезает. При длительном поверхностном дыхании верхушки легких находятся в условиях гиповентиляции, и при этом возможна незначительная транссудация в альвеолярные стенки, поэтому при глубоком вдохе появляется крепитация (во время расправления альвеол и разлипания их стенок). Отличить такую крепитацию от настоящей, обусловленной пневмонией, можно на основании того, что она выслушивается преимущественно в области нижних краев легких с обеих сторон, реже — в области верхушек, незвучная, исчезает после первых 3-4 глубоких вдохов. Кроме того, она не сопровождается другими физикальными признаками легочного воспаления.
Наряду с крепитацией при пневмонии над очагом воспаления могут прослушиваться мелкопузырчатые хрипы. Они наиболее характерны для очаговой пневмонии. В начальной фазе пневмонии и фазе разрешения мелкопузырчатые хрипы могут прослушиваться одновременно с крепитацией.
Следует учесть, что если пневмония развивается на фоне хронического бронхита, то, естественно, влажные хрипы (мелко-, среднепузырчатые) прослушиваются не в одном каком-либо участке легких, а диффузно, и не могут служить признаком пневмонии. В этом случае, разумеется, решающее значение следует придавать локально прослушивающейся крепитации.
При пневмонии отмечается также изменение везикулярного дыхания. В
начальной стадии и фазе разрешения пневмонии везикулярное дыхание ослабле-
62
но, а при долевой пневмонии в фазе выраженного уплотнения легочной ткани везикулярное дыхание не прослушивается. При долевой пневмонии в фазе значительного уплотнения легочной ткани (на 2-4 день болезни) определяется также усиление бронхофонии.
При достаточно обширном участке воспаления легочной ткани появляется чрезвычайно характерный аускультативный признак — бронхиальное дыхание. Обязательным условием для возникновения патологического бронхиального дыхания является сохраненная бронхиальная проходимость. В фазе разрешения пневмонии патологическое бронхиальное дыхание исчезает.
При вовлечении плевры в патологический процесс (плевропневмония) над участком воспаления легочной ткани прослушивается шум трения плевры. Его следует дифференцировать с крепитацией и хрипами. Различить их можно на основании следующих признаков:
а) шум трения плевры выслушивается как при вдохе, так и при выдохе, крепитация слышна только на вдохе;
б) шум трения плевры воспринимается как прерывистые скребущие звуки, а хрипы — как непрерывные протяжные звуки;
в) шум трения плевры не исчезает и не изменяется при кашле, хрипы могут после кашля исчезать или прослушиваться в значительно меньшем количестве.
Внелегочные проявления пневмонии:
Лихорадка, ознобы. Долевая пневмония начинается остро, внезапно появляется интенсивная боль в грудной клетке, усиливающаяся при дыхании, наблюдаются озноб и повышение температуры тела до 39°С и выше. Температурная кривая носит обычно характер febries continua с небольшими колебаниями утром и вечером. Длительность повышения температуры тела различна в зависимости от обширности и выраженности воспаления, возраста пациента, сопутствующих заболеваний. Современная антибактериальная терапия значительно сократила длительность лихорадочного периода, температура тела может быть повышенной не 7-9 и более дней, как было до применения антибиотиков, а всего лишь 3-4 дня при адекватно назначенной терапии. Наличие сопутствующих заболеваний (хронического пиелонефрита, хронического гнойного бронхита и других осложнений) может увеличить длительность лихорадочного периода.
Очаговая пневмония, как правило, начинается постепенно, чаще после перенесенной вирусной инфекции. Повышение температуры тела не внезапное и, как правило, не выше 38-38.5°С, продолжительность лихорадки 1-3 дня при адекватной антибактериальной терапии и отсутствии осложнений и каких-либо сопутствующих заболеваний бронхопульмональной системы. Озноб при очаговой пневмонии не закономерен.
Синдром интоксикации проявляется общей слабостью, снижением работоспособности, потливостью (преимущественно ночью и даже при незначительной физической нагрузке), снижением (а в первые дни даже полным отсутствием) аппетита, миалгиями, нередко артралгиями (особенно на высоте лихорадки), головной болью, при тяжелом течении заболевания — спутанностью сознания, бредом. Особенно часто это наблюдается при пневмонии у алкоголиков.
Выраженное поражение нервной системы у больных пневмонией является
63
плохим прогностическим признаком. Особенно неблагоприятным считается состояние, когда больной, находящийся в бессознательном состоянии, беспрерывно двигает перед лицом руками, ловит что-то перед собой, «собирает складки на одеяле», «вытаскивает из одеяла нитки». Поражение нервной системы наблюдается при тяжелом течении долевой пневмонии и не характерно для очаговой пневмонии.
Долевая пневмония может сопровождаться также развитием желтухи (pneumonia biliosa старых авторов), что отражает нарушение функциональной способности печени в связи с выраженной интоксикацией. При тяжелом течении долевой пневмонии желтуха может быть обусловлена развитием неспецифического гепатита. Выраженная желтуха требует дифференциальной диагностики с острым вирусным или хроническим гепатитом, синдромом Жильбера (он может впервые проявиться под влиянием пневмонии), циррозом печени. В редких случаях синдром интоксикации может проявиться также кратковременной диареей (в этом случае необходимо в первую очередь исключить инфекционные заболевания тонкого и толстого кишечника), протеинурией и цилиндрурией (особенно на высоте лихорадки).
Проявлениями интоксикации служат также тахикардия, частый, нередко аритмичный пульс. Следует помнить, что эти симптомы могут быть обусловлены развитием миокардита.
На фоне интоксикации и ослабления защитной функции иммунной системы достаточно часто проявляется герпетическая инфекция — herpes labialis, nasalis.
Выраженность синдрома интоксикации зависит от протяженности, обширности пневмонии и наибольшая при долевой пневмонии.
Лабораторный синдром воспаления неспецифичен, выраженность его зависит от обширности поражения легочной ткани. Изменения со стороны периферической крови выражаются в лейкоцитозе, сдвиге лейкоцитарной формулы влево, токсической зернистости нейтрофилов, лимфопении, эозинопении, увеличении СОЭ.
Инструментальная диагностика:
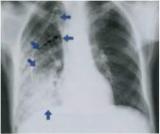
Рентгенологическое исследование легких — имеет решающее значение в диагностике пневмонии. Рентгенеграфия легких в 2 проекциях выявляет следующие характерные признаки:
а) уменьшение объема соответствующего отдела легких, тяжистость и деформацию легочного
рисунка мелко- и среднеячеистого типа; б) очаговые затемнения легких (они могут быть достаточно четкими при
выраженной карнификации альвеол);
в) перибронхиальную инфильтрацию в пораженном участке легочной тка-
ни;
г) проявления регионарного адгезивного плеврита (междолевые, парамедиастинальные спайки, облитерация реберно-диафрагмального синуса).
64
Компьютерная томография органов грудной клетки. Дополнительный ме-
тод лучевого исследования используют в особых случаях, когда:
а) у пациента с очевидной клинической симптоматикой пневмонии изменения в легких на рентгенограмме (флюорограмме) отсутствуют;
б) при рентгенологическом исследовании у больного с предполагаемой пневмонией выявлены нетипичные для данного заболевания изменения (обтурационный ателектаз, инфаркт легкого на почве тромбоэмболии легочной артерии, абсцесс легкого и др.);
в) пневмония рецидивирующая (то есть инфильтративные изменения возникают в той же доле (сегменте), что и в предыдущем эпизоде заболевания) или затяжная (длительность существования инфильтративных изменений в легочной ткани превышает 4 нед).
Фибробронхоскопия. Безопасная и достаточно хорошо переносимая процедура, ставшая стандартным инвазивным исследованием для получения секрета нижних дыхательных путей у тяжелобольных или больных с иммунодефицитом в сочетании с прогрессирующей пневмонией, а также во всех случаях, когда нельзя получить мокроту. Фибробронхоскопия позволяет осмотреть нижние дыхательные пути. Полученный при бронхоскопии материал необходимо окрасить по Граму, по кислотоупорной технологии (по Цилю-Нильсену), с прямыми флюоресцентными AT к легионелле. Также нужно провести посевы на типичную аэробную и анаэробную микрофлору, легионеллу, микобактерии и грибы. Материал получают непосредственно при бронхоскопии с помощью защищенной с двух сторон щетки (для исключения контаминации материала в верхних дыхательных путях), бронхоальвеолярного лаважа или при трансбронхиальной биопсии из участка уплотнения легкого (для исключения опухолевого или специфического процесса).
Исследование вентиляционной способности легких (спирометрия,
пневмотахометрия). Показано при наличии у пациента одышки или сопутствующих хронических заболеваний легких. При отсутствии этих факторов оценку вентиляционной способности легких считают необязательным компонентом обследования больного пневмонией. Параметры вентиляции при пневмонии чаще соответствуют смешанному типу нарушений. Изолированную обструкцию обнаруживают у каждого пятого пациента. При большом объеме поражения и плевральном выпоте преобладает рестрикция.
ЭКГ. При пневмонии обычно выявляют синусовую тахикардию. При тяжелой пневмонии на ЭКГ могут возникать признаки перегрузки правых отделов сердца, нарушения проводимости по правой ножке пучка Гиса, метаболические нарушения.
65