Материал: Sindromy_po_pulmonologii_dlya_pechati_Adamchika_2016_goda
лет).
3.Положительные кожные пробы с определенными аллергенами.
4.Положительные провокационные пробы (назальные, конъюнктивальные, ингаляционные) на определенные аллергены (проводятся по строгим показаниям).
5.Выявление конкретного пищевого аллергена путем ведения пищевого дневника, соблюдения элиминационной диеты с последующей провокацией.
6.Лабораторные критерии: повышенный уровень в крови IgE; повышенное содержание в крови и мокроте эозинофилов; базофильный тест Шелли (изучение морфологических изменений базофилов в результате взаимодействия сыворотки крови больного и специфического аллергена); положительная реакция альтерации нейтрофилов больного с аллергеном; повышенный гликогенолиз в лимфоцитах под влиянием адреналина в присутствии аллергена; повышение вязкости мокроты под воздействием аллергена; выявление особенностей эритроцитов (более 11% микроцитов, возрастание количества гемолизированных эритроцитов в гипотоническом растворе с обзиданом).
Диагностические критерии инфекционно-зависимой БА:
1.Клиническое обследование: жалобы, анамнез, объективные данные, указывающие на связь БА с перенесенной респираторной инфекцией, острым бронхитом, гриппом, пневмонией, обострением хронического бронхита.
2.OAK: лейкоцитоз, повышение СОЭ.
3.БАК: появление СРП, увеличение сиаловых кислот, α2- и γ-глобулинов, серомукоида, гаптоглобина, активности сиаловых кислот.
4.ОА мокроты: слизисто-гнойная, в мазке преобладают нейтрофильные лейкоциты, обнаружение патогенных бактерий в диагностическом титре.
5.Рентгенограмма легких в 2 проекциях, по показаниям бронхография, томография, рентгенография придаточных пазух: выявление инфильтративных теней при пневмонии, признаков локального или диффузного пневмосклероза, затемнение придаточных пазух.
6.Фибробронхоскопия с исследованием содержимого бронхов: признаки воспаления слизистой оболочки, густой слизисто-гнойный секрет, преобладание в смывах бронхов нейтрофильных лейкоцитов, обнаружение патогенных бактерий пневмококка, стафилококка и др. с количественным их подсчетом и определением чувствительности к антибиотикам.
7.Определение бактериальной сенсибилизации (внутрикожные пробы с бактериальными аллергенами, клеточные методы диагностики, провокационные пробы): положительные пробы с соответствующими бактериальными аллергенами (местные и общие реакции).
8.Микологическое исследование мокроты: высевание из мокроты, мочи, кала, грибков и дрожжей рода Candida.
9.Вирусологическое исследование: выявление вирусных антигенов в эпителии слизистой оболочки носа методом иммунофлюоресценции, серодиагностика, высокие титры антибактериальных и антивирусных антител в крови.
10.Консультация оториноларинголога, стоматолога: выявление очагов инфекции в верхних дыхательных путях, носоглотке и ротовой полости.
46
Лабораторные исследования:
Общий анализ крови: Эозинофилия, умеренное увеличение СОЭ в периоде обострения БА.
Общий анализ мокроты: Много эозинофилов, определяются кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, имеющие форму ромбиков или октаэдров; образуются при разрушении эозинофилов); спирали Куршмана (слепки прозрачной слизи в виде спиралей, являются слепками мелких спастически сокращенных бронхов); у больных инфекционно-зависимой БА при выраженной активности воспалительного процесса обнаруживаются в большом количестве лейкоциты. У некоторых больных во время приступа БА выявляются «тельца Креолы» — округлые образования, состоящие из эпителиальных клеток.
Биохимический анализ крови: Возможно увеличение уровня α2- и γ- глобулинов, сиаловых кислот, серомукоида, фибрина, гаптоглобулина (особенно при инфекционно-зависимой БА).
Иммунологическое исследование: Увеличение в крови количества иммуноглобулинов, снижение количества и активности Т-супрессоров (более характерно для атопической астмы). С помощью радиоиммуносорбентного теста при атопической бронхиальной астме определяется увеличение количества IgE. Использование этого теста особенно важно при невозможности проведения аллергологического тестирования (кожных и провокационных проб).
Оценка аллергологического статуса: Оценка аллергологического статуса производится с целью диагностики атопической (аллергической) формы БА и выявления так называемого причинного аллергена (аллергена-«виновника»), вызывающего развитие и обострение БА .
Аллергологическая диагностика проводится только в фазе ремиссии БА, применяются наборы разнообразных аллергенов. Наиболее часто применяются кожные пробы (аппликационный, скарификационный и внугрикожный методы использования аллергенов). Оцениваются величина и характер развивающегося при этом отека или воспалительной реакции. Введение «аллерген-виновника» сопровождается наиболее выраженным отеком, гиперемией, зудом. Наиболее чувствительной, но менее специфичной пробой является внутрикожное введение аллергена. Самостоятельного диагностического значения эти пробы не имеют, но с учетом данных аллергологического анамнеза и клинических данных являются большим подспорьем в диагностике БА.
При аллергической форме БА положительны также провокационные пробы, основанные на воспроизведении аллергических реакций путем введения аллергена в шоковый орган. Применяется ингаляционный провокационный тест, суть которого заключается в том, что больной вдыхает через ингалятор сначала контрольный индифферентный раствор, и при отсутствии реакции на него — растворы аллергена в последовательно возрастающей концентрации (начиная с минимальной до той, которая дает заметную реакцию в виде затрудненного дыхания). До и после каждой ингаляции аллергена записывается спирограмма, определяются ОФВ1 и индекс Тиффно. Провокационный тест считается положительным при снижении ОФВ1 и индекса Тиффно более, чем на 20% по сравнению с исходными величинами. Провокационную ингаляционную пробу можно прово-
47
дить только в фазе ремиссии в условиях стационара, развившийся бронхоспазм следует немедленно купировать бронходилататорами.
Инструментальные исследования Исследование функции внешнего дыхания: Исследование функции
внешнего дыхания у больных бронхиальной астмой является обязательным и позволяет объективизировать степень бронхиальной (обструкции, ее обратимость и вариабельность (суточные и недельные колебания), а также эффективность проводимого лечения.
Спирография — графическая регистрация объема легких во время дыхания. Характерными спирографическими признаками нарушения бронхиальной проходимости у больных бронхиальной астмой являются следующие:
а) снижение форсированной жизненной емкости легких (ФЖЕЛ) и объема форсированного выдоха за первую секунду (ОФВ1), причем ОФВ1 - наиболее чувствительный показатель, отражающий степень бронхиальной обструкции;
б) снижение индекса Тиффно (соотношение ΟΦΒ1/ЖЕЛ), как правило он менее 75%. При бронхиальной обструкции снижение ОФВ1 более выражено, чем ФЖЕЛ, поэтому индекс Тиффно всегда снижается.
Измерение указанных показателей следует производить 2-3 раза и за истинное значение принимать наилучший показатель. Полученные абсолютные величины сопоставляют с должными, которые вычисляют по специальным номограммам с учетом роста, пола, возраста пациента.
Кроме вышеназванных измерений спирограммы, при обострении БА значительно возрастает остаточный объем легких и функциональная остаточная емкость. При частых обострениях заболевания и развитии эмфиземы легких выявляется снижение жизненной емкости легких (ЖЕЛ).
Пневмотахография — регистрация в двухкоординатной системе петли «поток-объем» — скорости экспираторного потока воздуха на участке 25-75% ФЖЕЛ, т.е. в середине выдоха. С помощью этого метода рассчитывают пиковую объемную скорость (ПОС), максимальные объемные скорости на уровне 25, 50, 75% ФЖЕЛ (МОС25, МОС50, МОС75) и средние объемные скорости СОС25-75.
По данньм пневмотахографии (анализа петли «поток-объем») можно диагностировать нарушение бронхиальной проходимости на уровне крупных, средних или мелких бронхов. Для обструкции преимущественно на уровне центральных дыхательных путей, крупных бронхов характерно выраженное снижение объемной скорости форсированного выдоха в начальной части нисходящей ветви кривой «поток/объем» (ПОС и MOC25 в % к должным величинам снижены более значительно, чем МОС50 и МО75). При периферической бронхиальной обструкции, наблюдающейся при БА, характерны вогнутый характер кривой выдоха и значительное снижение максимальной объемной скорости на уровне 50-75%
ФЖЕЛ (МОС50, МО75).
Определение ОФВ1, индекса Тиффно и пневмотахографию с построением кривой «поток-объем» целесообразно проводить до и после применения бронходилататоров, а также для оценки степени тяжести заболевания и контроля за течением БА (2 раза в год).
48
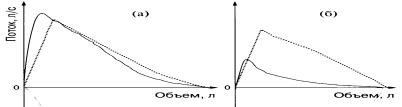
Пунктирная линия – должные экспираторные кривые.
Пикфлуометрия: Пикфлуометрия — метод измерения максимальной (пиковой) объемной скорости воздуха во время форсированного выдоха (пиковой скорости выдоха) после полного вдоха. Показатель пиковой скорости выдоха (ПСВ) тесно коррелирует с ОФВ1. В настоящее время сконструированы и широко применяются портативные индивидуальные пикфлоуметры. Пикфлоуметрия проводится несколько раз в течение суток, до и после приема бронходилататоров. Обязательным является измерение ПСВ утром (сразу после подъема больного), затем через 10-12 ч (вечером). Пикфлоуметрия должна производиться врачом во время приема больного, а также ежедневно самим больным. Это позволяет сказать о стабильности и тяжести течения БА, выявить факторы, вызывающие обострение заболевания, эффективность проводимых лечебных мероприятий.
Для достоверной бронхиальной астмы характерны следующие изменения ПСВ:
а) увеличение ПСВ более, чем на 15% через 15-20 минут после ингаляции β2-стимуляторов короткого действия;
б) суточные колебания ПСВ составляют 20% и более у больных, получающих бронхолитики, и 10% и более у пациентов без бронхолитической терапии;
в) уменьшение ПСВ на 15% и более после физической нагрузки или после воздействия других триггеров.
Пробы с использованием бронходилататоров: Бронходилатационные пробы используются для уточнения степени обратимости бронхиальной обструкции. Определяют показатели ОФВ1, индекс Тиффно, показатели кривой «потокобъем» (пневмотахографии) и пикфлоуметрии до и после применения бронходилататора.
Рентгенологическое исследование легких: Специфических изменений при рентгенологическом исследовании легких не выявляется. Во время приступа бронхиальной астмы, а также при частых ее обострениях обнаруживаются признаки эмфиземы легких: повышенная прозрачность легких, горизонтальное положение ребер, расширение межреберных промежутков, низкое стояние диафрагмы, пневмосклероз.
Электрокардиографическое исследование: Во время приступа бронхи-
альной астмы обнаруживаются признаки повышенной нагрузки на миокард правого предсердия: высокие остроконечные зубцы Ρ в отведениях II, III, aVF,V1, V2, возможен поворот сердца вокруг продольной оси по часовой стрелке (правым желудочком вперед), что проявляется появлением глубоких зубцов S в грудных отведениях, в том числе и в левых. После купирования приступа указанные ЭКГ-
49
изменения исчезают. При тяжелом течении БА, частых ее обострениях постепенно формируется хроническое легочное сердце, что проявляется ЭКГ-признаками гипертрофии миокарда правого предсердия и правого желудочка.
Оценка газового состава артериальной крови: Определение газового состава артериальной крови позволяет более объективно оценить тяжесть обострения заболевания, а также является необходимым при астматическом статусе. Выраженная бронхиальная обструкция (ОФВ1 — 30-40% от должного, ПСВ < 100 л/мин) сопровождается гиперкапнией, при менее выраженной обструкции определяются гипоксемия и гипокапния.
Во время тяжелого обострения БА наблюдается артериальная гипоксемия вследствие вентиляционно-перфузионных нарушений. Целесообразно использование метода пульсовой оксиметрии, что позволяет определить насыщение артериальной крови кислородом и сделать заключение об эффективности введения бронходилатирующих средств.
Бронхоскопия: Бронхоскопия не является рутинным методом исследования при БА. Она применяется только при необходимости проведения дифференциальной диагностики, обычно с новообразованиями бронхо-пульмональной системы.
БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬ Бронхоэктатическая болезнь — хроническое приобретенное, а в ряде
случаев врожденное заболевание, характеризующееся локальным нагноительным процессом (гнойным эндобронхитом) в необратимо измененных (расширенных, деформированных) и функционально неполноценных бронхах, преимущественно нижних отделов легких.
Этиология:
1. Генетически обусловленная неполноценность бронхиального дерева
(врожденная «слабость бронхиальной стенки», недостаточное развитие гладкой мускулатуры бронхов, эластической и хрящевой ткани, недостаточность системы бронхопульмональной защиты), что приводит к нарушению механических свойств стенок бронхов при их инфицировании.
2.Перенесенные в раннем детском возрасте (нередко и в более старшей возрастной группе) инфекционно-воспалительные заболевания бронхопульмональной системы, особенно часто рецидивирующие. Они могут вызываться различными инфекционными возбудителями, но наибольшее значение имеют стафило- и стрептококки, гемофильная палочка, анаэробная инфекция и др.
3.Врожденное нарушение развития бронхов и их ветвления, что при-
водит к формированию врожденных бронхоэктазов. Они наблюдаются всего лишь у 6% больных (А. Я. Цигельник, 1968). Врожденные бронхоэктазы характерны также для синдрома Картегенера (обратное расположение органов, бронхоэктазы, синуиты, неподвижность ресничек мерцательного эпителия, бесплодие у мужчин в связи с резким нарушением подвижности сперматозоидов).
4.Бронхоэктазы легко возникают у больных врожденными иммуно-
дефицитами и врожденными анатомическими дефектами трахеобронхиального дерева (трахеобронхомегалия, трахеопищеводный свищ и др.), при аневризме
50