5.17. ЗАБОЛЕВАНИЯ ПЕЧЕНИ
Наиболее частыми причинами острого гепатита являются вирусы гепатита A (англ. Hepatitis A Virus, HAV) B (Hepatitis B Virus, HBV), Эпштейна– Барра, алкоголь и прием гепатотоксичных препаратов. Реже острый гепатит имеет аутоиммунную природу или лежащее в основе генетически детерминированное заболевание печени.
Основные проявления – желтуха, тошнота, анорексия, болезненность в правом подреберье. Обычно они спонтанно разрешаются на фоне симптоматического лечения, либо переходят в хроническую форму, но возможно развитие фульминантной печеночной недостаточности – остро развивающегося (в течение 8 нед) быстро прогрессирующего ухудшения функции печени: от нормальной функции до тяжелой печеночной недостаточности, печеночной энцефалопатии, комы и даже летального исхода. Основной причи-
ной фульминантной печеночной недостаточности является лекарственное повреждение.
К хроническим воспалительным заболеваниям печени
относят хронические гепатиты и циррозы. Их этиологические факторы сходны: вирусы (хронизация свойственна HBV, HCV), алкоголь, лекарства. Реже встречаются хронические аутоиммунные гепатиты, врожденные заболевания печени (болезнь Вильсона–Коновалова). Хронический гепатит определяют как хронический воспалительный процесс в печени длительностью более 6 мес.
Диагноз может быть верифицирован с помощью биопсии и морфологического исследования биоптатов печени. Биопсия имеет значения для подтверждения диагноза, определения этиологии, уточнения степени активности, выявления цирроза, а также для оценки эффективности лечения.
Цирроз печени – диффузный процесс, характеризующийся разрастанием соединительной ткани, образованием узлов регенерации, наруше-
нием архитектоники печени.
Клинические симптомы при хронических заболеваниях могут длительно отсутствовать или быть малозначимыми, особенно у пациентов с низкой степенью активности печеночного процесса. Более яркие проявления свойственны высокой активности хронических вирусных гепатитов, хронического аутоиммунного гепатита, стадии декомпенсации цирроза печени. В клинической картине – слабость, анорексия, потеря массы тела, желудочно-кишечные кровотечения, асцит, желтуха, энцефалопатия.
Алкогольная болезнь печени составляет 24% всех диффузных поражений печени и представлена следующими формами: стеатоз, острый и хронический гепатит и цирроз печени. У большинства больных перечисленные формы представляют собой последовательные стадии болезни.
Лекарственные поражения печени может вызывать прием парацетамола, рифампицина, противотуберкулезных средств, НПВС и др. Острый лекарственный гепатит диагностируется примерно у 2% больных, госпитализируемых по поводу желтухи. Около 25% случаев молниеносной фульминантной печеночной недостаточности обусловлено лекарствами (особенно часто – парацетамолом).
Аутоиммунные заболевания печени. Ведущими из них являются следующие:
Аутоиммунный гепатит. Чаще болеют женщины в возрасте 10–30 лет или в постменопаузе, сопровождается снижением работоспособности, артралгиями, желтушностью кожи и склер, реже –
картина острого вирусного гепатита. Характерны внепеченочные системные проявления (лимфаденопатия, синдром Шегрена, суставной синдром, лихорадка и др.). Может протекать под маской системных заболеваний соединительной ткани. Развернутая стадия характеризуется астеническим синдромом, желтухой, лихорадкой, артралгиями, миалгиями, тяжестью в правом подреберье, аменореей, кожными высыпаниями. У 10–20% диагностируется лишь на стадии цирроза.
Первичный билиарный цирроз. В дебюте протекает бессимптомно, постепенно формируется клиническая и биохимическая картина холестаза, выявляется повышение антимитохондриальных антител. Ранние симптомы – общая слабость, кожный зуд, ксантелазмы, ксантомы, темно-коричневая пигментация кожи, симптомы мальабсорбции и нарушения всасывания витаминов А, Д, Е. К, редко – желтуха.
Первичный склерозирующий холангит. Чаще страдают молодые мужчины. Ранний маркер – выяв-
ление повышенного уровня щелочной фосфатазы, особенно у больных с язвенным колитом (у 70–75% ассоциирован с данным заболеванием). Развернутая картина включает желтуху, зуд, боли в животе, слабость, лихорадку и потерю веса. Наиболее частый симптом – гепатомегалия, реже – желтуха, спленомегалия, гиперпигментация и расчесы. У 5–20% осложняется развитием холангиокарциномы.




 Причины:
Причины: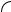 Клинические признаки:
Клинические признаки: