Материал: Klyuchevye_Momenty_Diagnostiki_Vnutrennikh_Bolezney_Kobalava
264 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
||
|
СИНДРОМ НАРУШЕННОГО ВСАСЫВАНИЯ |
||
|
(СИНДРОМ МАЛЬАБСОРБЦИИ) |
|
|
|
Причины: |
Клинические проявления |
|
|
|
|
|
|
Недостаточность пищеварения: |
Сонливость, |
Расстройство суме- |
|
– снижение экскреторной функции подже- |
депрессия, психи- |
речного зрения |
|
лудочной железы; |
ческие нарушения |
(дефицит витамина А) |
|
– недостаток желчных кислот при болезнях |
|
|
|
печени; |
Ангулярный |
Фоликулярный |
|
– гастрэктомия, гастроэнтеростомия |
стоматит, глос- |
гиперкератоз |
|
Нарушение всасывания в тонкой кишке: |
сит (дефицит |
(дефицит витами- |
|
– уменьшение площади всасывающей |
вит. В2, В12, |
на А) |
|
поверхности (резекция тонкой кишки); |
железа) |
|
|
– инфильтрация кишечной стенки (болезнь |
|
Парестезии, |
|
Крона, амилоидоз); |
|
|
|
|
тетании |
|
|
– повреждение слизистой оболочки (целиа- |
|
|
|
Плохое заживле- |
(дефицит |
|
|
кия, тропическое спру) |
ние ран (дефицит |
Са2+ и Mg2+) |
|
Нарушение кровоснабжения кишки и лимфоот- |
белка, витамина С, |
|
|
тока: |
цинка) |
|
|
– атеросклеротическое поражение брыже- |
|
|
|
ечных артерий; |
Диарея, стеа- |
|
|
– лимфома; |
торея, боли в |
|
|
– туберкулез брыжеечных лимфатических |
животе |
|
|
узлов |
|
|
|
Повышенная экссудация белка в просвет ЖКТ: |
|
|
|
– экссудативная энтеропатия; |
Атрофия |
|
|
– заболевания желудка (гипертрофи- |
мышц (дефи- |
|
|
ческий гастрит, рак желудка, синдром |
цит белка) |
|
|
Золлингера–Эллисона); |
|
Остеомаляция, |
|
– патология толстой и тонкой кишок (цели- |
|
боли в костях |
|
акия, болезнь Крона, неспецифический |
|
(дефицит вита- |
|
язвенный колит); |
|
мина D, Са2+) |
|
– повышение давление в лимфатических сосу- |
|
|
|
дах |
|
|
|
|
Койлонихии |
|
|
Критерии диагностики: |
(дефицит |
Периферическая |
|
железа) |
нейропатия (дефи- |
|
|
– стеаторея; |
|
цит витаминов В1, |
|
– снижение в крови содержания альбумина, |
|
В12) |
|
холестерина, протромбина, кальция; |
Геморрагии и |
|
|
– тест с D-ксилозой; |
кровоточивость |
|
|
– биопсия слизистой тощей кишки; |
(дефицит вита- |
|
|
– расширение петель тонкой кишки, участки |
минов К и С) |
Отеки (гипоаль- |
|
уплотнения при рентгеноконтрастном иссле- |
|
буминемия) |
|
довании ЖКТ |
|
|
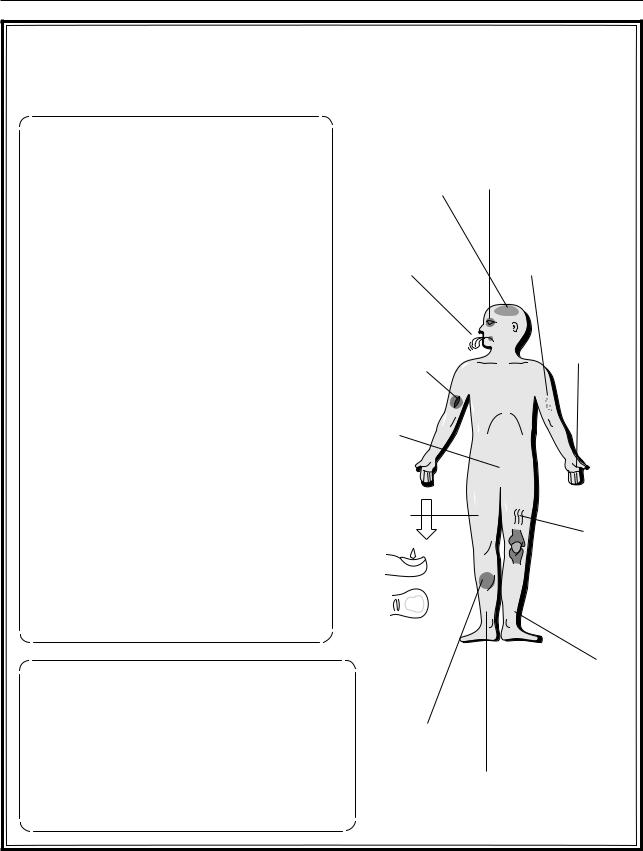
Рис. 4.13. Синдром нарушенного всасывания (мальабсорбция) |
|
||