Материал: Klyuchevye_Momenty_Diagnostiki_Vnutrennikh_Bolezney_Kobalava
256 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
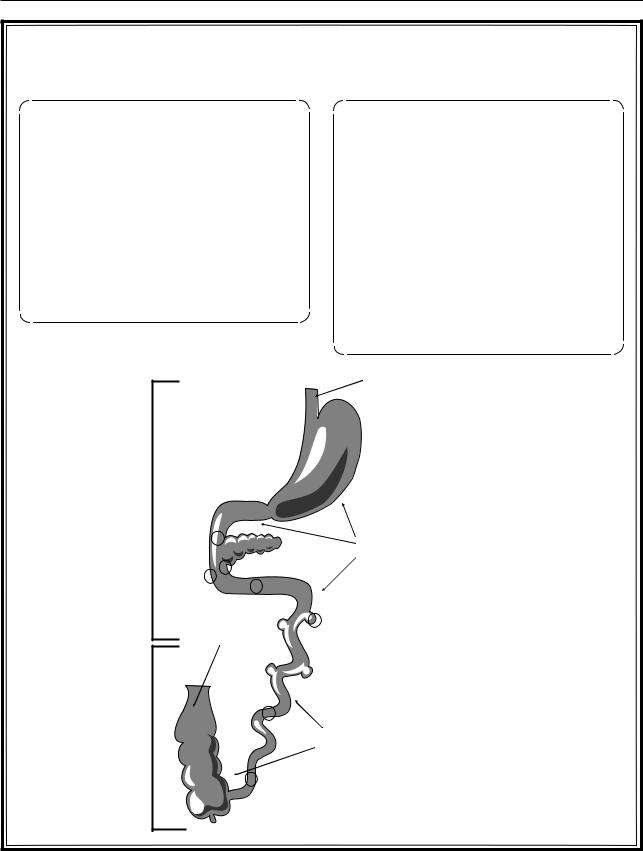
ЖЕЛУДОЧНО-КИШЕЧНОЕ КРОВОТЕЧЕНИЕ |
|
|
Причины: |
Проявления: |
|
– язвенная болезнь; |
– головокружение, слабость, холодный |
|
– разрывы варикозно расширенных вен |
пот, бледность кожных покровов, |
|
пищевода; |
тахикардия; |
|
– опухоли желудка и двенадцатиперс- |
– понижение АД; |
|
тной кишки; |
– в крови может быть анемия, лейкоци- |
|
– гастрит или эрозия желудка; |
тоз, понижение гемоглобина, ретику- |
|
– эзофагит или язва пищевода; |
лоцитоз; |
|
– дуоденит; |
– рвота с примесью крови; |
|
– разрывы слизистой оболочки кар- |
– рвота в виде «кофейной гущи»; |
|
диальной части желудка (синдром |
– мелена; |
|
Маллори–Вейсса) |
– положительная реакция кала на скры- |
|
|
тую кровь; |
|
|
– примесь алой крови в кале |
|
|
Рвота алой кровью |
|
отделы ЖКТ |
Рвота кофейной гущей |
|
|
|
|
Верхние |
Мелена |
|
|
|
|
Стул покрыт |
|
|
алой кровью |
|
|
отделы ЖКТ |
Примесь крови в кале |
|
Нижние |
|
|
|
|
Рис. 4.9. Желудочно-кишечное кровотечение |
|
|

258 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
|
ГАСТРИТЫ |
|
Гастрит – поражение слизистой оболочки желудка с преимущественно воспалительными |
|
|
изменениями при остром развитии процесса с прогрессирующей атрофией слизистой при хро- |
|
|
ническом течении |
|
|
Классификация |
Клинические проявления |
|
Острый: |
Болевой синдром – в эпигастральной |
|
– катаральный; |
области, умеренной активности |
|
– эрозивный; |
Диспептический синдром |
|
– флегмонозный |
1. Отрыжка: |
|
Хронический: |
– кислым (при нормальной и повышен- |
|
– тип А; |
ной секреции); |
|
– тип В; |
– тухлым (при пониженной секреции) |
|
– тип С |
2. Тошнота, рвота |
|
Секреторная функция: |
3. Снижение аппетита |
|
– нормальная; |
4. Метеоризм |
|
– повышенная; |
5. Урчание |
|
– пониженная |
6. Неустойчивый стул: |
|
|
– склонность к запорам (при нормаль- |
|
|
ной и повышенной секреции); |
|
|
– склонность к поносам (при понижен- |
|
Диагностика: |
ной секреции) |
|
– ЭГДС; |
7. Демпинг-синдром (при пониженной |
|
– биопсия слизистой (для выявления |
секреции) – после еды: |
|
Helicobacter pylori); |
– слабость; |
|
– рН-метрия; |
– потливость; |
|
– исследование уровня гастрина |
– головокружение; |
|
|
– сердцебиение |
|
Принципы лечения: |
Желудочно-кишечные кровотечения |
|
– легкоусвояемая диета; |
(при эрозивном гастрите) |
|
– исключение алкоголя и НПВП; |
1. Рвота «кофейной гущей» |
|
– эрадикационная терапия; |
2. Мелена |
|
– гастропротекторы |
|
|
|
Слизь |
|
|
Пепсиноген |
|
|
Главные клетки |
|
|
HCl |
|
Гастрин |
Обкладочные клетки |
|
Добавочные клетки |
|
|
|
|
|
Слизь |
|
|
|
Слизь |
Рис. 4.10. Гастриты |
|
|