Материал: Klyuchevye_Momenty_Diagnostiki_Vnutrennikh_Bolezney_Kobalava
Глава 3. Основы диагностики и частной патологии органов кровообращения |
235 |
|
|
3.22. ИНФЕКЦИОННЫЙ ЭНДОКАРДИТ
Инфекционный эндокардит – это инфекционное полипозно-язвенное воспаление эндокарда, сопровождающееся образованием вегетаций на клапанах или подклапанных структурах, их деструкцией, нарушением функции и формированием недостаточности клапана. Летальность при инфекционном эндокардите достигает 24– 30%.
Инфекционный эндокардит развивается в результате сложного взаимодействия 3 основных факторов: бактериемии; повреждения эндотелия; ослабления резистентности организма.
Выделить возбудителя из крови удается не всегда (антибиотики назначаются до исследования крови на стерильность, недостаточная чувствительность питательных сред). Рост заболеваемости инфекционным эндокардитом связывают с широким использованием инвазивных методик, опeративных вмешательств на сердце, ростом наркомании и числа лиц с иммунодефицитными состояниями. Подозрение на наличие инфекционный эндокардит должно возникать при обследовании пациента с лихорадкой неясного генеза, вновь возникшими сердечными шумами, недомоганием, эмболиями или почечной недостаточностью, особенно у пациентов с патологией клапанного аппарата сердца. Инфекционный эндокардит чаще развивается у больных с ревматическими пороками, дегенеративными изменениями клапанов, искусственными клапанами, коарктацией аорты, пролапсом митрального клапана (вторичный инфекционный эндокардит). Инфекционное поражение интактных клапанов называется первичным инфекционным эндокардитом.
Основные клинические проявления
1.Общевоспалительный синдром (лихорадка, озноб, ночные поты).
2.Поражение клапанных структур сердца:
формирование вегетаций на створках клапанов
иподклапанных структурах, с их последующей деструкцией и развитием недостаточности клапана, сопровождающейся симптомами сердечной недостаточности. Чаще всего поражаются митральный и аортальный клапаны, реже – трикуспидальный и клапан легочной артерии. Поражение эндокарда правых отделов сердца наиболее характерно для инъекционных наркоманов.
3.Иммунопатологические реакции, приводящие к развитию симптомов миокардита, гломерулонефрита, артритов, васкулита, появлению сыпи на коже.
4. Тромбоэмболические осложнения (мозговой инсульт, эмболии селезенки, почек и др.).
Физикальное исследование
1. Осмотр: кожные покровы цвета «кофе с молоком», симптом «барабанных палочек» и «часовых стекол», петехиальные геморрагические высыпания на коже, петехиальные геморрагии на переходной складке конъюнктивы нижнего века (пятна Лукина), сетчатке (пятна Рота) или на слизистых оболочках полости рта, линейные геморрагии под ногтями, узелки Ослера на ладонях, пальцах, подошвах, быстрая потеря массы тела.
Выявляются симптомы сердечной недостаточности. Могут появляться симптомы ТЭЛА, сосудов головного мозга, селезенки, признаки острого асимметричного артрита мелких суставов кистей рук, стоп.
2.Пальпация, перкуссия и аускультация сердца:
симптомы определяются локализацией инфекционного поражения (аортальный, митральный, трикуспидальный клапаны).
3.Спленомегалия как проявление генерализованной инфекции, абсцессов и инфарктов селезенки.
Лабораторные и инструментальные исследования.
1.Анемия, лейкоцитоз, возможна лейкопения, увеличение СОЭ, диспротеинемия, повышение С-реактивного белка, фибриногена, повышенные титры циркулирующих иммунных комплексов (ЦИК), ревматоидного фактора, высокий уровень С3 и С4 компонентов комплемента. При поражении почек – протеинурия, эритроцитурия, снижение скорости клубочковой фильтрации.
2.Посевы крови на стерильность.
3.ЭхоКГ: вегетации на клапанах («лохматые» створки), появление абсцесса фиброзного кольца, разрыв сухожильных нитей, «новое» повреждение искусственного клапана.
Лечение
1.Этиотропные бактерицидные антибиотики
назначаются внутривенно, в течение 5–8 нед, антиагреганты, преднизолон по 15–20 мг в день при наличии признаков иммунопатологических реакций, симптоматическая терапия.
2.Хирургическое лечение при неэффективности консервативной терапии.
236 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|||
|
ТРОМБОЭМБОЛИЯ ЛЕГОЧНОЙ АРТЕРИИ |
|
||
|
|
Факторы, способствующие |
||
|
Тромб |
формированию венозного тромбоза |
||
|
в легочной |
и увеличению риска ТЭЛА: |
||
|
артерии |
– гиподинамия; |
|
|
|
|
|
||
|
|
– пожилой и старческий возраст; |
||
|
|
– хирургические вмешательства, |
||
|
Инфаркт- |
особенно на органах брюшной |
||
|
полости и нижних конечностях; |
|||
|
пневмония |
|||
|
– переломы костей нижних конеч- |
|||
|
легкого |
|||
|
ностей; |
|
|
|
|
|
|
|
|
|
|
– злокачественные новообразо- |
||
|
|
вания; |
|
|
|
Венозный |
– беременность |
|
|
|
|
|
|
|
|
тромбоз |
|
|
|
|
|
Проявления |
тромбоза |
глубо- |
|
Классификация ТЭЛА |
ких вен нижних конечностей могут |
||
|
отсутствовать, |
иногда |
выявля- |
|
|
1. Массивная – явления шока и гипотонии (сни- |
|||
|
ются односторонние отечность, |
|||
|
жение АД на 40 мм рт.ст. на 15 мин и дольше) |
|||
|
покраснение, болезненность при |
|||
|
2. Субмассивная – острая правожелудочко- |
|||
|
пальпации по |
ходу сосудисто- |
||
|
вая недостаточность по данным ЭхоКГ |
|||
|
го пучка (показано выполнение |
|||
|
3. Немассивная |
|||
|
УЗДГ вен нижних конечностей) |
|||
|
|
|||
|
Клиническая картина (зависит от степени |
Инструментальная |
|
|
|
обструкции ЛА): |
|
||
|
– внезапная смерть; |
и лабораторная диагностика: |
||
|
– обморок; |
– определение D-димера; |
|
|
|
– остро возникшие сильные боли в грудной |
– вентиляционно-перфузионная |
||
|
клетке, усиливающиеся при дыхании и |
сцинтиграфия легких; |
|
|
|
кашле; |
– ангиопульмонография; |
|
|
|
– одышка; |
– ЭКГ; |
|
|
|
– чувство нехватки воздуха; |
– ЭхоКГ; |
|
|
|
– кашель; |
– рентгенография легких |
|
|
|
– часто кровохарканье; |
Лечение: |
|
|
|
– сердцебиение; |
– прямые антикоагулянты (ге- |
||
|
– ритм галопа; |
|||
|
парин); |
|
|
|
|
– цианоз верхней половины туловища; |
|
|
|
|
– непрямые |
антикоагулянты |
||
|
– тахикардия; |
|||
|
(варфарин); |
|
|
|
|
– гипотензия; |
|
|
|
|
– в случаях массивных ТЭЛА – |
|||
|
– акцент II тона над легочной артерией; |
|||
|
тромболизис; |
|
|
|
|
– повышение ЦВД; |
|
|
|
|
– установка кава-фильтра; |
|||
|
– иногда шум трения плевры; |
|||
|
– профилактика глубоких тром- |
|||
|
– мелкопузырчатые хрипы в легких на огра- |
|||
|
бозов |
|
|
|
|
ниченном участке |
|
|
|
|
|
|
|
|
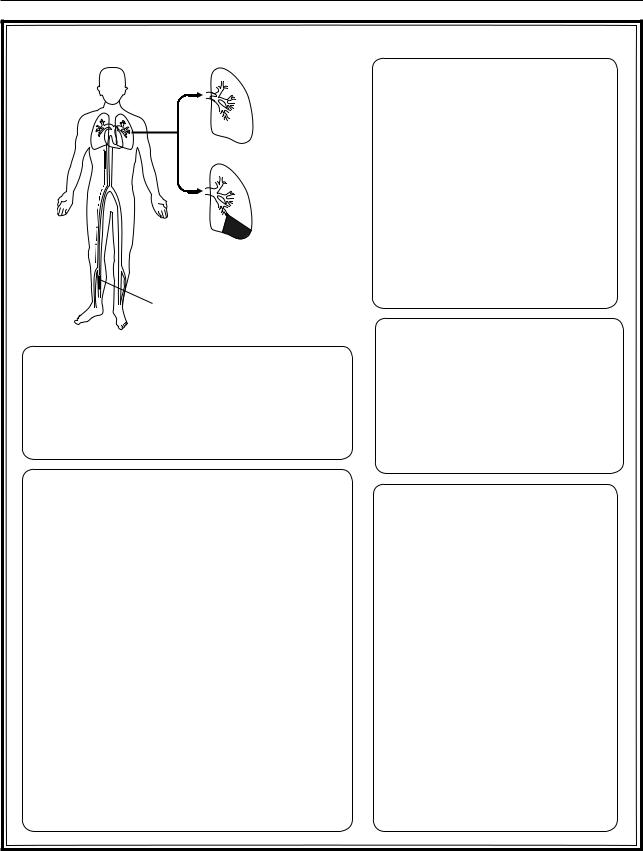
Рис. 3.49. Тромбоэмболия легочной артерии |
|
|
|
|
Глава 3. Основы диагностики и частной патологии органов кровообращения |
237 |
|
|
3.23. ТРОМБОЭМБОЛИЯ ЛЕГОЧНОЙ АРТЕРИИ
Тромбоэмболия легочной артерии – это закупорка ветви легочной артерии тромбом с последующим прекращением кровоснабжения легочной паренхимы.
ТЭЛА встречается у 1% госпитализированных пациентов и составляет 15–16% от всей внутригоспитальной летальности. Причем у 10% пациентов значимые тромбоэмболии являются случайной находкой при патологоанатомическом исследовании.
ТЭЛА обычно является осложнением тромбоза проксимальных отделов глубоких вен нижних конечностей Наибольшую опасность представляют флотирующие тромбы, тромбы полностью обтурирующие просвет вены значительно реже являются источником эмболий. Также эмболоопасной является локализация тромба в большой поверхностной вене бедра. Тромбофлебит поверхностных вен голени сопровождается ТЭЛА в исключительных случаях.
Клиническая картина
Клиника варьирует в зависимости от размеров тромба и протяженности закупорки ЛА от бессимптомного течения до внезапной смерти. В 90% случаев манифестирует с появления одышки, болей в груди или обморока. Единственным симптомом ТЭЛА может быть усиление одышки у пациентов с сопутствующими заболеваниями сердца. Боли в груди могут иметь различный характер.
При тромбоэмболии крупных ветвей легочного русла на фоне правожелудочковой недостаточности развивается ангинозный болевой синдром, при тромбоэмболии дистальных ветвей боли в груди обусловлены развитием плеврита.
Обтурация основного или одного из главных стволов легочной артерии сопровождается картиной шока, коллапсом.
Инфаркт легкого развивается в 10% случаев, как правило, на фоне левожелудочковой недостаточности, ведущей к ухудшению коллатерального кровообращения по бронхиальным артериям.
Массивная и субмассивная ТЭЛА, если не приводит к быстрому летальному исходу, может сопровождаться развитием нескольких синдромов:
–ДН;
–инфаркта легкого или инфарктной пневмонии;
–плеврита (сухого или экссудативного, в том числе геморрагического);
–острого легочного сердца, ЛГ;
–артериальной гипотонии;
–нарушением перфузии внутренних органов.
Лабораторная инструментальная диагностика
При подозрении на немассивную ТЭЛА для
уточнения диагноза возможно определение D- димера. Диагностическим считается повышение этого показателя более 0,5 мг/л. В этом случае показано выполнение вентиляционно-перфузионная сцинтиграция легких. Выраженное локальное снижение перфузии участка легкого при отсутствии значительных вентиляционных расстройств и изменений на обычной рентгенограмме свидетельствуют в пользу ТЭЛА. Отсутствие изменений на перфузионной и вентиляционной сканограммах практически полностью исключает диагноз ТЭЛА, однако при наличии высокой клинической вероятности этого диагноза показана ангиопульмонография, при выполнении которой возможно точно установить локализацию и протяженность закупоренного сосуда.
При подозрении на массивную тромбоэмболию показано выполнение ЭХО-кардиографии. Наличие признаков острой правожелудочковой недостаточности является основанием для начала тромболитической терапии. Выполнение венти- ляционно-перфузионной сцинтиграциилегких показано после стабилизации гемодинамики.
Дополнительные методы:
–ЭКГ: отсутствие изменений на ЭКГ не может быть поводом для исключения диагноза. Могут выявляться признаки перегрузки
правых отделов сердца – глубокие S1 и QIII, отрицательный Т (в III стандартном, AVF, V1–V3 грудных отведениях), P-pulmonale.
Рентгенография грудной клетки: в случае развития инфаркт-пневмонии определяется треугольная тень в одном из легочных полей.
Глава 4
Основы диагностики и частной патологии
органов пищеварения