Материал: Klyuchevye_Momenty_Diagnostiki_Vnutrennikh_Bolezney_Kobalava
Глава 1. Расспрос. Общий осмотр. Исследование отдельных частей тела |
75 |
|
|
ОСТЕОАРТОРОЗ
Остеоартроз – это дегенеративно-дистрофи- ческое заболевание сустава.
Пациенты предъявляют жалобы на:
–боли – тупые, непостоянные, усиливающиеся
вхолодную и сырую погоду, после длительной нагрузки, иррадиируют в паховую или седалищную область при артрозе тазобедренного сустава, тугоподвижность – вследствие нарушения конгруэнтности суставных поверхностей;
–утреннюю скованность и быструю утомляемость;
–деформацию в области дистальных межфаланговых суставов рук (геберденовские узелки),
втазобедренном суставе (состояние флексии, аддукции и внешней ротации бедра),
вколенных суставах (утолщение костной ткани за счет краевых остеофитов);
–грубый хруст, чаще коленного сустава из-за неровностей суставных поверхностей, известковых отложения и склероза мягких тканей.
Методы исследования:
–рентгенография (дифференциальная диагностика артроза и определение стадии процесса);
–КТ;
–функциональная рентгенография (определение амплитуды движений, взаимоотношение между суставными отделами костей при различных положениях сустава).
Клинико-рентгенологически выделяют 3 стадии артроза:
–1-я стадия – незначительные изменения, едва заметное сужение суставной щели, особенно в местах наибольшей функциональной нагрузки;
–2-я стадия – перестройка суставных поверхностей, деформация эпифизов костей;
–3-я стадия – склероз субхондральной костной ткани, очаги кистозной перестройки с образованием узур.
Диагностическими критериями являются:
Клинические критерии:
1.Боли в суставах, возникающие в конце дня и/или в первую половину ночи.
2.Боли в суставах, возникающие после механической нагрузки и уменьшающиеся в покое.
3.Деформация суставов за счет костных разрастаний (включая узелки Гебердена и Бушара).
Рентгенологические критерии:
1.Сужение суставной щели.
2.Остеосклероз.
3. Остеофиты.
Критерии 1–2 являются основными; критерии 3 – дополнительными. Для постановки диагноза наличие первых двух клинических и рентгенологических критериев обязательно.
Цели терапии:
–уменьшение боли и воспаления;
–замедление прогрессирования заболевания;
–снижение риска обострений и поражения новых суставов;
–улучшение качества жизни;
–предотвращение инвалидизации.
Нефармакологические методы:
–нормализация массы тела;
–физиотерапевтические процедуры.
Лекарственное лечение:
–симптоматические средства быстрого действия, такие как простые анальгетики и нестероидные противовоспалительные средства (НПВС);
– симптоматические средства медленного действия, модифицирующие структуру хряща (хондроитин сульфат, глюкозамин сульфат, препараты гиалуроновой кислоты);
–пациентам с эрозивным остеоартрозом или частыми обострениями синовита показана терапия колхицином или гидроксихлорином.
76 |
Пропедевтика внутренних болезней: ключевые моменты. Общая часть |
|
|
ИССЛЕДОВАНИЕ КОСТНО-МЫШЕЧНОЙ СИСТЕМЫ
Основы ревматологии
1. Острый моноартрит (травма; септический |
2. Двусторонний симметричный полиартрит |
|
артрит; подагра) |
||
(ревматоидный артрит – серопозитивный и |
||
|
||
|
серонегативный) |
|
Внесуставные проявления |
|
Ревматоидные узелки |
Плеврит |
Перикардит |
|
Фиброз легких |
|
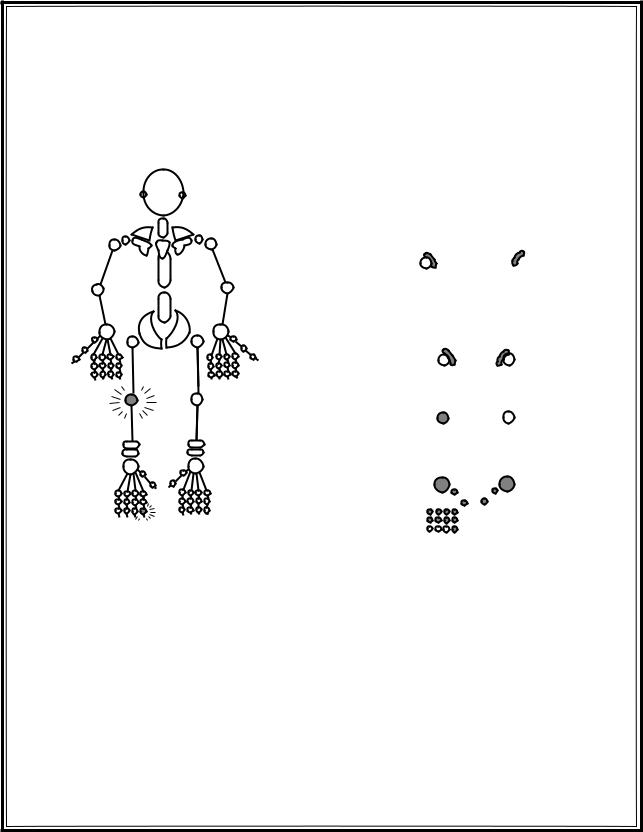
Рис.1.34. Острый моноартрит. Двусторонний симметричный полиартрит
Глава 1. Расспрос. Общий осмотр. Исследование отдельных частей тела |
77 |
|
|
СУСТАВНОЙ СИНДРОМ
Суставным синдромом обозначают клинический симптомокомплекс, обусловленный поражением анатомических структур суставов при разнообразных заболеваниях и патологических процессах. До 200 заболеваний и синдромов сопровождаются суставным синдромом в различных проявлениях.
При появлении жалоб со стороны опорнодвигательного аппарата диагностический поиск определяется:
–локализацией суставного процесса;
–симметричностью суставного процесса;
–числом пораженных суставов. Суставной синдром может включать:
–1 сустав (моноартрит);
–2 или 3 сустава (олигоартрит);
–более 3 суставов (полиартрит).
Острый моноартрит характерен для инфекционного поражения. Инфекционные артриты возникают на фоне разнообразных по характеру возбудителей (бактерии, вирусы, микобактерии, грибы, простейшие, гельминты), локализации (мочеполовые, носоглоточные, кишечные), течению (острые или хронические) инфекционных заболеваний.
Различают артриты:
–собственно инфекционные (наличие микроорганизма в суставе);
–реактивные артриты (иммунологическая реакция на инфекцию при отсутствии возбудителя в самом суставе).
Развитием поражения суставов могут осложняться туберкулез, сифилис, гонорея, бруцеллез, дизентерия, токсоплазмоз, менингит и др.
По характеру течения выделяют:
–острый моноили олигоартрит, (проходят бесследно, как правило, не приводят к деформации конечности);
–хронический артрит (например, хламидийные артриты, туберкулез).
Вирусные артриты наблюдаются при гепатитах В и С, краснухе, ветряной оспе, инфекционном мононуклеозе и др. Кандидозные полиартриты
встречаются при споротрихозе (артрит «садовника»), кандидозе и др.
Туберкулезный артрит возникает при гематогенном проникновении микобактерий из первичного туберкулезного очага. Чаще всего поражаются – коленный, тазобедренный, голеностопный суставы. По течению это обычно хронический
моноартрит, который часто сопровождается синовитом.
Суставной синдром при туберкулезе может носить параспецифический характер (туберкулезный ревматизм Понсе) и проявляться артралгиями, полиартритом (реже моноартритом). Параспецифический артрит свидетельствует о наличии активного туберкулезного процесса (легкие, лимфоузлы, гениталии).
Острый моноартрит I плюснефалангового сустава требует исключения подагры, артрит крест- цово-подвздошного сочленения заставляет заподозрить анкилозирующий спондилоартрит или другие серонегативные артриты.
Подагрический артрит связан с нарушением обмена мочевой кислоты и отложением ее кристаллов в тканях. Различают первичную подагру (генетически обусловленную) и вторичную, связанную с почечной недостаточностью, миелопролиферативными заболеваниями, псориазом, приемом противоопухолевых препаратов, салицилатов, никотиновой кислоты, тиазидовых диуретиков и др.
Суставной синдром проявляется в виде острого моноартрита I плюснефалангового сустава, иногда протекает в виде мигрирующего полиартрита.
Внесуставные проявления подагры: тофусы в области ушных раковин, суставов (локтевые, мелкие суставы кистей, сухожилия тыла кисти, пяточные сухожилия, реже – на веках), мочекислый диатез, интерстициальный нефрит с развитием почечной недостаточности, АГ.
Диагноз подагрического артрита может быть установлен:
1.При химическом или микроскопическом обнаружении кристаллов мочевой кислоты в синовиальной жидкости или отложении уратов
втканях;
2.При наличии двух или более следующих критериев:
• анамнез и/или наблюдение хотя бы двух атак болезненного припухания суставов конечностей (атаки, по меньшей мере в ранних стадиях, должны начинаться внезапно с сильных болей; в течение 1–2 недель должна наступать полная клиническая ремиссия);
• анамнез и/или наблюдение подагры – одной атаки с поражением большого пальца стопы;
• клинически доказанные тофусы;
• анамнез и/или наблюдение быстрой реакции на колхицин, т.е. уменьшение объективных признаков воспаления в течение 48 часов после начала терапии.
Симметричность суставного процесса харак-
терна для ревматоидного артрита.
78 Пропедевтика внутренних болезней: ключевые моменты. Общая часть
ИССЛЕДОВАНИЕ КОСТНО-МЫШЕЧНОЙ СИСТЕМЫ
Основы ревматологии
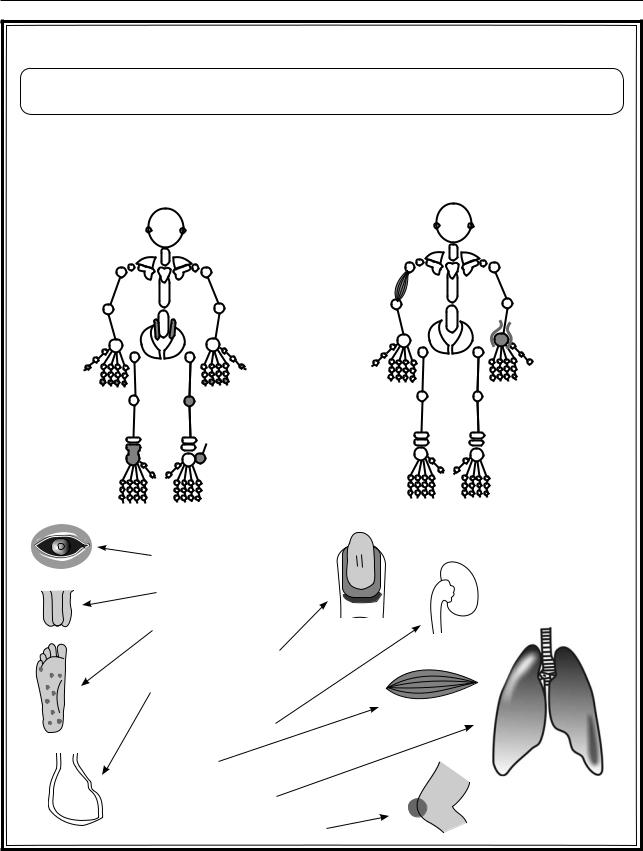
Асимметричный олигоартрит
Серонегативные спондилоартропатии ± |
Системные заболевания соединительной ткани |
(анкилозирующий спондилоартрит, синдром |
|
Рейтера, псориатический артрит) |
|
Внесуставные проявления
ирит
уретрит
кератодерма
инфаркты ногтевого ложа
перикардит
гломерулонефрит
миозит
плеврит, фиброз
псориатические бляшки
Рис. 1.35. Асимметричный олигоартрит
Глава 1. Расспрос. Общий осмотр. Исследование отдельных частей тела |
79 |
|
|
СЕРОНЕГАТИВНЫЕ
СПОНДИЛОАРТРОПАТИИ
Серонегативные спондилоартропатии – группа воспалительных заболеваний опорно-дви- гательного аппарата, имеющих ряд общих кли- нико-рентгенологических черт при отсутствии
убольных в сыворотке крови ревматоидного фактора.
Кним относятся анкилозирующий спондилоартрит (болезнь Бехтерева), реактивный урогенный артрит, включая болезнь Рейтера, реактивные постэнтероколитические артриты при йерсиниозе, шигеллезе, сальмонеллезе, кампилобактериозе, псориатический артрит, артриты при хронических воспалительных заболеваниях кишечника (болезнь Крона, неспецифический язвенный колит).
Диагностика:
1) Клинические проявления (боль, припух-
лость, локальная гипертермия).
2) Общий анализ крови (увеличение СОЭ, лейкоцитоз, гипохромная анемия).
3) Биохимический анализ крови (повышение уровня серомукоида, фибриногена, сиаловых кис-
лот, кислой фосфатазы, альфа2- и -глобулинов). 4) Исследование крови на РФ – негативный ре-
зультат.
5) Рентгенологические данные.
6) Ультразвуковая томография.
7)ОстеосцинтиграфиясиспользованиемТс99технефора.
8) Компьютерная томография.
Псориатический артрит – хроническое воспалительное заболевание суставов, развивающееся
у5–7% больных псориазом.
Как правило, суставной синдром появляется после развития кожных проявлений псориаза, реже заболевание дебютирует поражением суставов. Начало псориатического артрита может быть постепенным (общая слабость, миалгии, артрал-
гии) или острым (сходным с подагрическим или септическим артритом с резкими болями и отечностью суставов, гиперемией и синюшностью кожи). Суставы поражаются в виде моно- и олигоартрита, наиболее часто вовлекаются дистальные и проксимальные межфаланговые суставы пальцев кистей, коленные суставы. Боли в пораженных суставах наиболее выражены в покое, ночью, рано утром, несколько уменьшаются днем при движениях, сопровождаются утренней скованностью. В отличие от ревматоидного артрита могут поражаться проксимальные межфаланговые суставы I и V пальца кисти.
Диагностически важными признаками болезни являются:
•боль и припухание дистальных суставов пальцев рук и/или ног;
•боль и припухание всех трех суставов одного пальца руки или одного пальца ноги «осевое поражение» (дактилит);
•ассиметричный моно-олигоартрит;
•боль в пятке;
•ночная боль в крестце;
•псориаз у пациента или у близких родственников;
•отрицательный ревматоидный фактор;
•увеличенная скорость оседания эритроцитов;
•выявленные на рентгенограмме суставов, рядом расположенные эрозивно-деструктив- ные изменения и периостальные наслоения,
атакже периостит, акроостеолиз, анкилозы. Диагностические критерии реактивного арт-
рита
1.Типичное поражение суставов (периферическое, асимметричное, олигоартрит, нижние конечности, особенно коленные и голеностопные суставы).
2.Типичный анамнез (диарея и уретрит) и/или клинические проявления инфекции входных ворот.
3.Прямое обнаружение возбудителя во входных воротах (например, сосокоб из уретры на хламидии).
4.Обнаружение специфически агглютинирующих антител с достоверным повышением титров (например, по отношению к энтеропатическим возбудителям).
5.Наличие HLA-B27 антигена.
6.Обнаружение субстрата возбудителя посредством полимеразной цепной реакции или специфических моноклональных антител.
Достоверный реактивный артрит устанавливается при наличии критериев 1 плюс 3 или 4, или
6.Вероятный реактивный артрит устанавливает-
ся при наличии критериев 1 плюс 2 и/или плюс 5. Возможный реактивный артрит предполагается при существовании критерия 1.
Диагностические критерии синдрома Рейтера:
1.Серонегативная асимметричная артропатия (преимущественно нижних конечностей).
2.Один или несколько следующих критериев:
• уретрит/цервицит;
• дизентерия;
• воспалительные изменения глаз;
• поражение кожи/слизистых оболочек: баланит, изъязвление ротовой полости и кератодермия.