Материал: 15. Хирургическая инфекция
остит и остеомиелит.
Источники инфицирования костей. В костную ткань микроорганизмы могут поступать:
1)после травмы мягких тканей, расположенных в непосредственной близости к костям, через поврежденные ткани суставов и через рану самой кости при открытом переломе;
2)из воспалительного очага, находящегося в непосредственной близости к кости;
3)из воспалительного очага, находящегося далеко от кости, за счет переноса инфекции по кровеносным сосудам.
При травме тканей, расположенных в непосредственной близости к кости, часто возникает тромбоз сосудов, питающих надкостницу, что способствует развитию воспаления в ней. К тому же при открытых повреждениях тканей инфекция через гаверсовы каналы может проникнуть в костный мозг и вызвать воспаление в нем.
Воспалительный процесс из мягких тканей может распространиться на надкостницу и кость. Примером тому являются гнойный мастоидит, развивающийся при воспалении среднего уха; костный панариций, являющийся осложнением воспаления мягких тканей пальца; остеомиелит нижней челюсти при кариесе зуба.
Описанные пути попадания инфекции в костную ткань способствуют возникновению экзогенного остеомиелита.
В тех случаях, когда инфекция попадает в костную ткань через кровеносные сосуды, возникает гематогенный остеомиелит.
Гематогенный остеомиелит
Первичным очагом гнойной инфекции для развития гематогенного остеомиелита может быть фурункул, карбункул, тонзиллит. Острый воспалительный процесс в костях может быть метастазом при сепсисе (при септикопиемии). В
163
отдельных случаях первоисточник гематогенного остеомиелита установить не удается.
Известно, что микробы, попадая в кровь, поглощаются ретикулоэндотелиальными клетками, в том числе и клетками костного мозга, где они погибают или остаются в виде очага дремлющей инфекции. При наличии благоприятных условий возникает возможность для активизации жизнедеятельности бактерий и развития острого воспалительного процесса в кости. Эти условия определяются следующими факторами: 1) анатомо-физиологическим; 2) биологическим и иммунологическим; 3) предрасполагающим.
Анатомо-физиологические особенности костей. Чаще всего гематогенный остеомиелит возникает в детском и юношеском возрасте. При этом патологический процесс обычно локализуется в метафизе длинной трубчатой кости. Этому способствуют морфологическая структура трубчатых костей и их кровоснабжение. Несмотря на то, что кровоснабжение трубчатой кости осуществляется за счет a. nutriciae, к кости идет большое количество мелких сосудов, особенно к метафизу, эпифизу и к надкостнице. Чем моложе организм, тем более выражены многочисленные добавочные сосуды. Попадание инфекции в кровоток и его замедление при различных травмах тканей способствует задержке микроорганизмов в метафизарной и эпифизарной части кости.
Надкостница у детей и молодых людей более эластична и лучше васкуляризируется, чем у пожилых. Костный мозг у лиц молодого возраста отличается от костного мозга пожилых людей тем, что у первых преобладает красный, активный мозг, легко поглощающий бактерии, тогда как у пожилых он желтый, малоактивный, имеет жировой характер.
Биологические и иммунобиологические факторы. Глав-
ный возбудитель остеомиелита – золотистый стафилококк, достаточно быстро фиксируется клетками костного мозга. Он блокирует лимфатические пути и способствует активному образованию защитного барьера (лейкоцитарного вала)
164
вокруг очага инфекции в кости, что ведет к локализации воспалительного процесса в самой кости.
Предрасполагающие факторы, обусловливающие раз-
витие остеомиелита, включают в себя:
–травму кости, способствующую развитию аллергического состояния в очаге внедрения микроорганизмов, в котором они находят благоприятные условия для своей жизнедеятельности;
–общее истощение, охлаждение организма, авита-
миноз, ведущие к снижению защитных сил больного и обеспечивающие условия для активной деятельности микробного фактора.
Все вышеизложенное свидетельствует о том, что механизм развития острого гематогенного остеомиелита достаточно сложен.
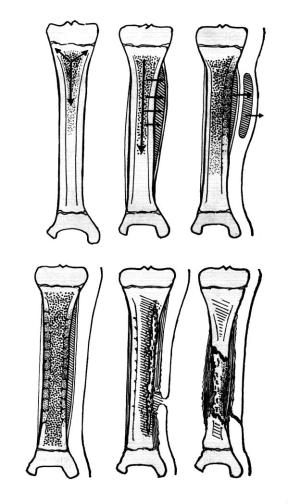
Патологическая анатомия (рис. 55). Воспалительный процесс развивается сначала в одном или нескольких участках костного мозга и выражается в гиперемии, отеке, стазе крови в расширенных мелких сосудах с изменением их стенок и выходом из них форменных элементов. Серозно-кровянистый экссудат вскоре становится гнойным и, захватывая все новые участки, переходит во флегмону костного мозга.
Гной, образовавшийся в костно-мозговом канале, находится под сильным давлением. Поэтому он распространяется по медуллярному каналу (костно-мозговая флегмона) и по каналам Фолькмана компактного вещества кости поднадкостнично (субпериостальный абсцесс). В результате формирования субпериостального абсцесса надкостница отслаивается на различном протяжении кости. Она имеет элементы флегмонозного воспаления, местами некротизирована. После разрушения надкостницы гной попадает в межмышечные пространства, где образуются абсцессы мягких тканей. В дальнейшем идет распространение гноя в подкожную клетчатку и прорыв его наружу через кожу с образованием свища (свищей).
После возникновения некротических участков в кости патологический процесс развивается одновременно в двух направлениях: продолжается деструкция и начинается восстановление костной ткани. Процесс восстановления выражается в образовании костной ткани со стороны периоста и эндооста непораженного участка кости. Омертвевшие участки кости элиминируются через образовавшийся гнойный грануляционный вал.
165
а |
б |
в |
г |
д |
е |
Рис. 55. Динамика развития острого гематогенного остеомиелита:
а– начальный флегмонозный очаг в проксимальном метафизе большеберцовой кости;
б– распространение флегмонозного процесса и формирование поднадкостничного абсцесса;
в– прорыв поднадкостничного абсцесса в мягкие ткани, формирование абсцесса в мягких
тканях с тенденцией прорыва наружу; г – флегмона костного мозга с формированием поднадкостничного абсцесса; д – секвестрация некротизированной части кости и образование свищевого канала; е – тотальный секвестр с формированием секвестральной коробки и свищевого канала
166
Клиническая картина. Особенности клинической картины при остеомиелите зависят от возраста больного, локализации патологического процесса (очага инфекции), защитных сил больного, вирулентности возбудителя. Заболевание может развиваться в двух формах: местной и генерализованной.
Местная (очаговая) форма гематогенного остеомиелита встречается чаще и характеризуется преимущественным развитием локализованного гнойно-воспалительного процесса (образуется более или менее выраженный субперио-
стальный абсцесс, вслед за которым из-за нарушения кровообращения в кости развивается некроз костной ткани). Если прорыва гнойника наружу не происходит, может развиться флегмона костного мозга.
О б щ е е с о с т о я н и е больного при очаговой форме остеомиелита существенно не страдает. Обычно остеомиелит начинается внезапно, нередко этому предшествует либо травма, либо переохлаждение. Возможны и другие факторы, предрасполагающие к развитию воспалительного процесса. Продромальный период короткий. Больной отмечает слабость, вялость, общее недомогание, легкий озноб. Вскоре отмечается подъем температуры тела до 37,5-38,5°С и почти одновременно появляются боли в пораженной конечности.
Б о л ь имеет выраженную интенсивность, носит распирающий характер и обусловлена развитием внутрикостной гипертензии и гнойного процесса. Обычно больные жалуются на боль по всей конечности, однако при внимательном осмотре, при осторожной пальпации и «тишайшей» перкуссии удается локализовать наибольшую болезненность над очагом пораженной кости. Малейшее движение конечностью приводит к усилению болей, что заставляет больного лежать неподвижно в вынужденном положении с расслабленными мышцами конечности.
Через 2-3 дня от начала заболевания над областью расположения очага поражения кости возникает отек мягких
167