Материал: vopros-otvet_vnutrennie
Исходы перикардитов:
-
сухожильные бляшки
-
интраперикардиальные спайки
-
сращения перикардиальных листков
-
экстраперикардиальные спайки
-
панцирное сердце
-
Электрофизиологические механизмы аритмий и блокад сердца. Классификация нарушений ритма сердца. (Очень дурацкий вопрос про эл.физиол.механизмы. я хз, что тут нужно!)
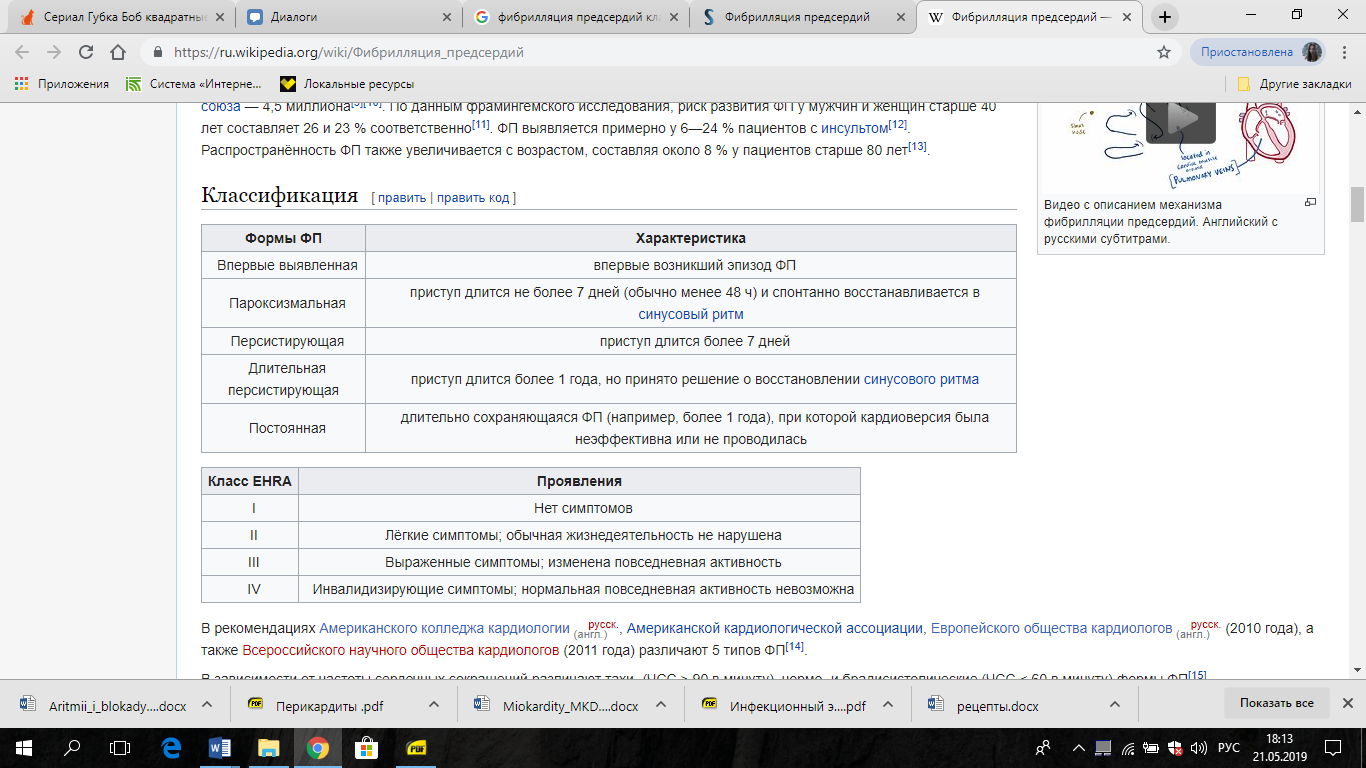
Классификация аритмий
Вследствие нарушений автоматизма:
Номотопные:
● синусовая тахикардия;
● синусовая брадикардия;
● синусовая аритмия;
● синдром слабости синусового узла.
Гетеротопные аритмии:
● миграция наджелудочкового водителя ритма;
● медленные выскальзывающие ритмы: предсердный медленный ритм, атриовентрикулярный ритм (узловой ритм), идиовентрикулярный (желудочковый) ритм;
● выскальзывающие комплексы;
● атриовентрикулярная диссоциация.
Вследствие нарушений проводимости:
Замедление проведения (блокады):
● синоаурикулярная блокада;
● внутрипредсердная блокада;
● атриовентрикулярная блокада;
● нарушения внутрижелудочковой проводимости;
● блокады ножек пучка Гиса и ветвей левой ножки.
Ускорение проведения:
● синдром Вольфа-Паркинсона-Уайта (WPW);
● синдром Клярка-Леви-Кристеско (CLC).
Вследствие нарушений возбудимости (комбинированные):
Экстрасистолия:
● наджелудочковая;
● атриовентрикулярная;
● желудочковая.
Пароксизмальная тахикардия:
● наджелудочковая;
● атриовентрикулярная;
● желудочковая.
Трепетание и мерцание предсердий.
Трепетание и мерцание желудочков.
К сердечным аритмиям относят изменения нормальной частоты, регулярности и источника возбуждения сердца, а также расстройства проведения импульса, нарушения связи или последовательности между активацией предсердий и желудочков.
Электрофизиология миокарда
Основными понятиями в электрофизиологии миокарда являются:
-
потенциал покоя (ПП);
-
потенциал действия (ПД);
-
возбудимость и рефрактерные периоды (РП) структуры;
Этиологические факторы развития аритмий
1) функциональные факторы, связанные с дисбалансом вегетативной нервной системы, при физическом и эмоциональном напряжении, в пубертатный период: гормональные нарушения (гипотиреоидизм, гипертиреоидизм), курение табака, употребление алкоголя, употребление кофеина;
2) органическое поражение миокарда, которое сопровождается его гипертрофией, ишемией, очаговым и диффузным кардиосклерозом, а также дилатацией полостей предсердий и желудочков: ИБС (стенокардия, инфаркт миокарда, постинфарктный кардиосклероз), сердечная недостаточность, кардиомиопатии, приобретённые и врождённые пороки сердца, миокардиты, гипоксия, врождённые аномалии структуры (дополнительное атриовентрикулярное соединение) или функции (наследственные нарушения в ионных каналах) проводящей системы;
3) нарушения электролитного обмена (гипокалиемия, гипомагниемия, гиперкалиемия, гиперкальциемия);
4) ятрогенные факторы (антиаритмические препараты, сердечные гликозиды, диуретики, симпатомиметики).
Нарушения ритма сердца могут возникать в результате:
1. Нарушений формирования импульса:
● повышение нормального автоматизма;
● патологический автоматизм;
● триггерная активность.
2. Нарушений проведения возбуждения:
● замедление проведения и блокады;
● однонаправленная блокада и повторный вход волны возбуждения (re-entry).
3. Сочетанных нарушений образования и проведения импульса — парасистолии.
-
Синусовая тахикардия, синусовая брадикардия, синусовая аритмия. Клинические проявления. Диагностика. Суточное мониторирование электрокардиограммы. Медикаментозное лечение.
Синусовая тахикардия – увеличение автоматизма синусового узла и нарушение его регуляции.
Критерии: синусовая тахикардия ЧСС > 100 в мин. И выраженное увеличение ЧСС во время активности. Непароксизмальный характер тахикардии,отсутствие вторичных причин тахикардии,характерная морфология зубцов P. Лечение-б-адреноблокаторы
Синусовая брадикардия-замедление ритма сердца меньше 60 в мин.
Импульсы возникают в синусовом узле,зубцы P имеют обычную амплитуду. Обычно сопровождается нерегулярными сердечными сокращениями. При остро возникшей брадикардии вводят 0,5 мг атропина внутривенно. ЭКС при выраженном нарушении гемодинамики.
Синусовая аритмия-периодическое изменение деятельности синусового сердечного цикла, когда разница между максимальным и минимальным интервалом PP больше 120 мс, а отношение этой разницы к минимальному интервалу PP составляет больше 10%.
Формы:
1. Дыхательная,когда интервал PP укорачивается при вдохе(подавление тонуса блуждающего нерва) и удлиняется при выдохе.
2. Недыхательная, когда вариабельность интервала PP не связана с дыхательным циклом. Специального лечения не требует.
-
Фибрилляция предсердий. Классификация. Клинические проявления. Диагностика. Медикаментозное лечение.
Фибрилляция предсердий представляет собой состояние, при котором наблюдается частое (до 400–700 уд./мин), беспорядочное, хаотичное возбуждение и сокращение отдельных групп мышечных волокон предсердий.
При брадисистолической форме фибрилляции предсердий число желудочковых сокращений меньше 60 уд./мин;
при нормосистолической — от 60 до 100 уд./мин;
при тахисистолической форме — от 100 до 200 уд./мин.
Классификация фибрилляции предсердий:
-
Пароксизм фибрилляции предсердий
-
Рецидивирующая фибрилляция предсердий: при наличии 2 или более пароксизмов
-
Пароксизмальная: если фибрилляция предсердий проходит спонтанно, то рецидивирующую фибрилляцию предсердий называют пароксизмальной
-
Персистирующая: если рецидивирующая фибрилляция предсердий сохраняется более 7 дней, относят также случаи длительно сохраняющейся аритмии (например, более 1 года)
-
Постоянная фибрилляция предсердий: более 1 года
-
Впервые выявленная: фибрилляция предсердий может быть пароксизмальной или персистирующей
(Выше была классификация из методы, ниже – интернет! ЛУЧШЕ МЕТОДА, но мало-ли что)
ЭКГ признаки фибрилляция предсердий: отсутствие во всех ЭКГ-отведениях зубца Р. Наличие на протяжении всего сердечного цикла беспорядочных мелких волн f, имеющих различную форму и амплитуду. Волны f лучше регистрируются в отведениях V1, V2, II, III и aVF. Нерегулярность желудочковых комплексов QRS — неправильный желудочковый ритм (различные по продолжительности интервалы R-R). Наличие комплексов QRS, имеющих, в большинстве случаев, нормальный неизмененный вид без деформации и уширения.
Фибрилляция предсердий может проявляться сердцебиением, вызывает нарушения гемодинамики и тромбоэмболические осложнения или протекает бессимптомно.
Симптомы фибрилляции предсердий зависят от правильности и частоты желудочкового ритма, состояния сердца, длительности фибрилляции предсердий и индивидуальных факторов.
Первым проявлением фибрилляции предсердий могут быть тромбоэмболия или нарастание сердечной недостаточности, однако большинство пациентов жалуются на учащенное сердцебиение, боль в груди, одышку, утомляемость, головокружение или обморок.
Лечение фибрилляции предсердий
Выделяют три цели лечения пациентов с фибрилляцией предсердий: контроль ЧСС, профилактика тромбоэмболии и контроль ритма.
-
Купирование пароксизма (контроль ритма) проводится в зависимости от длительности пароксизма, показателей гемодинамики и эффективности применения лекарственных средств для контроля ритма в анамнезе. При длительности пароксизма < 48 часов фармакологическая или электрическая кардиоверсия может быть выполнена без длительной антикоагулянтной подготовки, при длительности пароксизма > 48 часов – антикоагулянтная подготовка в течение > 3 недели: варфарином (под контролем МНО = 2,0–3,0),:
При длительности пароксизма < 48 часов:
-
Пропафенон 1–2 мг/кг внутривенно за 10 минут;
-
прокаинамид 10 % 5–10 мл (до 17 мг/кг) внутривенно капельно;
-
пропафенон 150–450 мг однократно
-
этацизин 50–100 мг однократно;
-
амиодарон внутрь 600–1000 мг/сут.;
-
амиодарон 5–7 мг/кг (300–450 мг) внутривенно медленная (за 30–60 минут) инфузия или
-
ЭИТ 100–360 Дж (при наличии неотложных показаний).
-
Контроль чсс:
-
Метопролола тартрат 0,1 % раствор 2,5–5 мл (2,5–5,0 мг со скоростью 1–2 мг/мин);
-
Бисопролол 2,5–10 мг/сут.;
-
Метопролол 25–100 мг 2–4 раза в день;
-
дигоксин (при отсутствии WPW) – 0,25 мг (0,025 % – 1 мл) внутривенно медленно;
-
При синдроме WPW – Амиодарон 150 мг в/в в течение 10 минут с последующей инфузией 0,5–1,0 мг/мин;
-
При нарушении центральной гемодинамики и неконтролируемой тахисистолии или трепетании предсердий ЭИТ разрядом 100–360 Дж.
-
Профилактика пароксизмов: (подбор эффективного препарата):
1. метопролол 25–200 мг/сут. внутрь, бисопролол 2,5–10 мг/сут. бетаксолол 5–40 мг/сут.
2. пропафенон – 450–600 мг/сут. или этацизин – 150–200 мг/сут.;
3. соталол 80–320 мг/сут.;
4. при неэффективности указанных выше лекарственных средств и наличии выраженных симптомов фибрилляции предсердий – амиодарон 100–400 мг/сут.
-
Профилактика тромбоэмболических осложнений: определяется степенью риска тромбоэмболии (по шкале CHA2DS2-VASc).
-
варфарин 2,5–5 мг/сут. под контролем МНО (= 2,0–3,0, целевой 2,5).
-
дабигатран (при неклапанной фибрилляции предсердий) – 150 мг х 2 раза/сут.
-
ривароксабан (при неклапанной фибрилляции предсердий) 20 мг 1 раз в сутки
-
комбинация аспирина и клопидогреля или, что менее эффективно, аспирин
-
-
Трепетание предсердий. Классификация. Клинические проявления. Диагностика. Медикаментозное лечение.
Трепетание предсердий возникает при тех же патологических состояниях, однако, причиной этого нарушения ритма сердца несколько чаще бывают заболевания, характеризующиеся перегрузкой правого предсердия (дилатация, гипертрофия, дистрофические изменения), в т. ч. тромбоэмболии легочной артерии, хроническая обструктивная болезнь легких и др.
При трепетании предсердий мышечные волокна предсердий возбуждаются и сокращаются также с большой частотой (около 300 уд./мин), но при этом обычно сохраняется правильный предсердный ритм.
Классификация
По состоянию АВ-проведения различают следующие формы трепетания предсердий:
-
Правильная форма - ритмичная, регулярная.
-
Неправильная форма.
В силу наличия эффективного рефрактерного периода АВ узла к желудочкам проводится обычно каждый второй (2:1) или каждый третий (3:1) предсердный импульс. Такая функциональная АВ-блокада, развивающаяся при трепетании предсердий, предотвращает слишком частую и неэффективную работу желудочков. Например, если частота регулярных возбуждений предсердий составляет 300 уд./мин, то при соотношении 2:1 ритм желудочков — только 150 уд./мин.
Если степень замедления АВ-проводимости постоянна, на ЭКГ регистрируется правильный желудочковый ритм, характеризующийся одинаковыми интервалами R-R (правильная форма).
Если наблюдается скачкообразное изменение степени АВ-блокады и к желудочкам проводится то каждый второй, то лишь третий или четвертый предсердный импульс, на ЭКГ регистрируется неправильный желудочковый ритм (неправильная форма).
Симптомы исходно зависят от частоты желудочковых сокращений и природы лежащего в основе заболевания сердца. При желудочковом регулярном ритме <120 уд/мин симптомов может быть мало или не быть совсем. Более быстрая частота и меняющееся АВ-проведение обычно обусловливают сердцебиение и снижение сердечного выброса, которое может вызывать нарушение гемодинамики (например, дискомфорт в грудной клетке, одышку, слабость, обмороки). При подробном обследовании яремного венозного пульса обнаруживаются a волны трепетания.
Диагностика
-
ЭКГ
Диагноз ставится на основании ЭКГ. При типичном трепетании на ЭКГ видна регулярная пилообразная кривая активации предсердий, наиболее очевидная в отведениях II, III и aVF.
Неотложное лечение:
1. Электрическая кардиоверсия: обычно импульс низкой энергией, начинают с импульса <50 Дж при использовании однофазных разрядов и меньшего — в случае двухфазных; профилактика эмболических осложнений — как при ФП (→см. выше). Эффективна также сверхчастая стимуляция предсердий (трансвенозная или чреспищеводная).
2. Фармакологическое лечение →рис. ниже
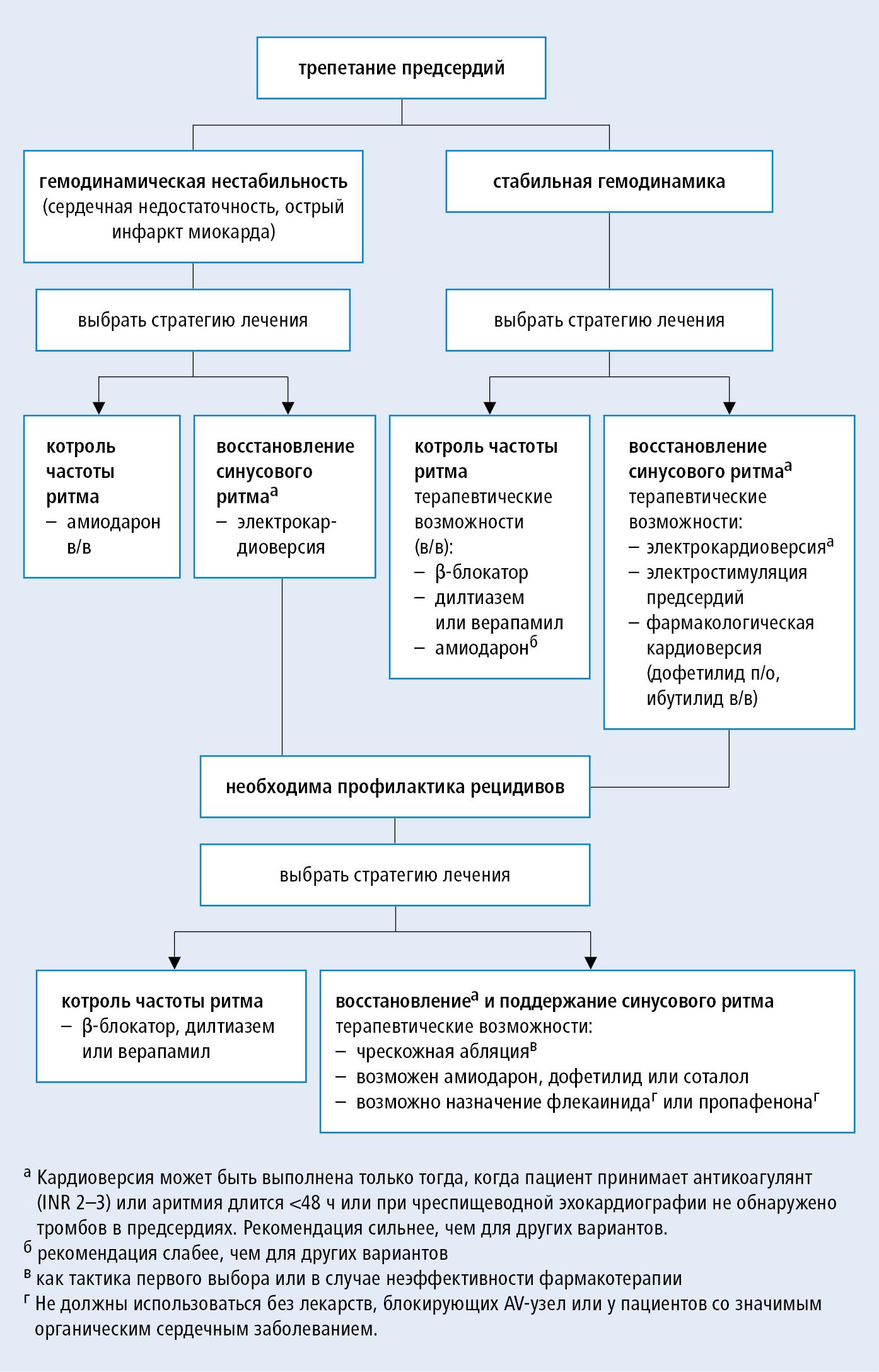
Подготовка пациента перед кардиоверсией
Перед кардиоверсией пароксизма фибрилляции предсердий длительностью > 48 часов требуется подготовка оральными антикоагулянтами в течение > 3 недель до кардиоверсии:
1. варфарином (3 недели в целевом уровне МНО = 2,0–3,0);
2. дабигатраном (при неклапанной фибрилляции предсердий) – 150 мг х 2 раза/сут;
3. ривароксабаном 20 мг 1 раз в сутки либо
4. выполнение ЧП-ЭХО-КГ без длительной антикоагулянтной подготовки.
Прием антикоагулянтов следует продолжить в течение, по крайней мере, 4 недели после восстановления ритма (в аналогичных дозировках).
-
Фибрилляция и трепетание желудочков. Клинические проявления. Диагностика. Медикаментозное и немедикаментозное лечение.
Фибрилляция (мерцание) желудочков (ФЖ) - дезорганизованная электрическая активность миокарда желудочков, в основе которой лежит механизм re-entry. Во время ФЖ их полноценные сокращения прекращаются, что клинически проявляется остановкой кровообращения, сопровождающейся потерей сознания, отсутствием пульсации и АД на крупных артериях, отсутствием сердечных тонов и дыхания. При этом на ЭКГ регистрируются частые (300 до 400 в минуту), нерегулярные, не имеющие четкой конфигурации электрические осцилляции с меняющейся амплитудой.
Трепетание желудочков (ТЖ) - желудочковая тахиаритмия с частотой 200-300 в минуту.
Сокращения желудочков при этом неэффективны и сердечный выброс практически отсутствует. При ТЖ на ЭКГ отмечают регулярные и одинаковые по форме и амплитуде волны трепетания, напоминающие синусоидальную кривую. ТЖ– неустойчивый ритм, который в быстро переходит в их фибрилляцию, изредка – в синусовый ритм.
ФЖ является основной причиной внезапной сердечной смерти .
Клиника
Проявления трепетания и фибрилляции желудочков фактически соответствуют клинической смерти. При трепетании желудочков короткое время может сохраняться низкий сердечный выброс, артериальная гипотонияи сознание. В редких случаях трепетание желудочков заканчивается спонтанным восстановлением синусового ритма; чаще неустойчивый ритм переходит в фибрилляцию желудочков.
Трепетание и фибрилляция желудочков сопровождаются остановкой кровообращения, потерей сознания, исчезновением пульса на сонных и бедренных артериях, агональным дыханием, резкой бледностью или диффузным цианозом кожных покровов. Зрачки расширяются, их реакция на свет отсутствует. Могут возникнуть тонические судороги, непроизвольное мочеиспускание и дефекация. Если в течение 4-5 ближайших минут эффективный сердечный ритм не будет восстановлен, наступают необратимые изменения в ЦНС и других органах.
Самым неблагоприятным исходом трепетания и фибрилляции желудочков является смерть.
Диагностика трепетаний и фибрилляции желудочков
Диагностика трепетании и ФЖ основана на данных ЭКГ и клинических проявлениях.
ЭКГ-признаки ФЖ: Частые (300–400 в мин), но нерегулярные беспорядочные волны, отличающиеся друг от друга различной формой и амплитудой. Выделяют крупно- и мелковолновую ФЖ. При последней амплитуда волн мерцания составляет менее 0,2 мВ и вероятность успешной дефибрилляции значительно ниже.