Материал: vopros-otvet_vnutrennie
Лечение направлено на профилактику и устранение аритмий, развитие хронической сердечной недостаточности. Наиболее часто используется амиодарон, сомалол, дигоксин при тахисистолической форме, трепетание предсердий. При развитии признаков хронической сердечной недостаточности возможно назначение диуретиков.
К хирургическому лечению относятся криодеструкция участка тахикардии при аритмогенной зоне меньшей, чем 4 см2, имплантация дефибрилятора или кардиостимуляторов, вентрикулотомия участков ранней актив.
Прогноз. Исходы АДПЖ по данным опубликованных исследований характеризовались выживаемостью за 11 лет наблюдения за 22 пациентами: 15 из них получали антиаритмическую терапию, 5 пациентам была проведена аблация аритмогенной зоны, 2-трансплантации сердца. Причиной летальных исходов у 3 больных была внезапная смерть, у 4-правожелудочковая недостаточность.
-
Перикардиты. Определение. Этиология и патогенез. Классификация. Дифференциальная диагностика.
Перикардит – это серозно-фибринозное, фибринозное, геморрагическое, гнойное или гнилостное воспаление перикардиальной полости (сердечной сорочки, околосердечной сумки).
!!!! До установления причины появления жидкости в перикардиальной полости и ее характера диагноз должен звучать как «синдром выпота в полости перикарда».
Классификация перикардитов
А. Клинико-морфологическая
-
Острый перикардит (до 6 нед)
-
Сухой, или фибринозный
-
Выпотной, или экссудативный:
-
-
без тампонады сердца
-
с тампонадой сердца
-
Подострый перикардит (6 нед-6мес)
1.Выпотной, или экссудативный
-
Хронический перикардит (более 6м)
1.Экссудативно-адгезивный
2. Адгезивный:
-
неконстриктивный
-
констриктивный
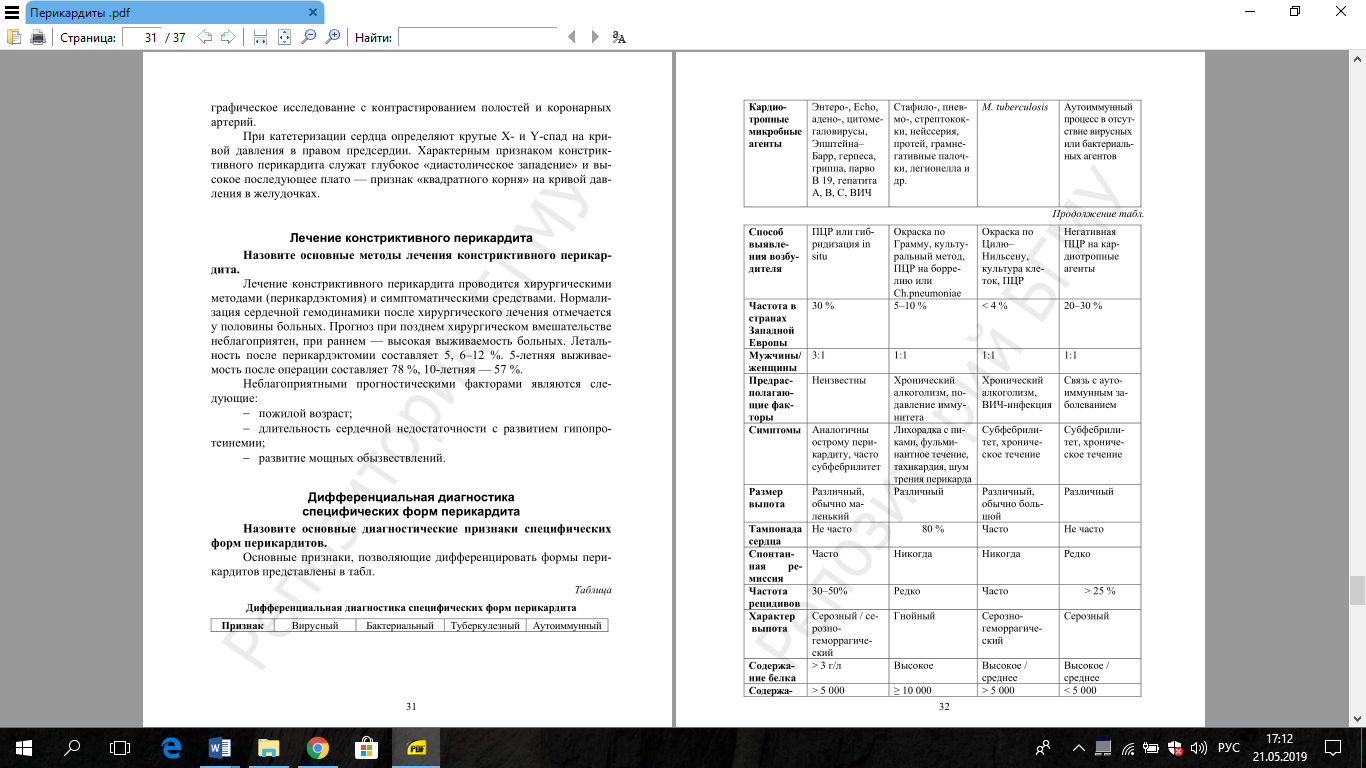
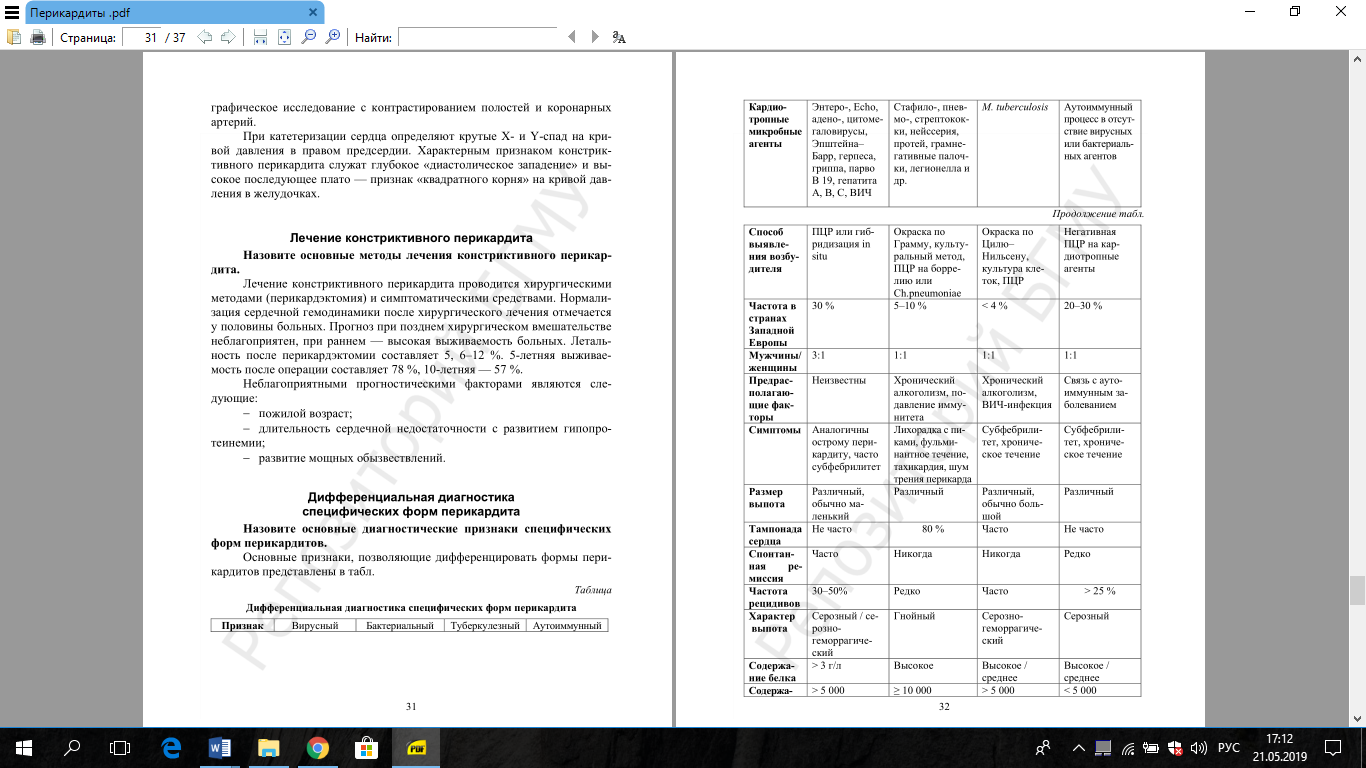
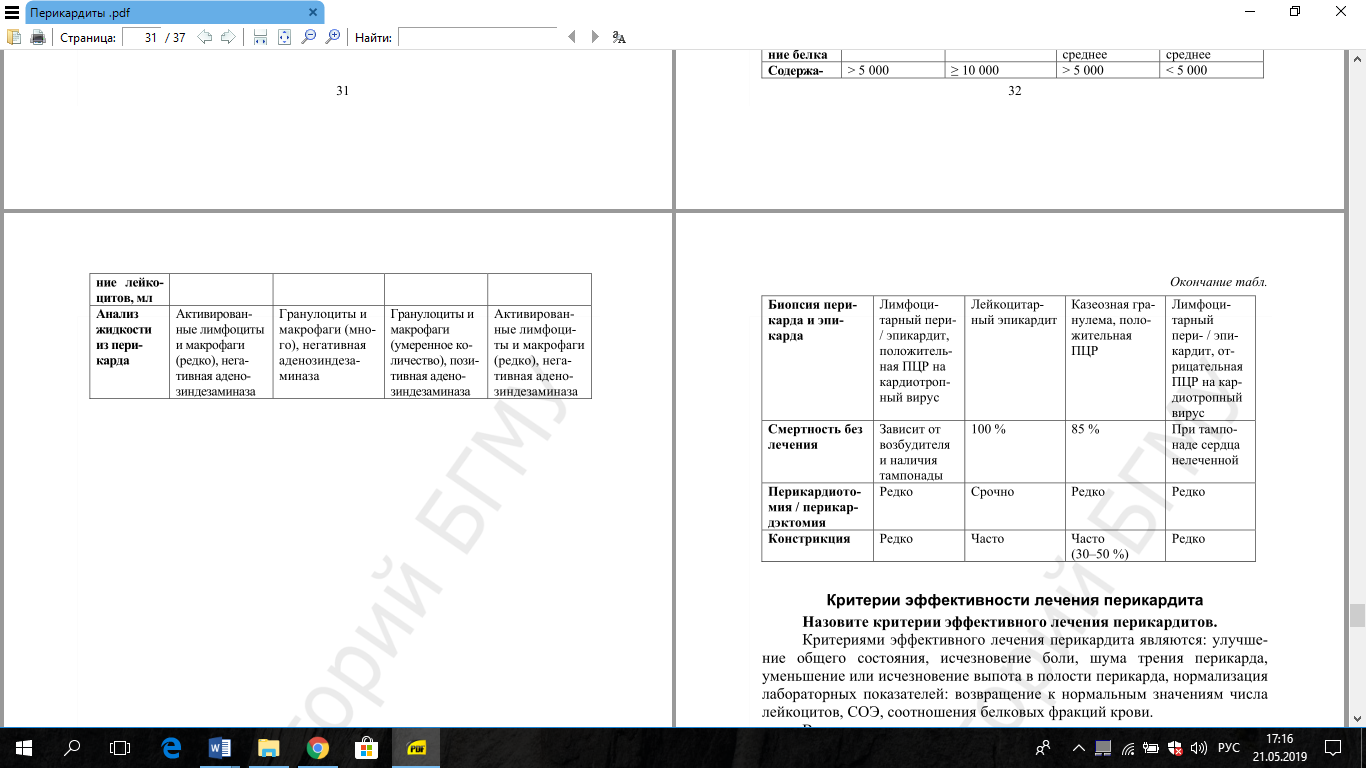
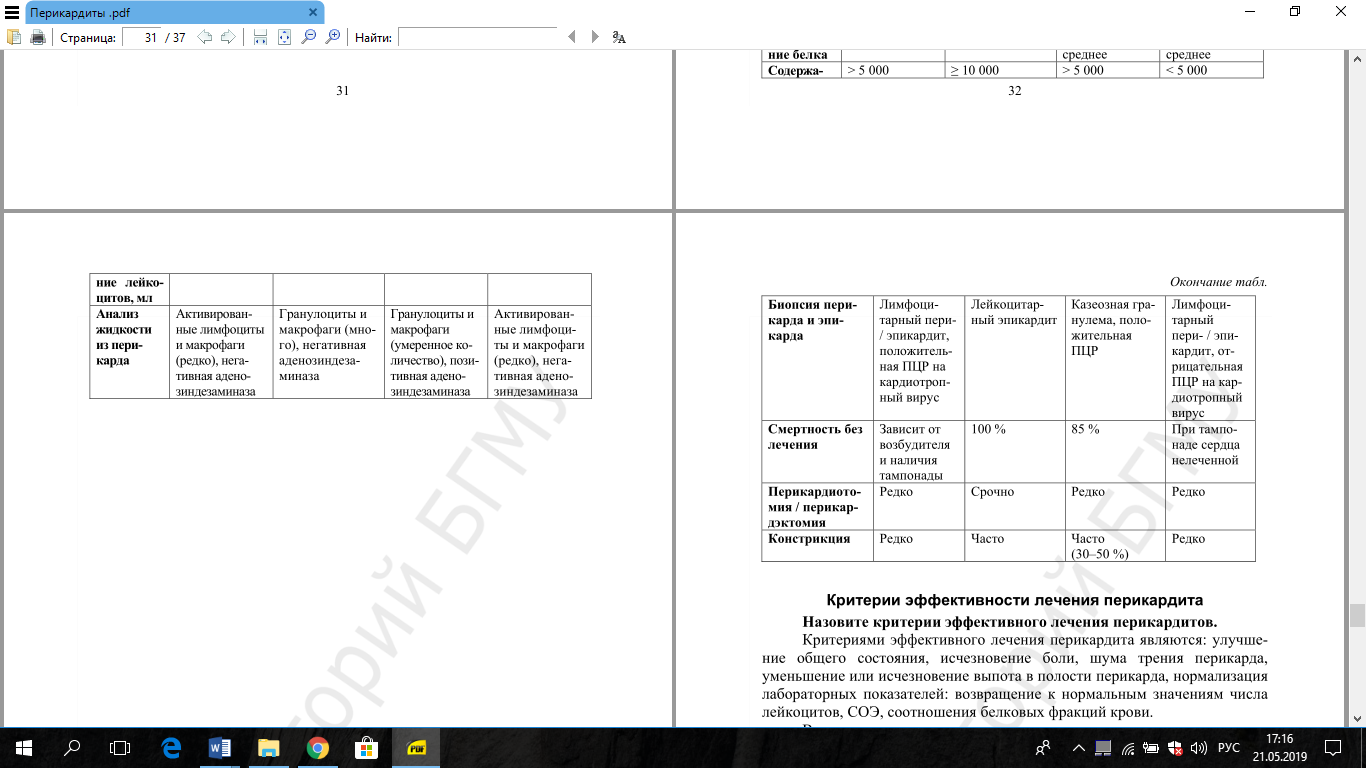
Б. По этиологии
I. Инфекционный перикардит
1. Бактериальный:
а) «неспецифический»
б) специфический, в том числе туберкулезный
2. Вирусный
3. Грибковый
4. При паразитарных и других инфекциях
II. Неинфекционный перикардит
1. Метаболический (при уремии, микседеме, аддисоническом кризе и др.)
2. Аллергический:
а) при ревматизме, диффузных заболеваниях соединительной ткани, системных васкулитах
б) при сывороточной болезни и лекарственный
в) связанный с повреждением сердца (при постинфарктном, постперикардиотомическом синдромах)
3. При остром инфаркте миокарда
4. При воздействии физических факторов:
а) травматический
б) радиационный
5. При опухолях перикарда
6. При некоторых других заболеваниях (семейная средиземноморская лихорадка, болезнь Уиппла, талассемия, панкреатит и др.).
Патогенез
В норме полость перикарда содержит перикардиальную жидкость, по составу близкую к плазме крови. Объём жидкости составляет 5-30 мл. Жидкость служит «смазкой», которая уменьшает трение между листками.
Первым развивается экссудативный перикардит. Происходит пропотевание дополнительной жидкости в полость перикарда. Увеличивается давление в полости перикарда, и, как следствие, сердце сдавливается снаружи. Нарушается диастолическая функция миокарда, сердце полностью не расслабляется в диастолу. Начинает нарастать сердечная недостаточность.
Если этот процесс развивается быстро, в течение часов или дней, развивается тампонада сердца. Это смертельно опасное осложнение, при котором жидкость в полости перикарда так сдавливает миокард, что он в диастолу не может расправиться, и, как следствие, больше не способен перекачивать кровь.
Вторым этапом перикардита является так называемый «сухой перикардит». Если накопление воспалительной жидкости было небольшим и не влияло на состояние больного, он может его не заметить. Постепенно, после затихания воспалительного процесса, объём жидкости в перикарде возвращается к норме, но содержащиеся в ней белковые включения остаются в полости перикарда. Формируются так называемые фибриновые спайки. Участки перикарда, где произошло активное отложение белка, слипаются, и впоследствии срастаются. Подобные спайки препятствуют свободному движению сердца в полости перикарда. При достаточно большом количестве спаек могут развиваться различные серьёзные осложнения, вызванные невозможностью сердца полноценно сокращаться.
-
Сухой перикардит. Клиническая картина. Диагностика. Принципы лечения.
Острый фибринозный (сухой) перикардит
Клиника. Для фибринозного перикардита характерны триада: боль в грудной клетке, шум трения перикарда и изменения на ЭКГ.
Жалобы. Основным симптомом является боль в грудной клетке. Она связана с раздражением чувствительных рецепторов левого диафрагмального нерва.
Локализуется обычно за грудиной и может иррадиировать в шею, спину, левое плечо. Иногда она ощущается в надчревной области верхушки сердца. Боль носит постоянный характер, а по своей интенсивности варьирует от слабой до нестерпимой. Боль облегчается в положении сидя с наклоном туловища кпереди или в коленно-локтевом положении. Из-за болезненного вдоха больные часто дышат поверхностно, что может сопровождаться ощущением нехватки воздуха. Боль обычно возникает внезапно. Иногда за несколько дней ей предшествует неопределенное недомогание. У половины больных болевой синдром отсутствует или слабо выражен и быстро исчезает.
У ряда пациентов отмечаются также различные общие симптомы, связанные с основным заболеванием, - повышение температуры тела, слабость, иногда похудание. При объективном исследовании ведущим и патогномоничным признаком является шум трения перикарда. Он имеет характерный скребущий тембр.
Диагностика.
Изменения на ЭКГ, как и шум трения перикарда, могут быть единственным признаком заболевания. Отражается на ЭКГ в виде подъема сегмента ST и запаздывание реполяризации субэпикардиальных слоев вызывает инверсию зубца Т. Подъем сегмента ST является частым и ранним признаком, появляется у 90% больных в первые часы после возникновения болевого синдрома.
Его характерными особенностями являются:
1) конкордантность, т.е. регистрация в отведениях, отражающих потенциалы всех сегментов левого желудочка – 1,11, аVL, aVF, V2-6;
2) форма дугой книзу;
3) небольшая амплитуда – менее 5 мм.
Через несколько дней сегмент ST возвращается к изолинии, после чего на его месте формируются симметричные отрицательные зубцы Т. Они сохраняются несколько недель или месяцев, по-видимому, отражая относительно стойкое повреждение субэпикарда.
При рентгенологическом исследовании и эхокардиографии увеличение сердца или его отделов не характерно. Иногда как исход воспаления на ЭхоКГ может определяться утолщение перикарда.
Лабораторные изменения определяются основным заболеванием. Возможны неспецифические воспалительные сдвиги, иногда небольшое повышение активности изофермента МВ КФК в крови как следствие поверхностного миокардита.
Течение. Течение острого идиопатического перикардита у большинства больных доброкачественное. Полное выздоровление наблюдается даже без лечения. Возможны, однако, рецидивы, по-видимому, опосредованные аутоиммунными механизмами, и прогрессирование заболевания с развитием экссудативного перикардита.
Лечение этиотропное – основного заболевания и симптоматическое перикардита. Последнее заключается преимущественно в назначении нестероидных противовоспалительных препаратов. У единичных больных при отсутствии противопоказаний, связанных с активной инфекцией, в связи с выраженной болью и высокой лихорадкой прибегают к глюкокортикостероидам. Преднизолон по 40-60 мг в сутки внутрь назначают коротким курсом с полной отменой в течение 1-2 нед.
-
Экссудативный перикардит. Клиническая картина. Диагностика. Принципы лечения.
Острый экссудативный перикардит без тампонады сердца
Клиника.
Основными жалобами являются:
1) боль в грудной клетке;
2) одышка;
3) общие симптомы, связанные с причиной поражения перикарда.
Характерный для острого перикардита болевой синдром может исчезать при накоплении выпота либо, наоборот, появляться при его большом количестве, возможно, вследствие растяжения перикарда.
Одышка не выражена и связана с болью, механическим сдавлением бронхов и паренхимы легких.
Общие симптомы – повышение температуры тела, слабость, похудание и другие – могут быть резко выражены.
Реже при значительном объеме выпота отмечаются также симптомы сдавления соседних органов:
1) дисфагия из-за сдавления пищевода;
2) сухой кашель рефлекторного характера, связанный с увеличением давления на трахею;
3) осиплость голоса вследствие раздражения возвратного нерва.
При объективном исследовании определяются:
1) шум трения перикарда;
2) тахипноэ;
3) признаки наличия жидкости в полости перикарда. Шум трения перикарда может сохраняться даже при значительном выпоте, поскольку жидкость собирается преимущественно книзу и кзади от сердца, тогда как кпереди от него листки перикарда длительное время находятся в соприкосновении друг с другом.
Клинические признаки наличия выпота в перикарде без сдавления сердца и нарушения его диастолического наполнения (т.е. тампонады) включают:
1) набухание шейных вен и повышение ЦВД, обычно умеренное;
2) расширение тупости сердца во все стороны с изменением ее границ в зависимости от положения тела. (При переходе из горизонтального положения в положение стоя или сидя зона притупления во втором-третьем межреберье сокращается, расширяясь на 2- 4 см и более в третьем-четвертом межреберье. Угол между правой границей сердечной тупости и печеночной тупостью (угол Эбштейна) становится тупым.) Из-за наличия жидкости сердечная тупость приобретает выраженный, «деревянный» характер;
3) ослабление верхушечного толчка и его смещение кверху до третьего-четвертого межреберья и кнутри от границ сердечной тупости.
4) ослабление звучности сердечных тонов не является обязательным признаком и больше характерно для миогенной дилатации сердца;
5) притупление перкуторного тона с усилением голосового дрожания и бронхофонии и очагом бронхиального дыхания слева книзу от угла лопатки (признак Эварта). Обусловлено сдавлением экссудатом нижней доли левого легкого. При наклоне больного кпереди легкое расправляется.
Диагностика.
Изменения на ЭКГ, связанные с наличием выпота, неспецифичны и включают:
1) низкий вольтаж зубцов;
2) сглаженность, уплощение, двухфазность или инверсию зубцов Т как следствие давления жидкости на субэпикардиальный миокард и его воспаление;
3) электрическую альтернацию. Изменение амплитуды и полярности комплексов QRS в одном и том же отведении связано с увеличением амплитуды перемещения сердца в переполненной жидкостью полости перикарда;
4) синусовую тахикардию, не соответствующую выраженности повышения температуры тела и одышки, либо, реже, брадикардию в результате раздражения блуждающего нерва.
При рентгенологическом исследовании характерно увеличение тени сердца в обе стороны, которое в динамике развивается быстро и сердце может достигать огромных размеров (cor bovinum), не сопровождаясь выраженными клиническими признаками нарушения насосной функции. В передне-задней проекции сердце имеет шаровидную форму, образуя острый угол с диафрагмой, в отличие от треугольной формы при хроническом экссудативном перикардите. Дуги сердечной тени сглажены, пульсация ослаблена.
Эхокардиография. Скопление жидкости между листками перикарда вызывает их разъединение с образованием эхо-свободного пространства вокруг желудочков сердца. Выпот в перикард и утолщение его листков хорошо визуализируются при компьютерной томографии и ядерно-магнитном резонансе.
Осложнения. Основным осложнением острого экссудативного перикардита является тампонада сердца. Примерно в 1\3 случаев возникает пароксизмальная мерцательная аритмия или суправетрикулярная тахикардия, что связывают с распространением воспаления на миокард предсердий.
Лечение обязательно проводят в стационаре.
Оно зависит от причины перикардита и выраженности нарушений гемодинамики и включает:
1) лечение основного заболевания с помощью антибиотиков, туберкулостатических и химиопрепаратов, гемодиализа и др.;
2) симптоматическую и отчасти патогенетическую терапию нестероидными противовоспалительными средствами и глюкокортикостероидами. Лечение обычно начинают с относительно больших доз – 60-80 мг преднизолона в сутки внутрь – и проводят коротким курсом с быстрым снижением дозы до полной отмены в течение 2-4 нед.;
3) эвакуация выпота из полости перикарда. Показана при первых признаках тампонады сердца, а также при большом объеме выпота, который вызывает дискомфорт и не рассасывается в течение 2-3 нед. Обязательным показанием является также гнойный перикардит. Если, несмотря на повторные пункции, жидкость продолжает быстро накапливаться, прибегают к перикардэктомии.
-
Констриктивный перикардит. Клиническая картина. Диагностика. Принципы лечения.
Клиника. В основе лежит препятствие венозного притока к сердцу, преимущественно его правым отделам, и снижение МОС.
Пациенты жалуются на увеличение живота и чувство тяжести в правом подреберье, которые, в отличие от застойной сердечной недостаточности, предшествуют отекам нижних конечностей. Большинство пациентов беспокоят также слабость, утомляемость и одышка при физической нагрузке вследствие умеренной легочной гипертензии и фиксированного МОС. В запущенных случаях отмечаются похудание и диспепсия.
При физическом исследовании:
1. Гепатомегалия, асцит и периферические отеки.
2. Высокое венозное давление и изменения венного пульса. Шейные вены резко набухшие вследствие значительного повышения ЦВД, которое составляет обычно 250-300 мм.рт.ст. и является наиболее постоянным признаком заболевания. На вдохе набухание шейных вен и ЦВД возрастают. Этот феномен носит название признака Кусмауля.
3. Частый малый пульс.
4. Изменения верхушечного толчка. Верхушечный толчок обычно отсутствует. Такой диастолический верхушечный толчок образуется в момент резкого прекращения дальнейшего наполнения сердца из-за противодействия со стороны неподатливого перикарда.
5. Перикард-тон. Этот добавочный тон в период протодиастолы специфичен для констриктивного перикардита.
Диагностика.
На ЭКГ – низкий вольтаж комплекса QRS, уплощение или инверсия зубцов Т во многих отведениях, отклонение электрической оси сердца вправо, двухгорбый зазубренный зубец Р, напоминающий P-mitrale, и изредка – признаки гипертрофии правого желудочка.
При рентгенологическом исследовании размеры сердца не изменены или умеренно увеличены. Часто отмечается дилатация верхней полой вены, реже – небольшое увеличение предсердий. Пульсация сердца резко ослаблена. Патогномоничным рентгенологическим признаком является отложение в перикарде кальция в виде отдельных очагов или ободка в области атриовентрикулярной борозды, диафрагмальной и стернальной поверхностей правого или левого желудочка за исключением верхушки.
Изменения данных ЭхоКГ:
1) утолщение перикарда;
2) отсутствие расширения левого желудочка во второй половине диастолы;
3) парадоксальное движение межжелудочковой перегородки в период систолы при отсутствии объемной перегрузки правого желудочка.
Компьютерная томография и ядерно-магнитный резонанс служат надежным методами визуализации утолщения перикарда, которое является ценным диагностическим признаком констриктивного перикардита.
Катетеризация желудочков. Диагностическое значение имеет выявление нарушения позднего диастолического наполнения (синдрома рестрикции).
При лабораторном обследовании у значительной части больных определяются признаки печеночной недостаточности – гипоальбуминемия, повышение уровня билирубина и мочевины, положительная бромсульфолеиновая проба.
Течение и осложнения. К возможным осложнениям констриктивного перикардита относятся:
1) мерцательная аритмия. Отмечается в 30-40% случаев и обусловлена, вероятно, вовлечением в патологический процесс миокарда предсердий;
2) миокардиальная недостаточность. Развивается при длительном течении заболевания и наиболее ярко проявляется после перикардиоэктомии, ухудшая ее результаты;
3) кардиальный цирроз печени. Возникает при длительном и выраженном венозном застое в печени;
4) энтеропатия вследствие нарушения лимфатического оттока от тонкой кишки из-за выраженного повышения венозного давления. Может приводить к значительной потере белка, что усугубляет асцит и периферические отеки, вплоть до развития нефротического синдрома.
Лечение. Единственно эффективным является хирургическое лечение – перикардэктомия. Активная мочегонная терапия и парацентез связаны с риском резкого снижения давления наполнения желудочков и падения МОС, вплоть до развития гиповолемического шока.
-
Осложнения перикардитов. Тампонада сердца. Показания к пункции перикарда и хирургическому лечению. Исходы перикардитов. Прогноз.
Тампонада сердца
Тампонада сердца – это осложнение экссудативного перикардита, при котором давление в перикарде повышается настолько, что создает значительное препятствие притоку крови в желудочки и вызывает нарушение их диастолического наполнения.
Этиология. Наиболее частой причиной тампонады сердца является кровотечение в перикард (гемоперикард) после хирургических операций.
Клиника. Проявления тампонады сердца обусловлены малым МОС и застоем в системным венах.
Жалобы неспецифичны. Наблюдаются одышка, слабость, головокружение, а при медленном развитии тампонады – также чувство тяжести или боль в надчревной области и в правом подреберье и увеличение живота. АД имеет тенденцию к снижению, но в начальных стадиях может сохраняться в пределах свыше 100 мм.рт.ст. за счет артериолярной вазоконстрикции.
Важное диагностическое значение имеет парадоксальный пульс вследствие снижения систолического АД на вдохе более чем на 10 мм.рт.ст. Верхушечный толчок ослаблен, иногда не определяется. Тоны сердца глухие, может сохраняться шум трения перикарда. Добавочные тоны, как и застойные хрипы в легких, не характерны. При хронической тампонаде отмечаются увеличение печени и асцит. Асцит предшествует периферическим отекам, что имеет важное дифференциально-диагностическое значение.
Основным осложнением тампонады является шок.
Лечение. Как угрожающее жизни состояние тампонада сердца требует неотложного лечения – перикардиоцентеза. Он показан во всех случаях тампонады и снижения систолического АД более чем на 30 мм.рт.ст. от его обычного уровня. Чаще всего перикардиоцентез производят из субксифоидального доступа или при пункции в четвертом межреберье слева. Особенно выраженный клинический эффект дает аспирация первых 25-50 мл жидкости.
Прогноз. Нераспознанная тампонада сердца является фатальной. Однако при своевременном оказании помощи ближайший прогноз обычно благоприятен. Исключение составляют случаи разрыва сердца, его значительной травмы и расслоения аневризмы аорты. Отдаленный прогноз зависит от генеза поражения перикарда.