Материал: vopros-otvet_vnutrennie
— инфаркт почек;
— иммунные комплексы и васкулитный гломерулонефрит;
— нарушение гемодинамики на фоне СН или сепсиса.
2. Лечебно-диагностические процедуры:
— нефротоксичность антибактериальных лекарственных средств;
— нефротоксичность контрастных веществ, используемых с диагно-
стической целью.
Вторая группа факторов должна быть особенно тщательно учтена с
точки зрения коррекции дозы антибактериальных препаратов по цифрам клиренса креатинина, анамнеза предыдущей почечной недостаточности.
При назначении диагностических процедур следует помнить о возможных побочных явлениях и осложнениях при выполнении рентген-контрастных исследований.
Иммунные осложнения
Частыми, до 15 % случаев симптомами ИЭ являются артралгии, миалгии, боль в спине. Указанные симптомы могут являться первыми проявлениями заболевания. При диагностике спондилита (наиболее часто встречается в случае стрептококковой инфекции) с магнитно-резонансно-томографической верификацией необходимо выполнить ЭхоКГ для исключения патологии сердца. И наоборот, у пациентов с ИЭ при возникновении болей в спине необходимо выполнение компьютерной томографии или магнитно-резонансной томографии для исключения пиогенного спондилодисцита.
Абсцесс селезенки
Абсцессы селезенки являются редким осложнением, несмотря на то, что эмболии селезенки встречаются довольно часто. У пациентов с ИЭ с сохранением стойкой лихорадки и бактериемией необходимо исключить данное осложнение. При наличии крупных абсцессов, не поддающихся лечению, разрыве селезенки может быть рассмотрен вопрос об удалении селезенки.
Миокардит, перикардит
Клинические проявления СН зачастую могут быть обусловлены по-
вреждением миокарда, развитием миокардита на фоне образования абсцессов. Ангиоспазм, эмболия коронарных артерий — причина развития инфаркта миокарда у пациентов с ИЭ без предшествующей патологии сердечно-сосудистой системы. Желудочковые нарушения ритма являются неблагоприятным прогностическим фактором.
Вовлечение в патологический процесс перикарда является редким ос-
ложнением ИЭ. При инфицировании золотистым стафилококком может развиваться гнойный перикардит, методом лечения которого является хирургическое дренирование.
Лечение указанных осложнений осуществляется посиндромно с учетом клинической картины
-
Инфекционный эндокардит. Медикаментозное лечение (этиотропное, патогенетическое, симптоматическое). Показания к хирургическому лечению. Профилактика в группах риска.
ИЭ — воспалительное заболевание инфекционной природы, характеризующееся преимущественным поражением клапанов сердца, пристеночного эндокарда и эндотелия крупных сосудов, протекающее по типу сепсиса с токсическим поражением органов, развитием иммунопатологических реакций, эмболических и других осложнений.
В терапии ИЭ выделяют консервативное и хирургическое лечение.
Медикаментозная терапия должна быть этиотропной, патогенетически обоснованной и по показаниям симптоматической. Успешное консервативное лечение зависит от ликвидации инфекционного агента антибактериальными препаратами. Хирургическое вмешательство способствует удалению зараженных тканей, дренированию абсцессов.
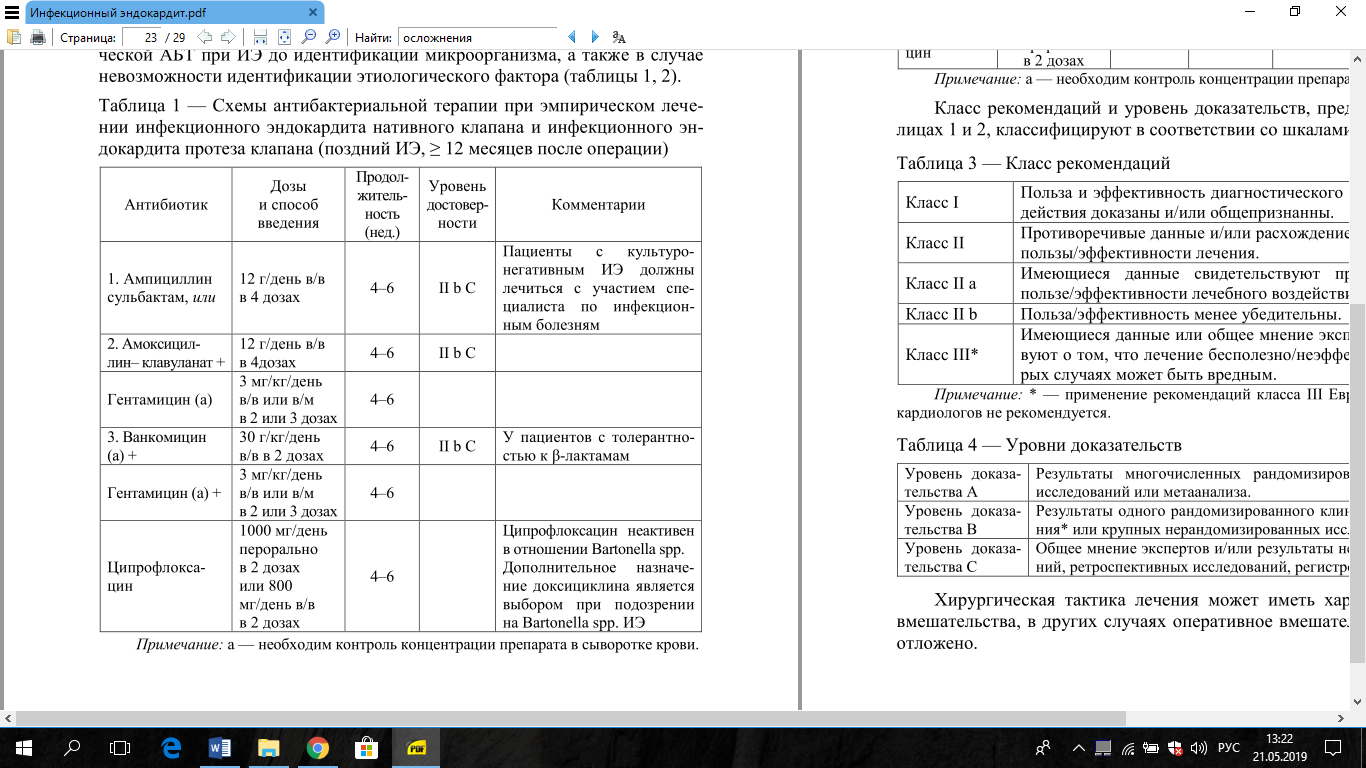
Основой консервативной терапии ИЭ являются антибактериальные
лекарственные средства. Эффективная АБТ возможна при выполнении
следующих условий:
— использование антибактериальных лекарственных средств с учетом
чувствительности к ним микроорганизмов;
— раннее начало приема в адекватных дозах;
— комбинированная терапия двух или трех бактерицидных антибио-
тиков с парентеральным путем введения;
— соблюдение оптимальных сроков лечения (не менее 4–6 недель при
своевременно начатом лечении и 8–10 недель при поздно начатом лечении);
— коррекция антибактериальной терапии, доз применяемых препара-
тов с учетом функции почек;
— определение антибиотикограммы при положительной гемокульту-
ре с последующей коррекцией терапии.
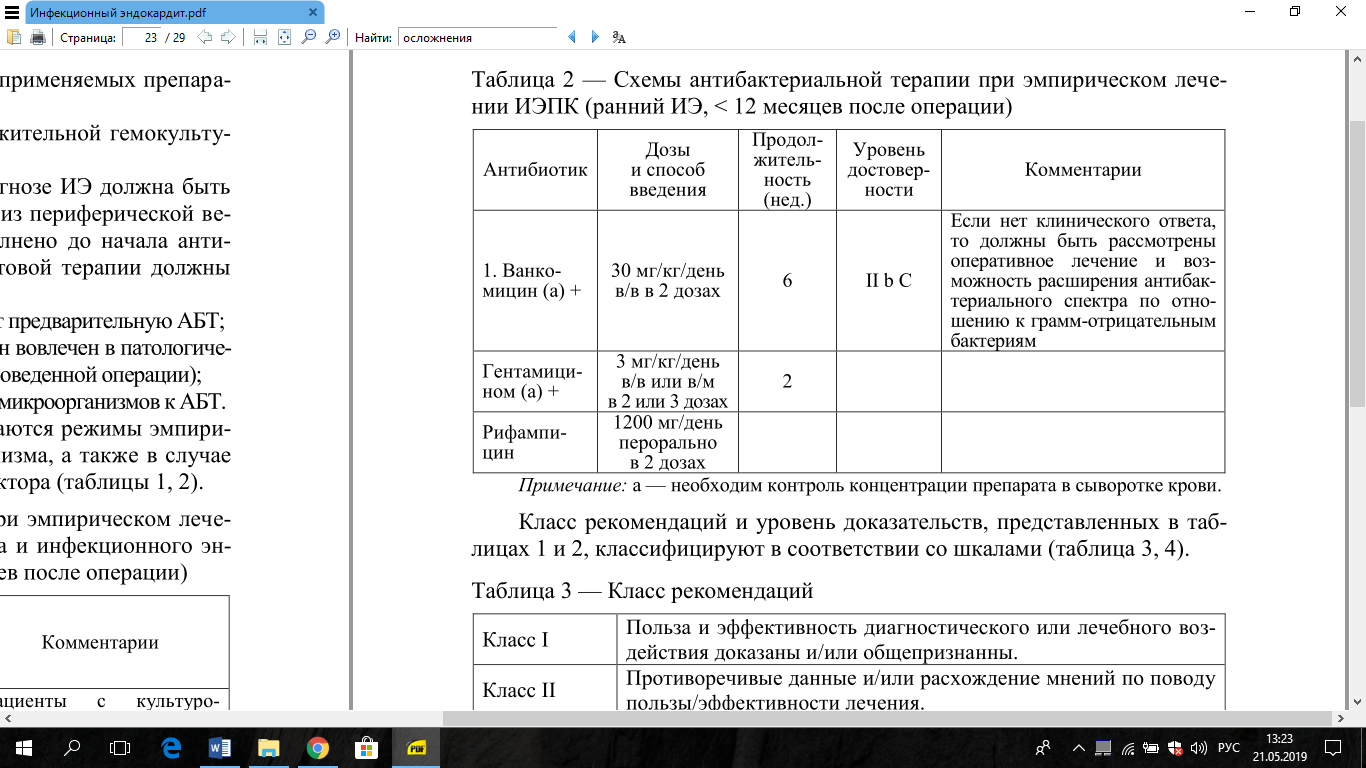
Эмпирическая терапия при установленном диагнозе ИЭ должна быть
начата незамедлительно. Три забора анализа крови из периферической вены с 30-минутным интервалом должно быть выполнено до начала анти-биотикотерапии. Для адекватного назначения стартовой терапии должны быть учтены несколько условий:
— необходимо уточнить принимал или нет пациент предварительную АБТ;
— уточнить нативный или протезированный клапан вовлечен в патологиче-
ский процесс (в случае протезированного — давность проведенной операции);
— эпидемиологическая обстановка, резистентность микроорганизмов к АБТ.
Хирургическая тактика лечения может иметь характер экстренного
вмешательства, в других случаях оперативное вмешательство может быть
отложено.
Тремя основными показаниями для выполнения раннего хирургического вмешательства при ИЭ являются:
— СН;
— неконтролируемая инфекция;
— профилактика эмболических осложнений.
Хирургическое лечение используется у половины пациентов с ИЭ. Так как выявление лиц, нуждающихся в раннем хирургическом вмешательстве, часто затруднено, консультация кардиохирурга рекомендована с целью определения лучшей стратегии лечения пациента в каждой индивидуальной ситуации.


-
Миокардиты. Определение. Классификация (инфекционные и неинфекционные миокардиты). Этиология и патогенез. Клинические проявления. Электро- и эхокардиографическая диагностика. Значение инструментальных (рентгенологических), лабораторных и морфологических методов диагностики. Дифференциальная диагностика.
Миокардит – это поражение сердечной мышцы, преимущественно воспалительного характера, обусловленное опосредованным через иммунные механизмы воздействием инфекции, паразитарной или протозойной инвазии, химических и физических факторов, а также возникающее вследствие аллергических и иммунных заболеваний.
Инфекционные:
• вирусные: вирусы Коксаки А и В, ЕСНО-вирусы, гриппа А и В, цитомегаловирус, вирусы полиомиелита, Эпштейна—Барр, иммунодефицита человека;
• бактериальные, риккетсиозные, спирохетозные: бета-гемолитические стрептококки, Corynobacterium diphtheriae , Mycoplasma pneumoniae , Coxiella burnetii (лихорадка Q), Rickettsia rickettsii (пятнистая лихорадка скалистых гор), Borrcllia burgdorferi (болезнь Лайма);
• протозойные: Tripanosoma cruzj (болезнь Чагаса), Toxoplasma gondii ;
• метазойные (трихинеллез, эхинококкоз);
• грибковые (кандидоз, криптококкоз, аспергиллез).
Неинфекционные:
• аллергические (антибиотики, сульфаниламиды, метилдопа, противотуберкулезные препараты, вакцины и сыворотки);
• токсические (кокаин, доксорубицин, антидепрессанты, при действии избытка катехоламинов — при феохромоцитоме и др.).
(ДРУГИЕ КЛАССИФИКАЦИИ, В ВОПРОСЕ ИХ НЕТ, НА ВСЯКИЙ)
По нозологической принадлежности:
• первичные (изолированные):
• вторичные (симптоматические) — как проявление системного (или общего) заболевания.
По патогенезу:
• инфекционные;
• токсические;
• аллергические (иммунные);
• смешанного характера.
По локализации:
• паренхиматозные;
• интерстициальные.
По распространенности:
• очаговые;
• диффузные.
По течению:
•Острый
•Абортивный
•Рецидивирующий
•Латентно текущий
• Хронический
По исходам:
• выздоровление
• миокардитический кардиосклероз (сердечная недостаточность, нарушения ритма сердца);
• дилатанионная кардиомиопатия.
Этиология инфекционных миокардитов представлена различными микроорганизмами:
-
•Вирусы: энтеровирусы (Коксаки А и В, ECHO, полиомиелита), аденовирусы, арбовирусы, цитомегаловирусы, ВИЧ, вирусы гепатитов, гриппа, паротита, краснухи, кори, ветряной оспы, герпеса, инфекционного мононуклеоза (Эпштейна—Барр) и др.
-
•Бактерии: стрептококки, стафилококки, пневмококки, менингококки, гонококки, бактерии дифтерии, туберкулеза, бруцеллеза и др.
-
•Спирохеты (сифилис, лептоспироз, возвратный тиф, боррелиоз).
-
•Риккетсии (сыпной тиф, лихорадка Q).
-
•Простейшие и гельминты (токсоплазмоз, трипаносомоз (болезнь Чагаса), трихинеллез, цистицеркоз и др).
-
•Грибки (актиномикоз, кандидоз, кокцидиоидомикоз, аспергиллез и др.).
Клиника во многом определяется этиологией, распространенностью и глубиной процесса. Его проявления могут варьировать от отсутствия признаков сердечной недостаточности до клинической картины тяжелой недостаточности кровообращения и сложных нарушений ритма и проводимости.
Жалобы: одышка, сердцебиение, кардиалгии, боль в правом подреберье.
Анамнез: хронологическая связь с перенесенной инфекцией, связь с другими потенциальными этиологическими факторами.
Осмотр, перкуссия: бледность, акроцианоз, патологические формы пульса, кардиомегалия, гепатомегалия, отеки.
Аускультация: тахикардия; реже - брадикардия, аритмия; ослабление 1-го тона, глухие тоны; систолический шум митральной регургитации, ритм галопа.
Лабораторные методы (анализ крови).Повышенная СОЭ (60%); лейкоцитоз (25%); повышение уровня МВ-изофермента КФК (12%); повышение концентрации тропонина J. По некоторым источникам чувствительность теста с сердечным тропонином J достигает 34%, специфичность – 89%, положительная диагностическая значимость – 82%.
ЭКГ: синусовая тахикардия, снижение вольтажа, изменения величины и продолжительности зубца Р, изменения фазы реполяризации (диффузные, локализованные), нарушения ритма, очаговые изменения в миокарде, блокады ножек пучка Гиса, блокады АV-проводимости, дисфункция синусового узла.
Эхокардиография (ЭхоКГ): увеличение полостей сердца, отечность миокарда, глобальные и сегментарные нарушения сократимости миокарда, дисфункции клапанов.
Рентген: увеличение размеров сердечной тени, признаки застоя в малом круге кровообращения.
Для диагностика острых диффузных миокардитов указанные диагностические критерии делятся на две группы: большие и малые.
К большим критериям относят хронологическую связь перенесенной инфекции с появлением в течение последующих 7-10 и более дней кардиомегалии, застойной сердечной недостаточности, кардиогенного шока, синдрома Морганьи - Адамса - Стокса, патологических изменений на ЭКГ (нарушения ритма, проводимости и др.), повышения активности кардиоспецифических ферментов в сыворотке крови.
Малые критерии - лабораторное подтверждение факта перенесенной инфекции, появление тахикардии, ослабления I тона, ритма галопа. Сочетание признаков перенесенной инфекции и двух больших критериев или одного большого и двух малых считается достаточным для постановки диагноза "миокардит".
(тут мало диф диагностики + инет)
При дифференциальном диагнозе миокардита с ишемической кардиомиопатией и постинфарктным кардиосклерозом с выраженными клиническими проявлениями недостаточности кровообращения следует обращать внимание на
-характер болевого синдрома в грудной клетке,
-его связь с физической нагрузкой
-и реакцию на прием коронарных вазодилататоров (нитраты, антагонисты кальция),
-сопутствующие симптомы воспаления,
-наличие стенокардии и инфаркта миокарда в анамнезе.
Выявление признаков рубцовых изменений на ЭКГ в этой ситуации может с равной вероятностью указывать как на перенесенный ранее инфаркт миокарда, так и на миокардит. В сложных случаях проводят коронароангиографию и биопсию миокарда.
Дифференцируя хронический миокардит с дилатационной кардиомиопатией, следует учитывать наличие общих симптомов воспаления (лихорадка, лейкоцитоз, увеличение СОЭ) и появление симптомов воспаления и аутоиммунного поражения других органов (артралгии, миалгии, плеврит, нефрит).
-
Принципы лечения миокардитов. Показания для применения глюкокортикостероидов. Исходы. Прогноз. Профилактика.
Принциты лечения миокардитов
Несмотря на то, что, теоретически, лечение миокардита должно быть направлено на устранение его причины, эффективность такой специфической терапии была подтверждена только в ходе выполнения ограниченного числа исследований, включавших больных с такими воспалительными заболеваниями миокарда, как саркоидоз и гигантоклеточный миокардит.
Специфическая терапия. Применяют иммуносупрессивную терапию, например, у больных с гигантоклеточным миокардитом или саркоидозом. В случае гигантоклеточного миокардита сочетанное применение иммуносупрессантов (циклоспорина и кортикостероидов) может улучшить в целом неблагоприятный прогноз.
Начальная лекарственная терапия должна соответствовать современным рекомендациям по лечению больных с СН. Стандартный режим терапии больных с СН, который включает применение -блокаторов, диуретиков, ингибиторов ангиотензинпревращающего фермента (АПФ) и блокаторов рецепторов ангиотензина II (БРА), должна начинаться и подбираться в зависимости от функционального состояния больного по результатам оценки функционального класса по классификации NYHA (New York Heart Association).
Ингибиторы АПФ и БРА. За счет рано начатого приема препаратов, блокирующих ренин-ангиотензиновую систему, возможно уменьшение выраженности дезадаптивного ремоделирования сердца, а также уменьшение вероятности прогрессирования заболевания до дилатационной кардиомиопатии. Применение ингибитора АПФ каптоприла, а также БРА лозартана и олмесартана приводит к статистически значимому уменьшению выраженности воспаления, некроза и фиброза.
Диуретики используют для предупреждения перегрузки жидкостью. Применение торасемида приводит к замедлению прогрессирования миокардита за счет уменьшения выраженности фиброза, размера миоцитов и уровня миокардиальных белков, трансформирующих фактор роста 1, а также уровней коллагена III типа, альдостеронсинтазы, которые не связаны с действием препарата на почки.
-блокаторы. В острой фазе декомпенсации СН следует избегать применения -блокаторов, так же как и в очень раннем периоде лечения больных с фульминантным миокардитом. Применение карведилола оказывает защитное действие на сердце с аутоиммунным миокардитом за счет подавления воспалительных цитокинов, а также реализации антиоксидантных свойств, в то время как применение метопролола и пропранолола не приводит к подобным эффектам. У больных с предполагаемым миокардитом были получены данные, которые позволяют предположить о том, что отсутствие применения -блокаторов сопровождается плохим прогнозом.
Антагонисты минералокортикоидных рецепторов рекомендуют пациентам с систолической дисфункцией ЛЖ и стойкой СН, тяжесть которой соответствует II-IV функциональному классу по классификации NYHA. Были подтверждены противовоспалительные эффекты применения эплеренона, которые проявлялись в подавлении протеиназ, выделяемых тучными клетками, что приводило у уменьшению выраженности ремоделирования сердца за счет подавления образования фиброза.
Известно, что применение сердечных гликозидов у больных с СН систолической дисфункцией ЛЖ, соответствующей II-IV функциональному классу по классификации NYHA, приводит к снижению частоты развития осложнений. Следует помнить о том, что применение высоких доз дигоксина приводит к образованию провоспалительных цитокинов и усилению выраженности повреждения миокарда. Кроме того, прием дигоксина может ограничивать применение максимальной дозы -блокатора вследствие развития брадикардии или АВ блокады. Следовательно, следует избегать применения дигоксина у больных с остро развившейся СН, которая обусловлена вирусным миокардитом.
Антагонисты кальция при лечении больных с остро развившейся СН не рекомендуются. Следует, однако, отметить, что применение амлодипина оказывает защитное действие от повреждения миокарда за счет подавления чрезмерного образования оксида азота.
Нестероидные противовоспалительные средства (НПВС) и колхицин применяют в качестве противовоспалительных средств при лечении перикардитов в качестве «неспецифической» противовоспалительной терапии, но отсутствуют показания для использования таких препаратов для лечения больных с миокардитом. Следовательно, применение НПВС в минимально необходимых дозах можно рассматривать только при лечении больных с перимиокардитом, у которых отсутствуют какие-либо нарушения функции ЛЖ и имеются выраженные боли в грудной клетке, обусловленные перикардитом.
Имплантация электрокардиостимулятора и дефибриллятора
Установка временного электрокардиостимулятора (ЭКС) показана больным с острым миокардитом, у которых развивается атриовентрикулярная блокада II или III степени с клиническими проявлениями. При миокардите, обусловленном болезнью Лайма, может отмечаться вариабельность степени нарушения атриовентрикулярной проводимости. В любом случае при стойкой атриовентрикулярной блокаде III степени, частота развития которой в целом низкая, требуется имплантация постоянного ЭКС. При болезни Чагаса характерно развитие нарушений проводимости, которые прогрессируют вплоть до развития полной атриовентрикулярной блокады; при этом заболевании часто развиваются и угрожающие жизни желудочковые аритмии.
Роль противовирусной терапии
Теоретическим основанием для применения противовирусных препаратов для лечения больных с миокардитом могут быть данные о том, что большая часть миокардитов обусловлена вирусной инфекцией.
Прогноз при миокардитах весьма вариабелен и зависит от множества факторов – этиологии, гистологических и иммунологических характеристик, клинической картины, наличия осложнений, возможности применения способов искусственного кровообращения. Известно, что часто миокардит протекает бессимптомно и заканчивается полным выздоровлением. Благоприятный прогноз обычен для пациентов с острым или фульминантным течением заболевания (в случае успешной коррекции гемодинамической нестабильности). При хроническом течении у значительного количества больных развивается дилатационная кардиомиопатия и в данном случае прогноз обусловлен наличием симптомов хронической сердечной недостаточности. При возникновении нарушений сердечного ритма прогноз часто зависит от возможности проведения специфических вмешательств, в том числе имплантации различных устройств. К числу предикторов плохого прогноза относят увеличение комплекса QRS более 120 мс, наличие синкопальных состояний, низкого систолического артериального давления, повышение давления в легочной артерии, дисфункция правого желудочка. Риск неблагоприятного исхода увеличивается при положительном иммуногистохимическом исследовании и отсутствии бета-адреноблокаторов в комплексной терапии. Выявление вирусного генома и положительный ответ по Далласским критериям на прогноз не влияют. Прогноз при специфических миокардитах (дифтерия, саркоидоз, болезнь Чагаса и др.) зависит от ранней диагностики и начала патогенетической терапии.
Исходы миокардита у выживших больных включают 4 основных варианта:
- выздоровление,
- миокардитический кардиосклероз,
- дилатационная кардиомиопатия,
- внезапная смерть.
У большинства больных, перенесших миокардит, наступает полное выздоровление в течение первого года от начала болезни. Однако у многих больных сохраняются остаточные изменения на ЭКГ, выявляемые в покое, при ортостатической пробе или велоэргометрии, указывающие на развитие очагового или диффузного миокардитического кардиосклероза (особенно часто миокардитический кардиосклероз становится исходом миокардита, вызванного вирусом Коксаки). Отсутствие клинико-инструментальных признаков поражения миокарда не исключает наличия миокардитического кардиосклероза как потенциальной причины внезапной смерти в ближайшем или отдаленном периоде после перенесенного миокардита, о чем свидетельствуют патоморфологические исследования умерших. В настоящее время накопилось достаточно оснований предполагать, что значительная часть случаев дилатационной кардиомиопатии является исходом вирусных миокардитов.