Материал: vopros-otvet_vnutrennie
-
Инфекционный эндокардит. Определение. Эпидемиология. Этиология и патогенез. Патоморфология. Классификация. Группы и факторы риска. Клинические проявления основных синдромов, в том числе в зависимости от этиологического фактора, у лиц с протезированными клапанами, пожилого и старческого возраста, у ВИЧ-инфицированных и наркоманов.
ИЭ — воспалительное заболевание инфекционной природы, характеризующееся преимущественным поражением клапанов сердца, пристеночного эндокарда и эндотелия крупных сосудов, протекающее по типу сепсиса с токсическим поражением органов, развитием иммунопатологических реакций, эмболических и других осложнений.
Ранее ИЭ поражал пациентов молодого возраста, имеющих клапанные поражения, сейчас в большей степени заболевание затрагивает пациентов пожилого возраста
В развитых странах при современном уровне оказания медицинской
помощи появились новые предрасполагающие факторы развития ИЭ: протезы клапанов, внутривенное введение препаратов, расширение перечня
инвазивных диагностических процедур, сопряженных с риском бактериемии. Лидирующую позицию по этиологическому фактору в данных странах занял стафилококк.
Выделяют основные патогенетические факторы и патофизиологиче-
ские механизмы развития ИЭ:
1) повреждение эндотелия клапана;
2) бактериемия (преходящая бактериемия);
3) взаимодействие микро- и макроорганизма (адгезия и размножение
патогенных микроорганизмов, факторы защиты макроорганизма).;
4) развитие сердечной недостаточности.
Выделяют 2 патофизиологических механизма повреждения эндокарда.
Первый механизм представляет собой механическое повреждение эндокарда турбулентным потоком крови при пороках сердца, катетерами или электродами. Дегенеративные изменения клапанного аппарата у пожилых пациентов может способствовать адгезии микроорганизмов.
Вторым механизмом развития эндокардита является воспаление эндотелия без повреждения клапана.
В патогенезе ИЭ большое значение имеет факт быстрого разрушения клапанного аппарата сердца, септическое поражение миокарда, перикарда.
Это приводит к формированию недостаточности клапана, нарастанию СН, так как миокард не успевает приспособиться к резкому нарушению гемодинамики. Важным звеном патогенеза СН является увеличение постнагрузки при длительном повышении периферического сосудистого сопротивления.


В клин практике используется:
1. Клинико-морфологическая форма:
— первичный ИЭ — возникающий на интактных клапанах сердца;
— вторичный ИЭ — возникающий на фоне существующей патологии
клапанов сердца в результате предшествующего ревматического, атеро-
склеротического поражения, либо перенесенного ранее ИЭ.
2. По этиологическому фактору:
— стрептококковый;
— стафилококковый;
— энтерококковый и т. д.
3. По течению заболевания:
— острое (длительностью менее 2 месяцев);
— подострое (длительностью более 2 месяцев);
— затяжной ИЭ (употребляется крайне редко, в значении маломани-
фестного подострого течения ИЭ).
4. В особые формы ИЭ выделяют:
— нозокомиальный ИЭ;
— ИЭПК;
— ИЭ у лиц с имплантированными внутрисердечными устройствами
(ЭКС и/или КД);
— ИЭ у лиц с трансплантированными органами;
— ИЭ у наркоманов;
— ИЭ у лиц пожилого и старческого возраста (марантический).
Одной из характеристик патологического процесса при ИЭ является
степень его активности. Последняя устанавливается на основании клинических и лабораторных, в том числе иммунологических признаков, отражающих степень деструкции эндотелиальной поверхности. В национальных рекомендациях 2010 г. предложено три степени активности, во многом характеризующие клиническое течение и прогноз заболевания.
Первая (1) — минимальная — степень активности ИЭ диагностируется по наличию:
— субфебрильной температуры;
— минимальной длительной бактериемией;
— незначительной диспротеинемии (гамма-глобулины < 25 %);
— СОЭ до 30 мм/час;
— незначительной концентрации в крови — менее 40 мг % — СРБ.
Вторая (2) — умеренная — степень активности ИЭ характеризуется:
— фебрильной лихорадкой;
— массивной кратковременной бактериемией;
— значимой диспротеинемией (гамма-глобулины > 25 %);
— СОЭ до 40 мм/ч;
— анемией;
— тромбоцитопенией;
— высокими концентрациями СРБ (до 90 мг %).
Третья (3) — максимальная — степень активности ИЭ отличается:
— гектической лихорадкой;
— массивной, длительной (часто — полимикробной) бактериемией;
— увеличением концентрации альфа2-глобулинов (> 15 %);
— СОЭ свыше 40 мм/ч;
— анемией;
— тромбоцитопенией;
— крайне высокими (> 90 мг %) концентрациями СРБ
Категория высокого риска:
1) протезированные клапаны сердца;
2) предшествующий ИЭ;
3) врожденные пороки сердца «синего типа»;
4) хирургически установленный пульмональный шунт;
5) приобретенные пороки сердца (в том числе ревматические).
Категория умеренного (промежуточного) риска:
1) другие врожденные пороки сердца;
2) гипертрофическая кардиомиопатия;
3) ПМК с регургитацией и (или) утолщением его створок (миксома-
тозная дегенерация створок МК).
Категория минимального риска:
1) изолированный дефект межпредсердной перегородки;
2) хирургически корригированный дефект межпредсердной перего-
родки, дефект межжелудочковой перегородки;
3) предшествующее аортокоронарное шунтирование;
4) ПМК без регургитации;
5) предшествующая ревматическая лихорадка без клапанной дисфункции;
6) имплантированный ЭКС и/или КД.
В ситуации: бактериемия, повреждение эндокарда, иммунодефицит-
ное состояние — ИЭ также может развиваться при следующих состояниях:
— интоксикация; наркомания; алкоголизм; ВИЧ-инфекция;
— пожилой и старческий возраст;
— прием иммунодепрессантов (ГКС, цитостатики);
— длительно стоящие катетеры центральных вен;
— сахарный диабет;
— солидные опухоли;
— синдром диссеминированного внутрисосудистого свертывания;
— трансплантация органов;
— инфицированные кожные заболевания;
— программный гемодиализ;
— медицинские вмешательства на мочевыводящих путях и толстом
кишечнике.
Классическая клиническая картина ИЭ представлена рядом синдромов:
• Синдром воспалительных изменений и септицемии: лихорадка с
ознобами, геморрагические высыпания, петехии на коже конечностей, над ключицами, на слизистой оболочке щек, нѐба; подногтевые кровоизлияния, положительные симптомы жгута и щипка, наличие патогномоничных для ИЭ проявлений в виде симптома Лукина — Либмана (петехии с белым центром на переходной складке конъюнктивы нижнего века), пятен Дженуэя (безболезненные геморрагические пятна размером 1–4 мм, расположенные на ладонях и подошвах), узелков Ослера (болезненные узелки синюшно-красного цвета на ладонях и подошвах), пятен Рота (кровоизлияния овальной формы с бледным центром на сетчатке рядом с диском зрительного нерва) неспецифические острофазовые показатели, положительная гемокультура возбудителя.
• Интоксикационный синдром: общая слабость, повышенная потли-
вость, миалгии и артралгии, головные боли, снижение аппетита, бледность
кожных покровов вследствие развития анемии с желтушным оттенком из-за
присоединения гепатита приводит к формированию своеобразного цвета
кожи «кофе с молоком», похудание, деформация дистальных фаланг паль-
цев кистей и ногтей по типу «барабанных палочек» и «часовых стекол».
• Синдром клапанных поражений: формирование порока сердца, по
типу недостаточности клапана, за исключением случаев стеноза клапана
при формировании массивных вегетаций. Поражение клапанов проявляет-
ся в виде появления новых шумов регургитации или изменения характера,
интенсивности имевшихся ранее шумов, выявление вегетации на клапанах
при ЭхоКГ, прогрессирующая дилатация камер сердца с развитием сер-
дечной недостаточности, резистентной к лечению, появление нарушений
сердечного ритма.
• Синдром тромбоэмболических осложнений: наиболее частой ло-
кализацией тромбоэмболий при ИЭ считаются артерии почек, селезенки,
головного мозга и коронарные артерии. Клиническими проявлениями яв-
ляются очаговый нефрит, инфаркты миокарда, селезенки, кишечника, го-
ловного мозга, легкого, тромбоэмболия в сетчатку глаза, в сосуды нижних
конечностей с развитием гангрены пальца, конечности и т. д.
• Синдром иммунных нарушений: диффузный гломерулонефрит,
при котором могут регистрироваться высокие цифры артериального дав-
ления, миокардит, гепатит, васкулит, артрит, спленомегалия, которая мо-
жет сопровождаться явлениями гиперспленизма, кожными симптомами
(узелки Ослера, пятна Рота), выявление в крови циркулирующих иммун-
ных комплексов, специфических антител, ревматоидного фактора, гипер-
гаммаглобулинемии.
ИЭ может иметь острое течение с яркой клинической картиной, но не
редким является подострое течение с нормальной температурой тела, неспецифическими симптомами. У 85 % пациентов с ИЭ обнаруживаются шумы в сердце, до 90 % пациентов с лихорадкой отмечают общие симптмы интоксикации: озноб, отсутствие аппетита, снижение веса.
-
Инфекционный эндокардит. Диагностические критерии. Инструментальная диагностика (ЭхоКГ, КТ сердца, МРТ). Лабораторная диагностика: посев крови на гемокультуру, маркеры воспаления. Дифференциальная диагностика с другими заболеваниями, сопровождающимися лихорадкой (ОРЛ, системные заболевания соединительной ткани, гемобластозы, опухоли). Осложнения. Прогноз
ИЭ — воспалительное заболевание инфекционной природы, характеризующееся преимущественным поражением клапанов сердца, пристеночного эндокарда и эндотелия крупных сосудов, протекающее по типу сепсиса с токсическим поражением органов, развитием иммунопатологических реакций, эмболических и других осложнений.
Большие критерии:
-
Положительный посев крови:
-
возбудители типичные для ИЭ, выделенные из двух раздельно взятых проб крови: зеленящие стрептококки, Streptococcus gallolyticus, микроорганизмы НАСЕК-группы, Staphylococcus aureus или внебольничные энтерококки при отсутствии первичного очага;
-
Стойкая бактериемия (независимо от выявленного возбудителя), определяемая:
-
· или в двух и более пробах крови, взятых с интервалом 12 ч, · или в трех и более пробах крови, взятых с интервалом не менее 1 ч между первой и последней пробами
-
однократное выявление Coxiella burnetii или титра IgG к этому микроорганизму >1:800;
-
Доказательства поражения эндокарда:
-
вегетация, абсцесс или отхождение протеза при ЭхоКГ;
-
новая клапанная регургитация
-
Малые критерии:
-
Предрасположенность (предрасполагающее заболевание сердца или употребление наркотиков)
-
Лихорадка >38 °C,
-
Сосудистые феномены: эмболии крупных артерий, септические инфаркты лёгкого, микотические аневризмы, внутримозговые кровоизлияния, геморрагии на переходной складке конъюнктивы и повреждения Джейнуэя
-
Иммунологические феномены: гломерулонефрит, узелки Ослера, геморрагии Сплинтера(подногтевые кровоизлияния, не исчезают при нажатии), пятна Рота и ревматоидный фактор;
-
Микробиологические доказательства: положительный посев крови, который не соответствует большому критерию, или серологическое подтверждение активной инфекции, обусловленной потенциальным возбудителем ИЭ
Диагноз ИЭ считают достоверным при наличии двух больших, или одного большого и трёх малых, или пяти малых критериев. Диагноз ИЭ считают вероятным при наличии одного большого и одного малого или трёх малых критериев
В диагностике ИЭ определяют три основные составляющие:
1) клинические признаки;
2) эхокардиографию;
3) лабораторную (микробиологическую) диагностику.
Эхокардиография
Для инструментальной диагностики ИЭ в настоящее время доступно
выполнение трансторокальной и чреспищеводной ЭхоКГ.
Основными эхокардиографическими критериями ИЭ являются:
— вегетации (размер, подвижность, степень кальцификации);
— абсцессы;
— вновь возникшая недостаточность протезированного клапана.
В клинической ситуации, когда подозревается ИЭ, должно быть вы-полнено эхокардиографическое исследование. Показания и выбор методики выполнения ЭхоКГ

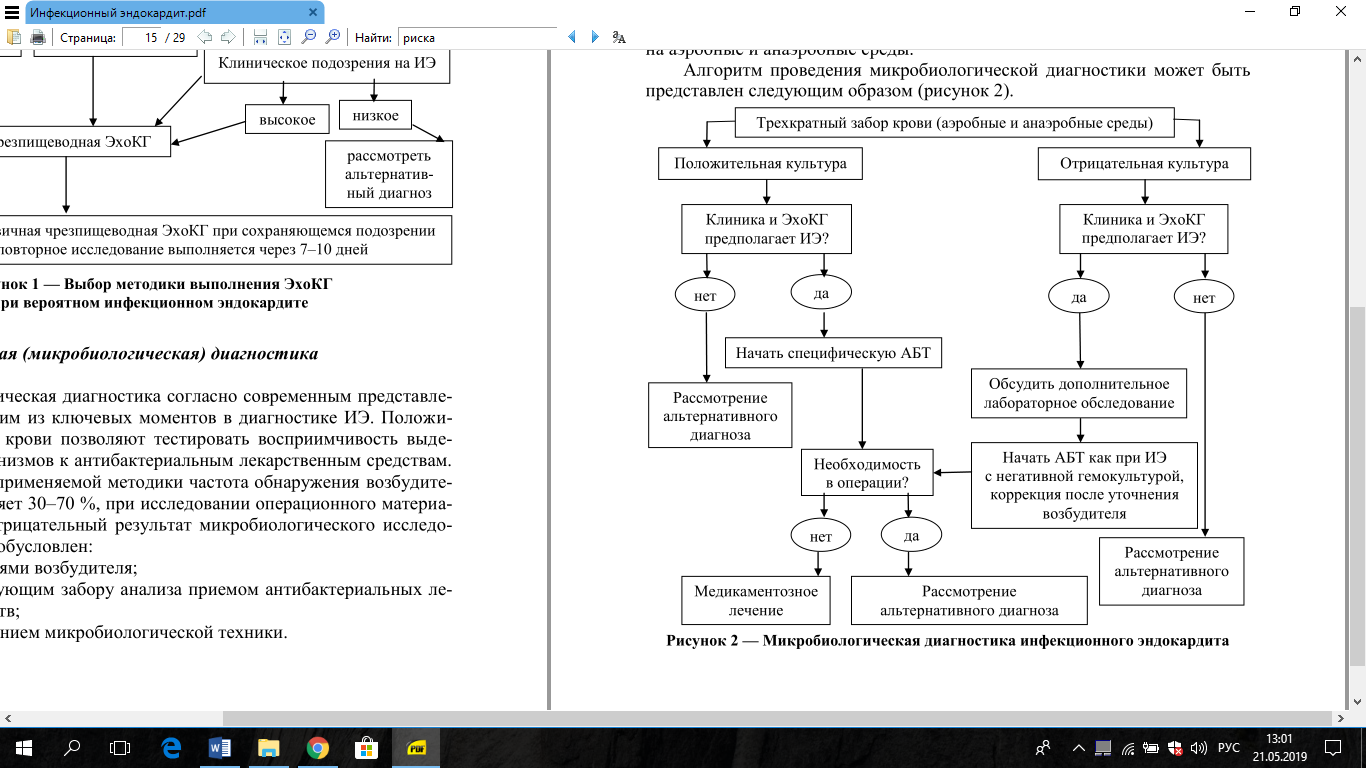
В зависимости от применяемой методики частота обнаружения возбудителя в крови составляет 30–70 %, при исследовании операционного материала — 52–90 %. Отрицательный результат микробиологического исследования может быть обусловлен:
— особенностями возбудителя;
— предшествующим забору анализа приемом антибактериальных лекарственных средств;
— не соблюдением микробиологической техники.
Правила взятия крови для микробиологического исследования
1. Забор крови производить до начала АБТ.
(В случае отсутствия возможности отменить АБТ — забор крови следует выполнять непосредственно перед очередным введением препарата).
2. Забор осуществляют из периферических вен разных конечностей (3
пробы) с интервалом 30 минут. Объем каждого образца (для взрослого пациента) должен быть не менее 15–20 мл.
3. При предшествующем коротком курсе АБТ забор анализа осуществляют не ранее, чем через 3 дня после прекращения лечения, при предшествующем длительном курсе — через 6–7 дней после отмены препарата.
4. В случае отрицательного результата первого исследования на гемо-
культуру при подозрении на ИЭ рекомендуется проведение 2-х или более дополнительных исследований через 48 ч.
5. Посев крови производить одновременно в два флакона для посева
на аэробные и анаэробные среды.
Алгоритм проведения микробиологической диагностики
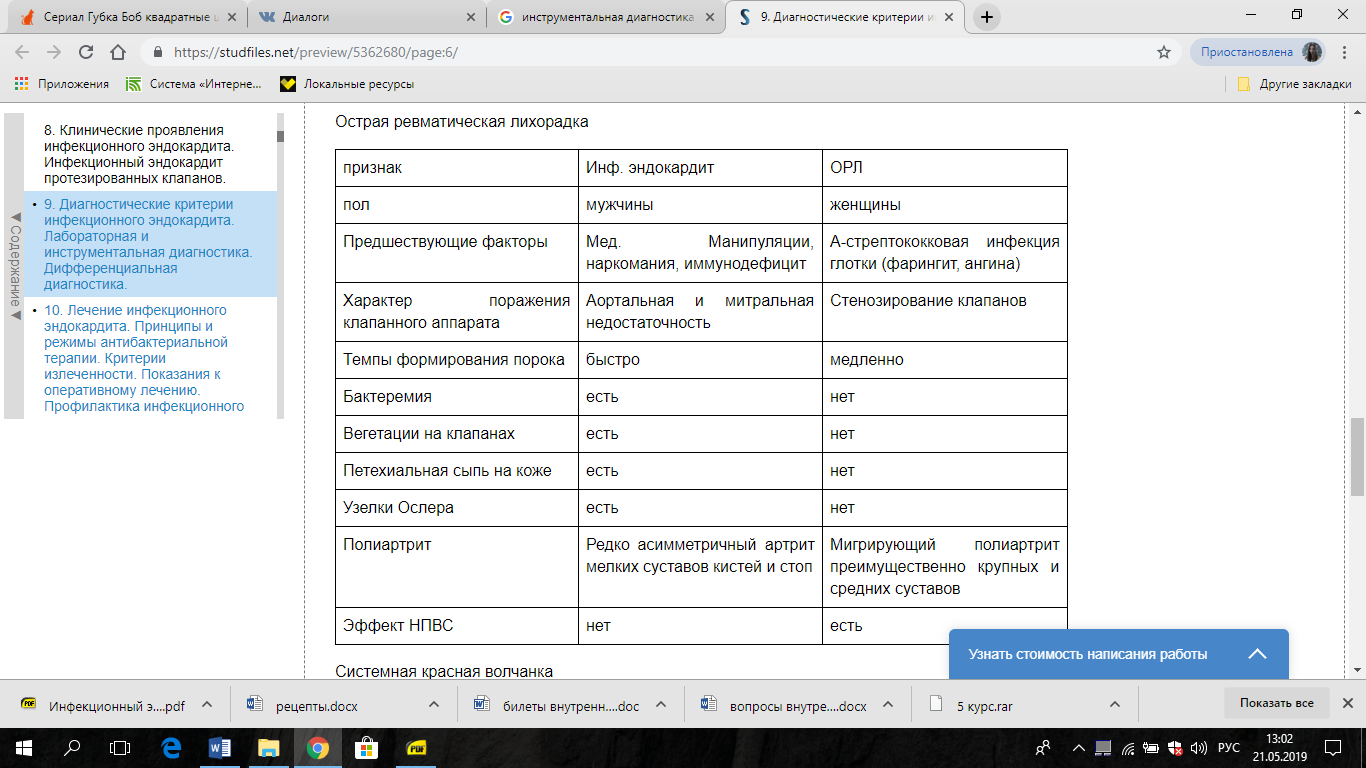
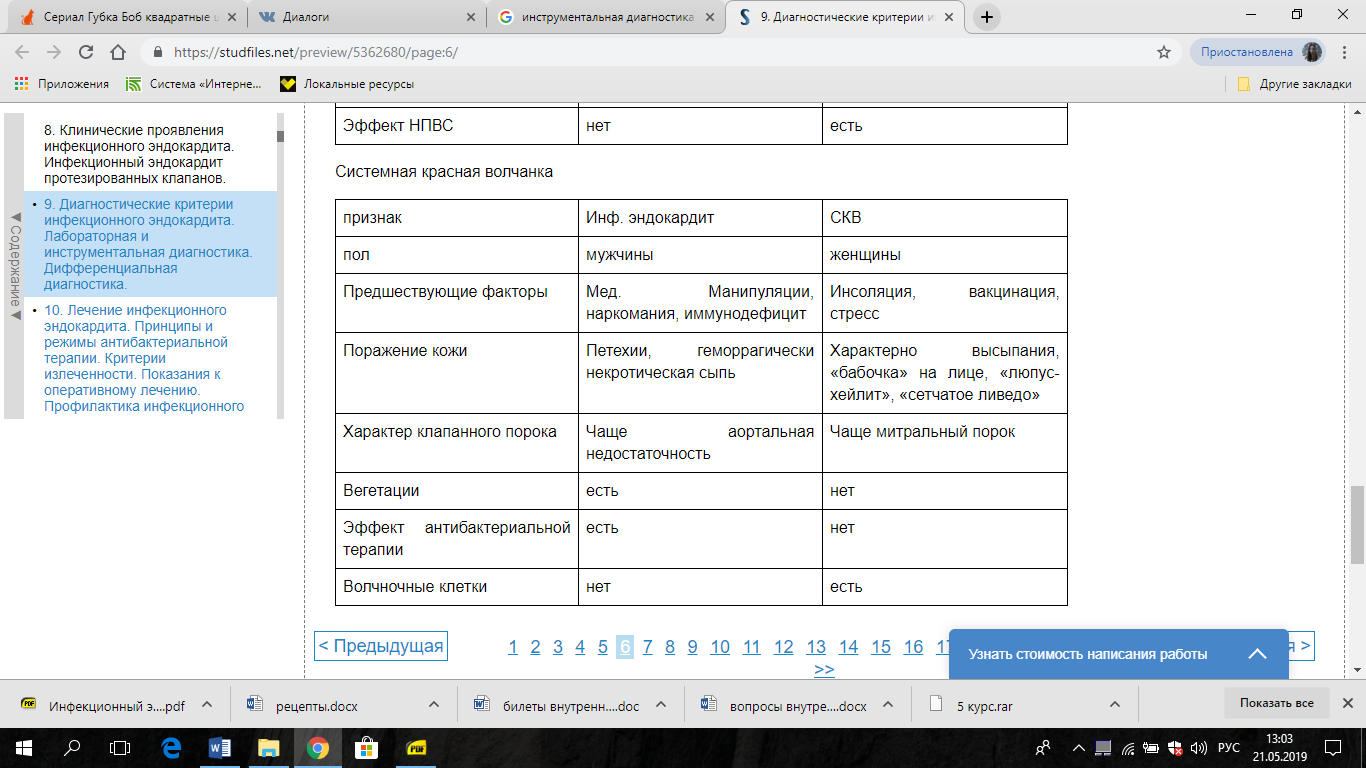
Диф диагностика:
ПРОФИЛАКТИКА
Принципы профилактики ИЭ разработаны с учетом таких категорий как:
— оценка риска развития ИЭ у пациентов, страдающих сердечно-
сосудистой патологией;
— оценка риска бактериемии при медицинских вмешательствах (ди-
агностических, лечебных);
— оценка риска развития побочных эффектов антибактериальной те-
рапии, проводимой с профилактической целью;
— анализ экономической эффективности предлагаемых медикамен-
тозных схем профилактики.
ОСЛОЖНЕНИЯ ИНФЕКЦИОННОГО ЭНДОКАРДИТА
Сердечная недостаточность
Сердечная недостаточность наблюдается в 50–60 % случаев, является
самым частым осложнением ИЭ. СН может быть обусловлена: недостаточностью АК или МК, клапанной обструкцией или внутрисердечной фистулой. В патогенезе СН при ИЭ ведущую роль играет деструкция клапана, разрыв хорды, разрыв, перфорация створки. Клиническая картина характеризуется выраженной одышкой, отеком легких, возможна клиника кардиогенного шока. ЭхоКГ является обязательным методом для верификации причины, еѐ вызвавшей. СН может прогрессировать от легкой до тяжелой во время активной фазы заболевания, что является неблагоприятным в отношении прогноза фактором. Медикаментозная терапия СН при ИЭ осуществляется в соответствии с рекомендациями по лечению хронической СН.
Следует отметить, что у многих пациентов с ИЭ наличие СН является показанием к хирургическому вмешательству. Оперативное вмешательство показано пациентам с СН, развившейся вследствие тяжелой аортальной и митральной недостаточности, внутрисердечных свищей или обструкции клапана вегетацией.
Неврологические осложнения
Вторыми по частоте возникновения являются неврологические осложнения ИЭ. Клиническая картина неврологических осложнений включает ишемический и геморрагический инсульт, преходящие ишемические атаки, абсцессы мозга, менингит, токсические энцефалопатии, эпилепсию.
Неврологические осложнения чаще являются следствием эмболии вегетацией, развиваются у 20–40 % пациентов с ИЭ. После развития неврологического события большинство пациентов имеют показания к хирургическому лечению. После ишемического инсульта в случае, если неврологический прогноз не ухудшается, хирургическое лечение не противопоказано.
Нарушение мозгового кровообращения вследствие эмболических ос-
ложнений ИЭ ассоциировано с высокой летальностью. Таким образом,
своевременная диагностика, назначение адекватной АБТ имеют важное
значение для профилактики неврологических осложнений.
Острое повреждение почек
Острое повреждение почек встречается в 30 % случаев и является про-
гностически неблагоприятным фактором.
Выделяют две группы патогенетических факторов, вызывающих развитие острого повреждения почек при ИЭ:
1. Проявления заболевания ИЭ: