Материал: vopros-otvet_khirurgia
-
Острый панкреатит – лабораторные и инструментальные методы диагностики.


-
Острый панкреатит – дифференциальная диагностика.

-
Острый панкреатит – консервативное лечение. Дифференцированный подход к лечению в зависимости от стадии развития заболевания.
. консервативное лечение .
ечение острого панкреатита должно включать: борьбу с болью, ферментной токсемией, адекватную коррекцию гидроионных расстройств и кислотно-щелочного состояния. Для снятия или уменьшения болей необходимо применять анальгетики и спазмолитики (но-шпа, платифиллин, папаверин). Хороший эффект дает перидуральная блокада (катетеризация перидурального пространства спинного мозга с введением анестетиков).
Для борьбы с ферментной токсемией используют:
1) угнетение внешнесекреторной функции железы путем аспирации желудочного содержимого и промывания желудка холодным содовым раствором (соляная кислота желудочного содержимого является стимулятором панкреатической секреции), введения атропина (осторожно у больных с хроническим алкоголизмом — возможно развитие психоза), гипотермии поджелудочной железы, введения цитостатиков в течение 4—5 дней (5-фторурацил, фторафур и др. угнетают экскреторную функцию железы почти на 90%);
2) обеспечение нормальной эвакуации выработанных ферментов введением спазмолитиков;
3) элиминирование попавших в кровеносное русло или брюшную полость ферментов; дренирование грудного лимфатического протока с лимфосорбцией, стимуляция диуреза; дренирование брюшной полости;
4) инактивацию ферментов ингибиторами протеаз (контрикал, цалрл и др.). Однако ингибиторы оказывают положительное действие только в первые часы заболевания при введении больших (1 —1,5 млн. ЕД) доз. В фазу жировых некрозов применение ингибиторов теряет смысл.
С целью регуляции водно-электролитного баланса, нормализации сердечной деятельности и снижения токсикоза показано применение 5 и 10% растворов глюкозы, полиионных растворов, плазмы, полиглюкина, гемодеза. По показаниям назначают препараты калия, сердечные гликозиды. Количество вводимых растворов, необходимое для восстановления нормального объема внутри-сосудистого и внеклеточного секторов, должно быть достаточно большим (от 3 до 5 л/сут).
Для улучшения реологических свойств крови и профилактики диссеминированного внутрисосудистого свертывания применяется реополиглюкин и гепарин (5000 ЕД) каждые 4 ч.
С целью профилактики и лечения возможных вторичных воспалительных изменений назначают антибиотики широкого спектра действия.
-
Острый панкреатит – оперативное лечение, показания, противопоказания, виды оперативных вмешательств и их характеристика.
Хирургическое лечение при остром панкреатите показано:
1) при сочетании острого панкреатита с деструктивными формами острого холецистита;
2) при безуспешном консервативном лечении в течение 36—48 % ч;
3) при панкреатогенном перитоните при невозможности выполнения лапароскопического дренирования брюшной полости;
4) при осложнениях острого панкреатита: абсцессе сальниковой сумки, флегмоне забрюшинной клетчатки. В диагностике и лечении деструктивных форм острого панкреатита большое значение имеет лапароскопия, при которой можно уточнить диагноз, выявить гипертензию желчевыводящих путей (напряженный желчный пузырь) и произвести чрескожную холецистосто-мию под контролем лапароскопа, но основное — дренировать брюшную полость для аспирации содержимого (уменьшение ферментной токсемии), промывания брюшной полости растворами антибиотиков и ингибиторов протеаз. При хирургическом лечении острого панкреатита применяют следующие типы операций:
1) дренирование сальниковой сумки,
2) резекцию хвоста и тела поджелудочной железы,
3) панкреатэктомию.
-
Острый панкреатит – гнойные осложнения: виды, определение, клиника, диагностика, лечение.
гнойные осложнения острого панкреатита
Осложнения острого панкреатита разделяют на ранние и поздние.
Ранние осложнения острого панкреатита обусловлены генерализованным действием панкреатических ферментов, биологически активных аминов и других вазоактивных веществ. К ним относят шок, ферментативный разлитой перитонит, острая печеночно-почечная недостаточность, ранние острые язвы и желудочно-кишечные кровотечения, желтуху, пневмонию, тромбозы сосудов, психозы интоксикационного характера.
Поздние осложнения острого панкреатита возникают на 10-12 сутки заболевания и обусловлены присоединением инфекции. Среди них выделяют гнойный панкреатит и парапанкреатит, флегмону забрюшинной клетчатки, абсцессы брюшной полости, свищи поджелудочной железы, арозийные кровотечения, желудочно-кишечные кровотечения, пилефлебит, сепсис, кисты поджелудочной железы.
Гнойные осложнения при данном заболевании диагностируются по свойственной для них симптоматике:
-
Лихорадочные состояния пациента.
-
Учащение пульса и сердцебиения.
-
Чрезмерная потливость.
-
Тканевая инфильтрация.
Гнойные осложнения являются серьезным поводом для беспокойства, поскольку при некорректных действиях врача могут привести к летальному исходу.
Гнойный характер осложнений имеет следующие виды проявлений:
-
Абсцессы.
-
Гноящийся панкреонекроз.
-
Распространение выделяемого гноя на полость ложной кисты.
-
Распространение гноя за пределы желудочно — кишечного тракта.
В большинстве случаев, поводом для подозрений на гнойное осложнение панкреатита является высеивание кишечной палочки.
Подобные инфекционные процессы в организме развиваются через миграцию микрофлоры кишечника.
В основном, пациенты с гнойными процессами пребывают в крайне тяжелом состоянии, которое характеризуется постоянной лихорадкой. В общем анализе крови можно в таких случаях наблюдать существенный лейкоцитоз. В этой ситуации основной задачей врача является срочное дренирование.
-
Кисты поджелудочной железы: патанатомия, классификация, клиника, диагностика, виды операций. Киста поджелудочной железы.
Это осумкованное соединительно-тканной оболочкой, скопление жидкости в тканях, окружающих поджелудочную железу, которое возникает чаще в результате воспалительного или травматического разрушения паренхимы поджелудочной железы. Сюда же относятся и паразитарные кисты. Панкреатическая киста может быть истинной или ложной (псевдокиста).
Классификация панкреатических кист по Вилявину Г. Д. (1977г.)
I. По этиологическому признаку:
1. После воспалительно-деструктивного панкреатита:
а) у оперированных,
б) у неоперированных больных.
2. Посттравматические кисты.
3. Паразитарные.
4. Опухолевые (первичные и метастатические).
5. Врожденные.
II. По клиническим признакам:
1. По срокам кистообразования:
а) острые формы (до 2-3 мес. существования кисты);
б) подострые формы (3-6 мес.);
в) хронические формы.
2. По тяжести течения кист:
а) простые;
б) осложненные (нагноение, перфорация, перитонит, кровотечение, фистулообразование, злокачественное перерождение и др.)
III. Первичные и рецидивирующие кисты.
В клинической практике наблюдается 3 варианта локализации кист, исходящих:
а) из головки железы:
б) из тела железы:
в) из хвоста железы:
Для кист поджелудочной железы характерна следующая симптоматика:
1) болевой с-м; 2) пальпируемая опухоль; 3) симптомы, зависящие от давления кисты на другие органы брюшной полости; 4) признаки других осложнений со стороны кист — перфорация с перитонитом, кровотечение, фистулообразование и т. д.
Рентгенодиагностика кист поджелудочной железы базируется в основном на выявлении ряда косвенных признаков. Значительно повышает диагностические рентгенологические возможности метод томографии поджелудочной железы с двойным контрастированием.
Из методов лечения в настоящее время наиболее эффективным является хирургический.
Методы операций при кистах
1. Наружное дренирование кист:
2. Внутреннее дренирование кист
3. Неполное удаление кисты
4. Полное удаление кисты
При благоприятном течении, часто после операций наступает полное выздоровление.
-
Особенности течения и лечения заболеваний поджелудочной железы у людей пожилого и старческого возраста. Острый панкреатит у пожилых людей
Наиболее часто острый панкреатит возникает пожилом возрасте и реже - в старческом возрасте при повышении давления в панкреатических протоках, изменения в самой поджелудочной железе приводят к активации пакреатическия ферментов с развитием участков отека и некроза.
![]()
Клиническая картина острого панкреатита у лиц пожилого возраста мало отличается от типичной. Xарактерно бурное начало с возникновением болевого синдрома в верхней половине живота, боль часто носит опоясывающий характер с иррадиацией в спину, за грудину. Однако, хотя болевой синдром в пожилом возрасте и носит выраженный характер, его интенсивность, как правило, меньшая, чем у лиц молодого возраста.
В пожилом и старческом возрасте значительно чаще, чем в молодом, наблюдается многократная упорная рвота, которая не облегчает состояние больного, так как она приводит к повышению давления в желчном и панкреатических протоках. В связи с этим, рвота способствует дальнейшему прогрессированию активации панкреатических ферментов в ткани поджелудочной железы. К рвоте обычно присоединяется парез желудка и поперечно-ободочной кишки, что проявляется выраженным тимпанитом в эпигастральной области и полным исчезновением кишечных шумов.
-
Анатомо-физиологические особенности печени и желчновыделительной системы.


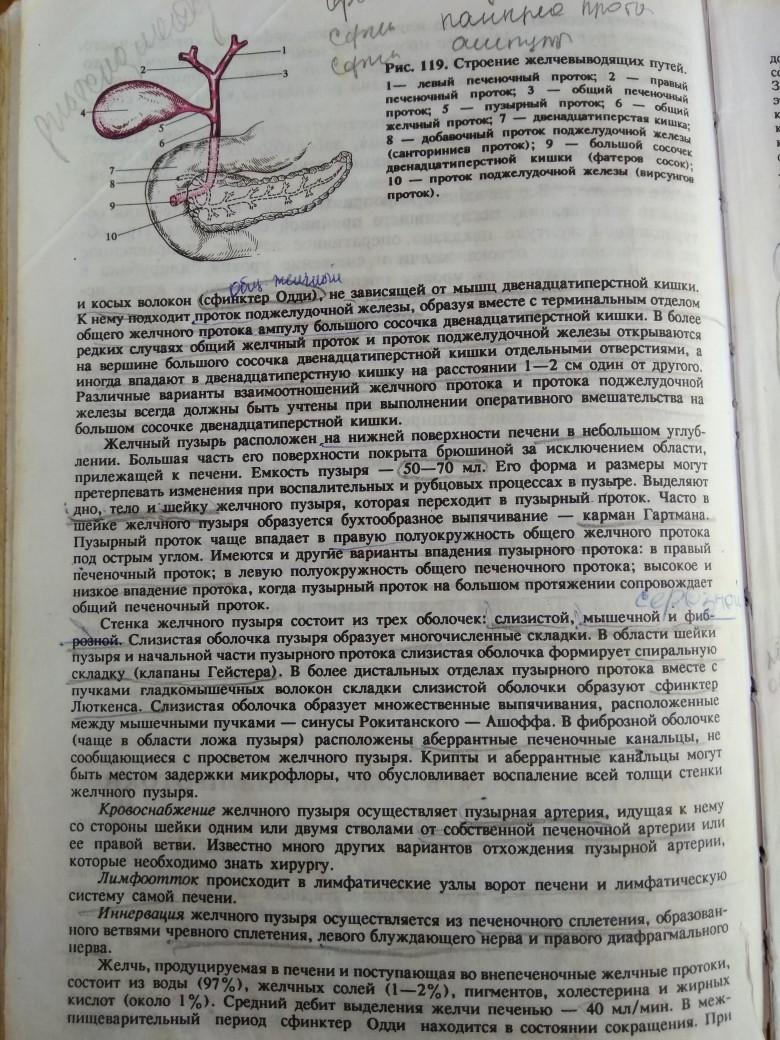

-
Общие и специальные методы исследования желчных путей до и во время операции.

Инструментальные методы исследования желчевыводящих путей во время операции.
-
Интраоперационная холангиография.
-
Холангиоманометрия.
-
Дебитохолангиометрия.
-
Холедохоскопия.
-
Зондирование желчных протоков (зонды Долиотти с диаметром от 1 до 5 мм)
-
интраоперационное ультразвуковое исследование.
-
Трансиллюминация желчных протоков.
-
Желчнокаменная болезнь. Распространенность, этиология, патогенез. Клиника, осложнения.
Желчнокаменная болезнь (ЖКБ) — обменное заболевание гепатобилиарной системы, характеризующееся образованием желчных камней в желчном пузыре (холецистолитиаз), реже — в желчных протоках (холедохолитиаз).
Это одно из широко распространенных заболеваний. Частота холелитиаза в развитых странах Европы и Америки достигает 10 — 15 % и значительно повышается с возрастом — с 4-5 % в возрасте 30-40 лет до 35 % в возрастной группе свыше 70 лет. Соотношение женщин и мужчин, страдающих ЖКБ, составляет в среднем 4:1, уменьшаясь в старших возрастных группах. Частота заболеваемости по г. Минску составляет у женщин 49,1 %, у мужчин — 15,5 %.
Морфологическим субстратом ЖКБ являются камни желчного пузыря в 75 %, внепеченочных желчевыводящих путей в 23 % и внутрипеченочных желчных протоков в 1 % случаев. Их количество может варьировать от 1 до нескольких тысяч, а размеры — от песчинки до 6-8 см в диаметре. По химическому составу около 90 % камней являются холестериновыми (содержание холестерина превышает 50 %), или смешанными (содержание холестерина — 20-50 %), остальные 10 % камней пигментные.