Материал: vopros-otvet_khirurgia
Диагностика рака молочной железы
Клиническая диагностика включает:
— Сбор анамнеза
— Осмотр молочных желез.
— Пальпация молочных желез. Производится сначала в положении стоя, затем лежа на спине, а при необходимости — на полубоку. В вертикальном положении пальпируют молочные железы (особенно их верхние отделы), затем подмышечные впадины с обеих сторон и подключичные области. В горизонтальном положении пальпируют всю молочную железу последовательно, по квадрантам, в том числе и за ареолой и соскам, а также субмаммарную складку.
— Пальпация подмышечных и шейно-надключичных лимфатических узлов, как правило, производят в вертикальном положении.
При обнаружении уплотнения необходимо дать характеристику по схеме:
-
размеры, четкость границ;
-
локализация;
-
форма
-
консистенция;
-
смещаемость.
Для рака характерны отсутствие четких границ, постепенный переход в окружающие ткани, повышенная плотность (порой хрящевидная), нарастающая от периферии к центру.
При относительно больших раковых опухолях можно обнаружить следующие симптомы:
— симптом умбиликации (за счет укорочения Куперовых связок, вовлеченных в опухоль), симптом «площадки» (генез тот же), симптом «морщинистости» (генез тот же);
— симптом «лимонной корки» (за счет вторичного внутрикожного лимфостаза вследствие блокады лимфатических путей регионарных зон или вследствие эмболии опухолевыми клетками глубоких кожных лимфатических сосудов);
— гиперемию кожи над опухолью (проявление специфического лимфангита);
— симптом Краузе — утолщение складки ареолы (вследствие отека из-за поражения опухолевыми клетками лимфатического сплетения подареолярной зоны);
— симптом Кенига — при прижатии молочной железы ладонью плашмя опухоль не исчезает;
— симптом Пайра — при захватывании железы двумя пальцами слева и справа кожа не собирается в продольные складки, а образуется поперечная складчатость.
Рентгенологическая диагностика
Рентгенологическая диагностика
Маммография бывает двух видов:
1. Маммография без контрастирования представляет собой простой снимок молочной железы, используется для выявления опухоли и микрокальцинатов. В свою очередь микрокальцинаты 1 мм и более, выявляются на рентгенограммах, могут являться признаком субклинической стадии рака молочной железы.
2. Контрастная маммография используется для уточняющей диагностики. Выделяют следующие разновидности контрастной маммографии:
а) дуктография (галактография) — методика, основанная на введении контрастного вещества в млечные протоки и их последующей регистрацией с целью диагностики внутрипротокового рака молочной железы. Исследование показано при сецернирующей молочной железе.
б) пневмомаммография: в настоящее время для практических целей не используется. Методика основана на введении в ретромаммарное и премаммарное клеточные пространства воздуха в объеме около 300 см3; воздух в свою очередь окружает расположенные в железе патологические образования;
в) пневмокистография. Метод наиболее информативен при кистах молочной железы средних и больших размеров. При этом иглой под контролем УЗИ или при поверхностно расположенных кистах без ультразвука проводят пункцию кисты и эвакуируют ее содержимое в шприц. Жидкость отправляют на цитологическое исследование. Далее в иглу шприцом нагнетают количество воздуха, соответствующее количеству удаленной жидкости и делают снимок. Гладкие стенки кисты на полученном снимке говорят о доброкачественности процесса; нечеткий, изъеденный контур может свидетельствовать о злокачественном новообразовании. Это также подтверждается цитологическим исследованием жидкости кисты.
Лабораторные исследования: общий анализ крови; общий анализ мочи; группа крови и резус-фактор; серореакция на сифилис (по показаниям); биохимическое исследование крови (мочевина, билирубин, глюкоза, АсАТ, АлАТ, щелочная фосфатаза, электролиты, включая Са); коагулограмма — на этапе предоперационной подготовки (по показаниям).
Морфологическая диагностика:
— цитологическая (пункционная) биопсия (тонкоигольная биопсия);
— трепанобиопсия или секторальная резекция молочной железы с гистологическим исследованием — при необходимости;
— определение рецепторов эстрогена (RE), прогестерона (RP), эпидермального фактора роста HER2/neu (маркер высоко агрессивных опухолей), Ki-67 (маркер пролиферации опухолевых клеток) — после операции.
При уровне экспрессии протеина HER2/neu + 2 для уточнения необходимым является FISH–или CISH–исследование.
Сведения о распространенности опухолевого процесса и его микроскопических признаках способствуют определению стадии заболевания, помогают оценить риск возможного рецидива опухоли и дают информацию, которая позволяет прогнозировать лечебный эффект. Для получения точного патогистологического заключения нужен контакт между клиницистом и патоморфологом, то есть необходимы:
— сведения о ранее выполняемых биопсиях молочной железы, ранее проводимом облучении грудной клетки;
— сведения о наличии либо отсутствии беременности;
— характеристика пораженной области, подвергшейся биопсии (например, опухоль определяется пальпаторно, выявлена при маммографии, имеются микрокальцинаты);
— сведения о клиническом состоянии лимфатических узлов;
— сведения о наличии воспалительных изменений или других патологических состояний кожи;
— сведения о том, проводилось ли ранее какое-либо лечение (например, химиотерапия).
-
Лечение рака молочной железы: хирургическое, лучевое, химиотерапевтическое. Комплексное лечение. Рак молочной железы у мужчин. Профилактика рака молочной железы.
Лечение больных с доброкачественными заболеваниями грудных желез должно быть комплексным, длительным, с учетом гормональных особенностей, сопутствующих экстрагенитальных и гинекологических заболеваний.
Консервативная терапия допустима лишь при диффузной форме мастопатии. Терапия должна быть патогенетической, комплексной, многоплановой и длительной. Прежде чем приступить к ней, необходимо выявить факторы (экзогенные и эндогенные), лежащие в основе развития заболевания.
К экзогенным факторам, устранение которых может способствовать профилактике и лечению мастопатии, относят психотравмирующие ситуации, нарушающие сложные механизмы нейроэндокринной регуляции, нарушения питания, беспорядочную половую жизнь, применение гормональных контрацептивов, попадание в пищу пестицидов, недостаток микроэлементов в организме (например, селена), нарушение лактации (искусственное вскармливание ребенка), курение, злоупотребление спиртным. Пренебрежение экзогенными факторами и связанными с ними сопутствующими заболеваниями у женщины не приведут к успеху никакую лекарственную терапию.
Терапия предусматривает сочетанное применение рационального питания, витаминотерапии и энзимотерапии, иммуномодулирующих и нейролептических средств, антипростагландинов, гормональных и спазмолитических препаратов, фитотерапии и ряд других методов лечения.
Рациональное питание. Пациентам следует ограничить избыточный прием белковой пищи животного происхождения (свинины, говядины), животного жира. Жиры и жирные продукты снижают содержание в плазме крови андрогенов и повышают концентрацию эстрогенов. Рекомендуют вводить в рацион яйца, молоко, печень, рыбу, овощи с темно-зелеными листьями, томаты, морковь, картофель и кукурузу, продукты богатые калием. Необходимо ограничивать использование копченых, вяленых, консервированных и маринованных продуктов и, наоборот, увеличить в рационе количество свежих овощей и фруктов, капусты, продуктов из цельных зерен злаков. В сое, ягодах, проросшей пшенице содержатся лигнан и изофлавоны, которые блокируют активность ароматазы жировой ткани, которая активна у больных с ожирением и осуществляет трансформацию андрогенов в эстрогены. Защитное действия растительной клетчатки объясняется тем, что пищевые волокна, являются богатым источником лигнанов, а также влияют на энтерогепатическую циркуляцию стероидных гормонов.
Адаптогены повышают устойчивость организма к неблагоприятным влияниям окружающей среды, повышают противоопухолевую резистентность организма, способствуют нормализации обменных процессов, активизирующих иммунную систему (интерферона, интерлейкина и др.). Назначают препараты в основном растительного происхождения: настойки женьшеня, элеутерококка, китайского лимонника, пантокрина, левзеи, родиолы, настойки заманихи, аралии и др.
Витамины способствуют нормализации функции яичников, щитовидной железы и надпочечников, стабилизируют деятельность нервной системы, укрепляют иммунную систему организма, оказывают антиоксидантное действие. Дефицит витаминов может послужить пусковым механизмом в развитии мастопатии и опухолей молочной железы. Назначают витамины А, С, Е, В2 и В6, а также некоторые микроэлементы: йод, селен, железо, цинк, марганец, медь. Они должны поступать в организм с продуктами либо путем назначения курса витаминотерапии.
Седативные препараты назначают при нервно-психических расстройствах. Обычно назначают одно из следующих медикаментозных средств: микстуру Кватера, капли Морозова, настойку пустырника, настойку валерианы, отвар успокоительного чая, бромкамфору. Больным с выраженным эмоциональным возбуждением, особенно при астеническом синдроме, проводят лечение транквилизаторами в течение длительного времени.
Мочегонные препараты чаще растительного происхождения (лист брусники, мочегонный чай, пустырник, шиповник, календула, кукурузные рыльца, бессмертник) показаны при болезненных нагрубаниях молочных желез во второй половине менструального цикла (синдром предменструального напряжения) за 7–10 дней до менструации.
Гормонотерапия может быть осуществлена только после изучения гормонального профиля больной. Эмпирическое назначение гормональных средств может принести больше вреда, чем пользы. Поэтому чаще в лечении используют негормональные препараты. В зависимости от особенностей клинических проявлений заболевания, анамнеза, уровня эстрогенной насыщенности, состояния щитовидной железы и гинекологического статуса применяют различные схемы гормонотерапии.
1. При повышенной эстрогенной активности используют в основном препараты андрогенного действия (тестостерон, метилтестостерон) в физиологических дозах в фолликулиновой фазе менструального цикла. Если гиперэстрогения сочетается с гипофункцией яичников, добавляют прогестины (прогестерон) в лютеиновую фазу цикла.
2. Пациенткам, имеющим нормальный уровень эстрогенов, но недостаточную функцию желтого тела, в лютеиновую фазу цикла назначают только прогестерон.
3. Женщинам до 45 лет с выраженной эстрогенной недостаточностью показаны эстрогенные препараты (в фолликулиновой фазе менструального цикла). Так как в большинстве случаев гипоэстрогения сопровождается понижением активности лютеинизирующего гормона, во второй половине менструального цикла назначают прогестины.
4. У пациенток с гипофункцией щитовидной железы применяют тиреоидин.
5. При галакторее различного генеза, нарушении функций яичников и бесплодии, синдроме предменструального напряжения, нагрубании молочных желез, сопровождающихся высоким уровнем пролактина, назначают средства, снижающие его секрецию (бромокриптин). Их применение приводит к регрессии узловых образований в ткани молочной железы, уменьшению болей и выделений из сосков. Используют также тамоксифен. Он способствует снижению концетрации пролактина, а также лютеинизирующего, фолликулостимулирующего гормонов и гонадолиберина.
Ганцев Ш. Х. рекомендует в зависимости от возраста следующие рекомендации по применению гормональных препаратов в лечении мастопатии (таблица 1):
Фитотерапия проводится препаратами («Агнукастон», «Мастодинон», «Циклодинон» и др.) основным активным компонентом которых является растение прутняк обыкновенный (Agnus castus). Допаминергические эффекты прутняка вызывают снижение продукции пролактина. Уменьшение содержания последнего приводит к сужению протоков, снижению активности пролиферативных процессов и уменьшению образования соединительной ткани в молочной железе. Препарат уменьшает отек грудных желез, способствует снижению болевого синдрома, обратному развитию дегенеративных изменений в молочной железе. Ритмичная выработка и нормализация соотношения гонадотропных гормонов приводит к нормализации второй фазы менструального цикла. Ликвидируется дисбаланс между эстрадиолом и прогестероном.
Узловая форма мастопатии подлежит хирургическому лечению. Оперативное вмешательство устраняет источник болезненных ощущений и предотвращает возможную бластоматозную трансформацию. Кроме того, операция необходима как способ окончательного установления точного диагноза, так как в ряде случаев под маской мастопатии скрывается рак молочной железы. После удаления опухоль подвергается экстренному гистологическому исследованию.
Чаще выполняют секторальную резекцию молочной железы. При этом соблюдают определенные правила иссечения железистой ткани: дно раны должно быть не конусообразным, а совпадающим по ширине с кожным разрезом до поверхностной фасции грудной мышцы; разрез необходимо выполнять, отступая на 2 см от края уплотненного участка. При множественных кистах молочной железы приходится проводить более обширное удаление ткани молочной железы во избежание дальнейших повторных оперативных вмешательств в связи с ростом мелких фиброматозных очагов или кист. Но операция устраняет лишь следствие заболевания, а причина возникновения опухоли остается. Поэтому после секторальной резекции необходимо проведение длительной консервативной терапии.
Профилактика рака молочной железы
Первичная профилактика рака молочной железы связана с экологическими и социальными аспектами и заключается в нормализации семейной жизни, детородной функции, грудного вскармливания и др.
Вторичная профилактика заключается в выявлении и лечении нарушений эндокринной системы, патологии женских половых органов, нарушений функции печени, где в норме инактивируются эстрогены. Если первичную профилактику рака молочной железы в большей степени относят к трудно корректируемой социальной сфере, то вторичная профилактика является зависит от медицинских работников.
Для женщин с высоким риском рака молочной железы (несколько кровных родственниц страдали раком молочной железы, выявление мутаций BRCA1, BRCA2) к числу профилактических мероприятий относят: назначение антиэстрогенов, овариэктомия и даже профилактическая двусторонняя мастэктомия с протезированием молочных желез.
Третичная профилактика — это предупреждение, ранняя диагностика и лечение рецидивов, метастазов и метахронных новообразований.
-
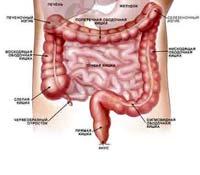
Анатомия и физиология ободочной и прямой кишки.
прямая кишка (20см) делится на несколько отделов:
-
Анальный канал прямой кишки
-
Нижнеампулярный отдел прямой кишки
-
Ампулу прямой кишки
-
Верхнеампулярный отдел прямой кишки
-
Ректосигмоидный отдел прямой кишки
Ободочная кишка включает в себя:
2- сигмовидную кишку (30-40см)
3- нисходящую ободочную кишку (или нисходящий отдел ободочной кишки (12-15см)
4- селезеночный изгиб
5- поперечно-ободочная кишка (30-80см)
6- печеночный изгиб
7- восходящая ободочная кишка (или восходящий отдел ободочной кишки (15-20см)
8- слепая кишка (6-8см)
9- баугиниевая заслонка (место впадения тонкой кишки в толстую)
Анатомическое деление кишечника имеет важное значение, с точки зрения хирургии рака толстой кишки – существуют типовые операции, которые учитывают пути кровотока, расположения лимфатических узлов, т.е. пути метастазирования рака.
Типовые операции при раке толстой кишки, заключаются полное удаление одного из отделов толстой кишки, в зависимости от расположения опухоли:
-
Правосторонняя гемиколэктомия (резекция правой половины толстой кишки выполняется, если опухоль располагается в правых отделах толстой кишки – слепая, восходящая, печеночный изгиб)
-
Резекция поперечно – ободочной кишки (резекция поперечно ободочной кишки, выполняется, если опухоль располагается в поперечно – ободочной кишке)
-
Левостороняя гемиколэктомия (удаление левой половины толстой кишки, выполняется, если опухоль располагается в левых отделах толстой кишки – селезеночный изгиб, нисходящий отдел, сигмовидная кишка)
-
Резекция сигмовидной кишки (опухоль располагается в сигмовидной кишке)
-
Резекция прямой кишки (опухоль располагается в прямой кишке до 6 см от анального отверстия)
-
Брюшно – промежностная экстирпация прямой кишки (рак прямой кишки, расположенный до 6 см от анального отверстия, рак анального канала)
-
Методы обследования ободочной и прямой кишки.
|
На сегодняшний момент в распоряжении врача-проктолога – обширный диапазон методов диагностики, позволяющих проводить масштабное исследование патологий толстой кишки, анального канала и промежности. Это ректальные инструментальные и неинструментальные методы обследования, рентгенологические обследования, бактериологические анализы, физиологические исследования и т.д. Общий осмотр врачом-колопроктологом
Обследование
пациентов колопроктологом начинается
с выяснения жалоб, сбора анамнеза и
общего осмотра. Общий осмотр имеет
очень важное значение для установления
диагноза. С помощью визуального осмотра
можно установить общее вздутие живота,
определенных отделов, видимую на глаз
перистальтику, наружные отверстия
кишечных свищей, новообразования,
выпячивающие переднюю брюшную стенку
и т. п. Путем перкуссии (простукивания) можно установить скопление жидкости в брюшной полости (кровь, асцит), наличие газа в ней при повреждении кишки, метеоризм, определить приблизительные границы вздутой петли кишки. Аускультация (выслушивание шумов) дает возможность услышать и оценить интенсивность перистальтики, обнаружить признаки кишечной непроходимости, прослушать громкую пульсацию аорты при параличе кишечника и многое другое. Пальпация (прощупывание) живота - один из самых ценных методов исследования для определения:
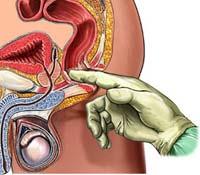
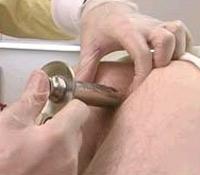
После осмотра промежности и крестцово-копчиковой области приступают к пальцевому исследованию прямой кишки, аноскопии и ректороманоскопии. Во время осмотра перианальной зоны проводится проверка анального рефлекса - сокращение наружного сфинктера заднего прохода при покалывании или штриховом раздражении кожи вокруг него. Пальцевое исследование прямой кишки
Исследование
проводят при жалобах на боли в животе
и нарушение функций органов малого
таза и кишечника. Оно
предшествует аноскопии, ректороманоскопии,
колоноскопии. Исследование осуществляется
указательным пальцем. Врач надевает
перчатки и осторожно производит
осмотр. Больной при этом немного
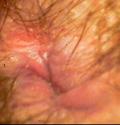
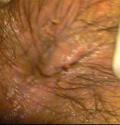
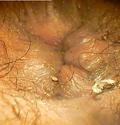
тужится, чтобы расслабить мышцы. Ректороманоскопия (ректоскопия) В ходе данного метода ректороманоскоп вводится через задний проход на глубину 20-35 см.
Увеличивающая
оптика, применяющаяся в процессе
проведения процедуры, позволяет
рассмотреть мельчайшие изменения
слизистой оболочки. При проведении
ректоскопии доктор, если есть подозрение
на злокачественность новообразования,
может взять материал для гистологического
исследования. Именно биопсия дает
окончательный ответ на вопрос о
доброкачественности опухоли. После 40 лет ректоскопию рекомендуется проводить как минимум один раз в год для предупреждения развития злокачественных новообразований прямой кишки. Процедура практически безболезненна. Может применяться местная анестезия. Проведение ректороманоскопии требует специальной подготовки. Накануне необходимо тщательно очистить толстую кишку от каловых масс. Достигается это с помощью клизмирования или слабительных средств. Больные соблюдают малошлаковую диету, вечером употребляют только чай. Исследование проводят натощак. Аноскопия Аноскопия - метод обследования прямой кишки путем осмотра ее внутренней поверхности с помощью специального инструмента - аноскопа, введенного через задний проход. При проведении исследования аноскоп вводится в прямую кишку на глубину до 12-14 см.
Аноскопия проводится
при жалобах на боли в области заднего
прохода, выделения из него крови, слизи
или гноя, нарушения стула (запоры,
поносы), подозрение на заболевание
прямой кишки. Аноскопия является
дополнением к пальцевому ректальному
обследованию и предшествует
ректороманоскопии и колоноскопии.
Как и ректороманоскопия, аноскопия
требует подготовки в виде очистительной
клизмы после обычного стула и воздержания
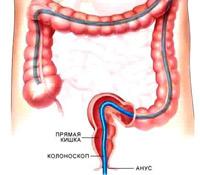
от пищи вплоть до исследования. Биопсия С помощью эндоскопических инструментов происходит забор тканей для определения причин появления полипов, новообразований, опухолей. Биопсия может быть «слепая» и «прицельная» первая проводится при подозрении на диффузные поражения кишки, вторая при подозрении на опухоли, болезнь Крона, туберкулез. Колоноскопия Колоноскопия (фиброколоноскопия, колонофиброскопия) — метод эндоскопической диагностики заболеваний толстой кишки, при котором исследование толстой кишки производится с помощью специального аппарата — колоноскопа.
Обычно
колоноскопию проводят без анестезии.
Больным с выраженными болями в области
заднего прохода показана местная
анестезия, если же имеют место тяжелые
деструктивные процессы в тонкой кишке,
массивный спаечный процесс в брюшной
полости, целесообразно осуществлять
колоноскопию под общей анестезией. Во время колоноскопии пациенты испытывают чувство переполнения кишки газами, позывы на дефекацию. По окончании исследования введенный в кишку воздух отсасывается через канал эндоскопа. Больной может испытывать кратковременные незначительные болевые ощущения. Если чувство переполнения живота газами не уходит, можно принять 8—10 таблеток мелко истолченного активированного угля, размешав его в 1/2 стакана теплой кипяченой воды.
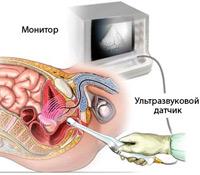
Колоноскопия – высокоинформативный метод исследования лишь в том случае, если пациент уделяет серьезное внимание выполнению рекомендаций доктора – в частности, очищению кишечника. Необходимо соблюдать специальную бесшлаковую диету, исключив из рациона питания овощи и фрукты, картофель, зелень, ягоды, грибы, бобовые, черный хлеб. Можно употреблять бульон, манную каша, яйцо, отварное мясо, вареную колбасу, рыбу, сыр, масло, кисломолочные продукты, кроме творога. Накануне колоноскопии и в день проведения исследования разрешается прием только жидкой пищи - кипяченая вода, бульон, чай. Клизмирование производится до выхода чистой воды. Ультразвуковое исследование
УЗИ
кишечника (ультрасонография)
является ценным методом диагностики.
Одновременное использование двух
методик ультразвукового исследования
(абдоминально, т.е. через переднюю
брюшную стенку и эндоректально)
помогает провести дифференциальную
диагностику воспалительных и опухолевых
процессов в прямой кишке, выявить
степень распространенности заболевания,
наличия метастазов. Ультрасонография поможет определить изменения тонкой кишки типа очагового или диффузного утолщения стенки, тканевых образований, ригидности петель кишечника, абсцессов и т. д. УЗИ-обследование среднего и нижнего отдело брюшной полости очень ценно у пациентов с клиническими признаками патологии тонкого кишечника. УЗИ не требует подготовки и выявляет воспалительные заболевания кишечника (язвенный колит, болезнь Крона) и соседних органов. Лабораторный анализ кала Общий анализ кала устанавливает скрытую кровь, количество желчных пигментов, присутствие паразитов. Такой анализ выявляет воспалительные заболевания желудочно-кишечного тракта, наличие глистной инвазии, наличие и состав флоры в кишечнике, язвенные заболевания желудочно-кишечного тракта, функции печени, поджелудочной железы и кишечника.
Анализ
кала на скрытую кровь способен
установить источник кровотечения в
вышележащих отделах кишечника.
Результат анализа кала на скрытую
кровь помогает диагностировать
варикозно-расширенные вены пищевода
и желудка, пептическую язву, рак
различных отделов желудочно-кишечного
тракта, неспецифический язвенный
колит, дизентерию, геморрагический
синдром и другие состояния. |