Материал: Внутренние болезни., Князева Л. И, Князева Л. А, Горяйнов И.И
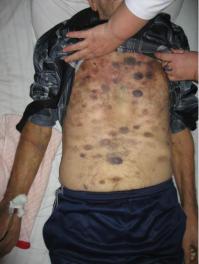
Рис. 4-1. Геморрагический синдром у пациента с острым лейкозом. Кровоточивость прямо коррелирует со степенью тромбоцитопении :
если геморрагии возникают при умеренно сниженном уровне тромбоцитов, то обычно выявляется функциональный (качественный) дефект тромбоцитов и мегакариоцитов. Наряду с геморрагиями для больных острыми лейкозами даже с тромбоцитопенией характерно развитие тромбозов, а также ДВС-синдрома, который часто наблюдается при остром моноцитарном и других формах лейкозов вследствие выделения из лейкозных клеток протеиназ тромбопластического действия.
Степень выраженности анемического синдрома различна. Выраженная анемия в начале заболевания указывает на быстрое прогрессирование процесса. Степень тяжести анемии коррелирует с выраженностью геморрагического синдрома, а также диспластических процессов в костном мозге.
Интоксикационный синдром наблюдается практически у всех больных лейкозами и проявляется общей слабостью, недомоганием, снижением работоспособности, потливостью, лихорадкой, не связанной с инфекцией, причиной которой являются пирогены, выделяемые злокачественными клетками.
Синдром инфекционных осложнений. Высокая подверженность больных ОЛ инфекционным заболеваниям объясняется нарушением основных звеньев иммунной защиты организма. Имеет место снижение фагоцитарной клеточной активности, что обусловлено гранулоцитопенией, а также нарушением функциональных способностей этих клеток при остром лейкозе и вследствие химиотерапии. Одн им из постоянных предвестников инфекционных осложнений является агранулоцитоз, обусловленный чаще цитостатической миелодепрессией, иногда резкой степенью бластной инфильтрации костного мозга и высоким содержанием бластных клеток в периферической крови. Определенная дефектность отмечается и в отношении гуморальных факторов иммунитета. Инфекционные процессы, развивающиеся при остром лейкозе, формально являются осложнениями, сопутствующими заболеваниями. Вместе с тем,
358