Материал: Внутренние болезни., Князева Л. И, Князева Л. А, Горяйнов И.И
Рентгенологические признаки ОА (табл. 2-2).
1. Рентгенологические характеристики, определяющие стадию
ОА:
а) величина остеофитов; б) сужение суставной щели;
в) склероз субхондральной кости; г) маленькие ложные кисты со склеротическими стенками, обычно
расположенные в субхондральной кости; д) измененные размеры концов кости, в частности головки бедра.
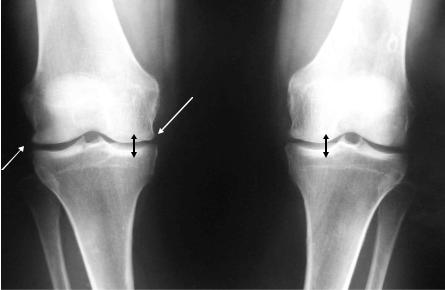
Основные рентгенологические признаки ОА: сужение суставной щели, остеофитоз, субхондральный остеосклероз (рис. 2-2) .
|
|
|
|
|
|
Таблица 2-2 |
|
Рентгенографические критерии для определения |
|||||
|
|
ОА(Kellgren - Lawrence, 1975). |
|
|||
Стадия 0 |
|
нет ОА |
отсутствуют |
рентгенологические |
||
|
|
|
признаки. |
|
|
|
Стадия 1 |
|
сомнительный ОА |
мелкий |
остеофит, |
сомнительное |
|
|
|
|
значение. |
|
|
|
Стадия 2 |
|
минимальный ОА |
четкий |
остеофит, |
неизмененная |
|
|
|
|
суставная щель. |
|
|
|
Стадия 3 |
|
средний ОА |
умеренное сужение суставной щели, |
|||
|
|
|
множественные остеофиты. |
|||
Стадия 4 |
|
выраженный ОА |
значительное сужение сус тавной щели |
|||
|
|
|
(почти не прослеживается) со |
|||
|
|
|
склерозом |
субхондральной кости, |
||
|
|
|
грубые остеофиты |
|
|
|
Рис. 2-2. Остеоартроз коленных суставов (3 ст. по Келлегрену).
31

Лабораторных критериев для данного заболевания не существует. Для дифференциальной диагностики: клинический анализ крови, ревматоидный фактор, уровень мочевой кислоты.
Перед началом лечения: общий анализ крови, мочи, креатинин сыворотки, сывороточные аминотрансферазы с целью определения возможных противопоказаний для назначения противовоспалительной терапии.
Анализ синовиальной жидкости. В целях дифференциальной диагностики - только при наличии синовита. Для ОА характерен невоспалительный характер синовиальной жидкости: прозрачная, вязкая, с
концентрацией лейкоцитов менее 2000/мм3. |
|
|
|
||||||
Критерии диагностики. |
|
|
|
|
|
|
|
||
Диагноз |
«ОА» |
ставят |
на |
основании |
клинических |
и |
|||
рентгенологических критериев (Альтман и др., 1991) (табл. 2-3.). |
|
||||||||
|
|
|
|
|
|
|
|
Таблица 2-3 |
|
Диагностические критерии остеоартроза (по Altmanet., 1991) |
|
||||||||
Клинические критерии |
|
|
Клинические, |
лабораторные |
и |
||||
|
|
|
|
рентгенологические критерии |
|
||||
|
|
Коленные суставы |
|
|
|
||||
1. Боль и |
|
|
|
1. Боль и |
|
|
|
|
|
2а. Крепитация |
|
|
|
2. Остеофиты или |
|
|
|
||
26. Утренняя скованность <30 мин |
|
За. СЖ, характерная для остеоартроза (или возраст |
|||||||
2в. Возраст >38 лет или |
|
|
≥40 лет) |
|
|
|
|
||
За. Крепитация |
|
|
|
36. Утренняя скованность <30 мин |
|
||||
36. Утренняя скованность ≤30 мин |
|
Зв. Крепитация |
|
|
|
||||
Зв. Костные разрастания или |
|
|
|
|
|
|
|
|
|
4а. Отсутствие крепитации |
|
|
|
|
|
|
|
|
|
46. Костные разрастания |
|
|
|
|
|
|
|
|
|
Чувствительность — 89% |
|
|
Чувствительность — 94% |
|
|
||||
Специфичность — 88% |
|
|
Специфичность — 88% |
|
|
|
|||
|
|
Тазобедренные суставы |
|
|
|
||||
1. Боль и |
|
|
|
1. Боль и не менее двух критериев из трѐх |
|
||||
2а. Внутренняя ротация <15° |
|
|
2а. СОЭ <20 мм/ч |
|
|
|
|||
26. СОЭ <15 мм/ч |
|
|
|
26. Остеофиты |
|
|
|
||
(или сгибание в |
тазобедренном |
2в. Сужение суставной щели |
|
|
|||||
суставе >115°) или |
|
|
|
|
|
|
|
|
|
3а. Внутренняя ротация <15° |
|
|
|
|
|
|
|
|
|
3б. Утренняя скованность <60 мин |
|
|
|
|
|
|
|
||
3в. Возраст >50 лет |
|
|
|
|
|
|
|
|
|
3г. Боль при внутренней ротации |
|
|
|
|
|
|
|
||
Чувствительность — 86% |
|
|
Чувствительность — 89% |
|
|
||||
Специфичность — 75% |
|
|
Специфичность — 91% |
|
|
|
|||
|
|
|
Суставы кистей |
|
|
|
|||
1. Боль продолжительная или скованность
2. Костные разрастания двух и более суставов из 10 оцениваемых*
3. Менее двух припухших пястно-фаланговых суставов
4а. Костные разрастания, включающие 2 и более дистальных межфаланговых сустава (2-й и 3-й дистальные межфаланговые суставы могут приниматься во внимание в двух критериях: 2 и 4а) или
32
46. Деформация одного и более суставов из 10 оцениваемых*
Чувствительность — 93%
Специфичность — 91%
* 2-й и 3-й дистальные межфаланговые суставы; 2-й и 3-й проксимальные межфаланговые суставы; 1-й запястно-пястный сустав обеих кистей.
Лечение ОА.
33
Цели лечения:
•Обеспечить понимание больным своего заболевания и умение управлять им: изменение образа жизни, применение физических упражнений, поддерживающих функцию суставов, защита суставов.
•Уменьшить боль.
•Улучшить функциональное состояние суставов и предотвратить развитие деформации суставов и инвалидизации больного.
•Улучшить качество жизни больных.
•Предотвратить дальнейшее разрушение суставного хряща.
•Избежать побочных эффектов фармакотерапии и обострения
сопутствующих заболеваний.
Нефармакологические методы.
1. Обучение больных должно быть обязательным компонентом всех терапевтических программ при ОА, проводиться с учетом индивидуальных особенностей больного и включать рекомендации по изменению образа жизни, снижению веса и необходимости выполнения физических упражнений (уровень доказательности А, В).
2.Больным ОА с избыточным весом (ИМТ более 25 кг/м2) рекомендуется уменьшение веса (уровень доказательности В,С).
3.Больным ОА коленных суставов необходимы регулярные физические упражнения, направленные на укрепление силы четырехглавой
мышцы бедра и увеличение объема движений, а также аэробные нагрузки (уровень доказательности А). При ОА тазобедренных суставов тоже требуется выполнение лечебной физкультуры, особенно силовых упражнений (уровень доказательности С).
4. При поражении медиального отдела коленного сустава, варусной деформации или нестабильности коленного сустава могут использоваться коленные ортезы (уровень доказательности В) и клиновидные ортопедические стельки (уровень доказательности С). Рекомендуется хождение с тростью в руке, противоположной поражѐнной нижней конечности (уровень доказательности С). При ОА 1–го запястно -пястного сустава применяются шинирование и ортезы (уровень доказательности В).
5. Физиотерапевтические методы. При ОА коленных суставов с признаками воспаления можно рекомендовать применение холодовых аппликаций (пакеты со льдом, массаж льдом) (уровень доказательности В). Для уменьшения боли при ОА коленных и суставов кистей рекомендуются тепловые процедуры (уровень доказательности В), чрезкожная электронейростимуляция (уровень доказательности А,В). У некоторых больных может использоваться акупунктура (уровень доказательности В).
Лекарственная терапия.
Главный симптом ОА - боль. Поэтому анальгетическая терапия, как эффективный контроль над болью, является важным направлением в лечении ОА.
34

Симптоматические лекарственные средства быстрого действия. Нестероидные противовоспалительные препараты (НПВП).
НПВП показаны при ОА в случае неэффективности парацетамола, а также при наличии признаков воспаления (уровень доказательности А). При сильной боли в суставах лечение следует начинать сразу с НПВП (уровень доказательности А). НПВП применяются в минимальной эффективной дозе назначаются на максимально короткие сроки (уровень доказательности А).
Неселективные НПВП.
Ибупрофен 1200-2400 мг/сут в 4 приема.
Аркетал (кетопрофен) 100-400 мг/сут в 3-4 приема. Флурбипрофен 100-300 мг/сут в 3-4 приема. НАКЛОФЕН (диклофенак)75 мг в/м – 1 раз в сутки
КСЕФОКАМ (лорноксикам) (8 мг) по 1 т. 1-2 раза в день; в/в или в/м в дозе 8-16 мг.
Селективные НПВП.
Мелоксикам 7,5 в/м - 15 мг/сут в 1 прием. НАЙЗ(нимесулид) (100 мг) по 1 т – 2 раза в день.
Специфические ингибиторы ЦОГ 2.
Целекоксиб 100-200 мг/сут в 1-2 приема;эторикоксиб 60-120 мг/сут. Для профилактики НПВП-гастропатии необходимо назначить
ингибиторы протонной помпы –пантопразол 40 мг - 1 раз в сутки.
Базисная терапия остеоартроза (уровень доказательности А)
представлена в таблице 2-4
|
|
Таблица 2-4 |
|
Базисная терапия остеоартроза |
|||
Препарат |
Суточная доза |
Длительность |
|
|
|
приема |
|
|
|
|
|
ХОНДРОКСИД |
750 мг 2 раза/сут |
1-2 года |
|
(Хондроитин сульфат) |
первые 3 нед., затем |
|
|
|
по 500 мг 2 раза в |
|
|
|
сутки |
|
|
|
|
|
|
СТОПАРТРОЗ |
1500 мг 1 раз в день |
1-2 года |
|
(Глюкозамина сульфат) |
|
|
|
|
|
|
|
хондроитин сульфат 400 |
2 капс. 3 раза в день |
1-2 года |
|
мг+глюкозамина сульфат |
|
|
|
500 мг, глюкозамин сульфат |
|
|
|
250 мг + ибупрофен 100 мг + |
2 капс. 3 раза в день |
1-2 года |
|
хондроитина сульфат 200 мг) |
|
|
|
Диацереин (диафлекс) |
50 мг. 2 раза в день |
не менее 4 мес. |
|
|
|
|
|
Пиаскледин |
1 капс. в сутки |
1-2 года |
|
|
|
|
|
35