Материал: Внутренние болезни., Князева Л. И, Князева Л. А, Горяйнов И.И
присутствии гранулоцитов в стенке артерий.
Наличие трѐх и более любых критериев позволяет поставить диагноз с чувствительностью 82,2% и специфичностью 86,6%.
Классификационные критерии гранулематоза Вегенера (LevitR.Y., JauciA.S., BlochD.D. etal., 1990)
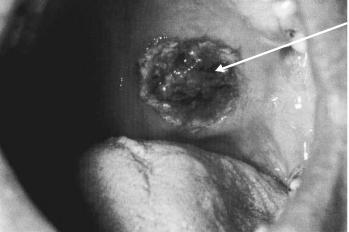
Воспаление носа и полости рта: язвы в полости рта (рис. 9-1), гнойные или кровянистые выделения из носа.
Изменения в лѐгких при рентгенологическом исследовании: узелки, инфильтраты или полости в лѐгких.
Изменения мочи: микрогематурия (>5 эритроцитов в поле зрения) или скопления эритроцитов в осадке мочи.
Биопсия: гранулематозное воспаление в стенке артерии или в периваскулярном и экстраваскулярном пространстве.
Наличие у больного двух и более любых критериев позволяет
поставить диагноз с чувствительностью 88% и специфичностью 92%.
Рис 9-1. Язва в полости рта.
Классификационные критерии синдрома Чѐрджа-Стросс (MasiA.T., HunderG.G., LieJ.T. etal., 1990)
Астма: затруднение дыхания или диффузные хрипы при вдохе.
Эозинофилия >10%.
Аллергия в анамнезе: сезонная аллергия (аллергический ринит) или другие аллергические реакции (пищевая, контактная), за исключением лекарственной.
Мононевропатия, множественная мононевропатия или полиневропатия по типу «перчаток» или «чулок».
Мигрирующие или транзиторные лѐгочные инфильтраты, выявляемые при рентгенологическом исследовании (рис. 9-2).
Синусит: боли в околоносовых пазухах или рентгенологические изменения.
Биопсия: скопление эозинофилов во внесосудистом пространстве.
Наличие у больного четырѐх и более любых признаков позволяет по - ставить диагноз с чувствительностью 85% и специфичностью 99%.
136
Рис 9-2. Мигрирующие лѐгочные инфильтраты.
Классификационные критерии пурпуры Шѐнляйна-Геноха(MillsJ.A., MicheiB.A., BlochD.A. etal., 1990)
Пальпируемая пурпура: слегка возвышающиеся геморрагические кожные изменения, не связанные с тромбоцитопенией (рис. 9-3, 9-4, 9- 5).
Возраст начала болезни менее 20 лет.
Диффузные боли в животе, усиливающиеся после приѐма пищи, или ишемия кишечника (возможно кишеч ное кровотечение).
Биопсия: гистологические изменения, проявляющиеся гранулоцитарной инфильтрацией стенок артериол и венул.
Наличие у больного двух и более любых критериев позволяет
поставить диагноз с чувствительностью 87,1 % и специфичностью 87,7%.
Рис.9-3. Геморрагические и язвенно-некротические кожные изменения
Рис.9-4. Развитиехондромаляции Рис. 9-5. Пальпируемая пурпура на фоне геморрагического васкулита
137
Классификационные критерии артериитаТакаясу (ArendW.P., MicheiB.A., BlochD.A. etal., 1990)
Начало заболевания в возрасте менее 40 лет.
Перемежающаяся хромота конечностей: слабость и дискомфорт в мышцах конечностей при движении.
Ослабление пульса на плечевой артерии: снижение пульсации на одной или обеих плечевых артериях.
Разница систолического АД >10 мм рт.ст. при его измерении на правой и левой плечевых артериях.
Шум, выявляемый при аускультации, над обеими подключичными артериями или брюшной аортой.
Изменения при ангиографии: сужение просвета или окклюзия аорты, еѐ крупных ветвей в проксимальных отделах верхних и нижних конечностей, не связанные с атеросклерозом, фибромышечной
дисплазией и другими подобными состояниями (изменения фокальные, сегментарные).
Наличие трѐх и более любых критериев позволяет поставить диагноз с чувствительностью 90,5% и специфичностью 97,8%.
Классификационные критерии гигантоклеточного артериита
(HunderG.G. etal., 1990).
Развитие симптомов заболевания у лиц старше 50 лет.
Появление ранее не отмечавшихся головных болей или изменение их характера и(или) локализации.
Изменения височной артерии: чувствительность при пальпации или снижение пульсации височных артерий, не связанное с атеросклерозом шейных артерий.
Увеличение СОЭ > 50 мм/час.
Изменения при биопсии артерии: васкулит, с преимущественно мононуклеарной инфильтрацией или гранулематозным воспалением, обычно с многоядерными гигантскими клетками.
Наличие трѐх и более любых критериев позволяет поставить диагноз с чувствительностью 93,5% и специфичностью 91,2%.
Дифференциальная диагностика.
Клинические признаки, наблюдаемые при системных васкулитах, встречаются при системных заболеваниях соединительной ткани (включая АФС), инфекциях (инфекционный эндокардит, сифилис, другие системные инфекции) и опухолях (предсердная миксома, лимфопролиферативные опухоли и др.), тяжѐлом атеросклеротическом поражении сосудов.
Необходимость в своевременной диагностике заболевания продиктована потребностью в раннем (до развития необратимого поражения жизненно важных органов) назначении агрессивной терапии.
Системные васкулиты необходимо исключать у всех больных с лихорадкой, похуданием и признаками полиорганного поражения (сосудистая пурпура, множественный мононеврит, мочевой синдром).
138
Показания для консультации ревматолога: наличие любых клинических проявлений, позволяющих заподозрить системный васкулит.
Показания для консультации других специалистов: ведение больных системными васкулитами требует мультидисциплинарного подхода.
Дерматолог: васкулит с поражением кожи.
Невропатолог: при выявлении неврологических симптомов. Офтальмолог: при поражении глаз у пациентов с синдромом Бехчета, гранулематозом Вегенера, артериитом Такаясу, гигантоклеточным артериитом.
Отоларинголог: поражение ЛОР-органов при гранулематозе Вегенера Нефролог: поражение почек при системных некротизирущих васкулитах.
Пульмонолог: поражение лѐгких при гранулематозе Вегенера, микроскопическом полиартериите, синдроме Чѐрджа-Стросс. Инфекционист и фтизиатр: носительство вирусов гепатита В и С, развитие оппортунистических инфекций, туберкулѐза.
Сосудистый хирург: поражение сосудов при артериите Такаясу. Хирург: развитие абдоминального болевого синдрома при артериите Такаясу, узелковом полиартериите, геморрагическом васкулите.
Лечение.
В соответствии с версией EULAR (март 2009 г), опирающейся на современную классификацию системных васкулитов, выделены рекомендации для пациентов с преимущественным поражением сосудов мелкого и среднего калибра и рекомендации для пациентов с васкулитами крупных сосудов.
С позиции лечебной стратегии нозологические формы, объединенные в группу АНЦАсистемных васкулитов целесообразно рассматривать как единое состояние, а лечение дифференцировать прежде всего в зависимости от тяжести заболевания, с учетом рисков развития легочного кровотечения, прогрессирующей почечной недостаточности, тяжелого поражения органа зрения, ЦНС (уровень доказательности 2В).
Цели терапии:
достижение и поддержание ремиссии;
снижение риска обострений;
предотвращение необратимого поражения жизненно важных органов;
снижение риска развития побочных эффектов лекарственной терапии;
увеличение продолжительности жизни.
Этапы терапии
Индукция ремиссии (3-6мес).
Поддержание ремиссии (2-5лет).
139
Эскалационная терапия.
Индукция ремиссии.Основные задачи этого этапа - достижение ремиссии, снижение риска обострений и предотвращение необра тимого поражения жизненно важных органов.
К основным группам лекарственных средств, используемых при системных васкулитах на этом этапе, относятся глюкокортикоиды и цитостатики (циклофосфамид, метотрексат, азатиоприн). При ряде форм применяют плазмаферез и внутривенное введение иммуноглобулина человека нормального. При непереносимости циклофосфамида и/или метотрексата, а также при рефрактерном течении васкулитов дополнительно к терапии глюкокортикоидами назначают лефлуномид, микофенолата мофетил и/или биологические препараты (инфликсимаб, ритуксимаб и др.). При большинстве заболеваний есть определѐнные закономерности в назначении и комбинации препаратов. Предпочтение,
как правило, отдают комбинированной терапии глюкокортикоидами и
цитостатиками.
Медикаментозная терапия.
К основным группам лекарственных средств, используемых при системных васкулитах, относят глюкокортикоиды и цитостатики (циклофосфамид, метотрексат, азатиоприн). При ряде форм системных васкулитов используют экстракорпоральные методы очищения крови (плазмаферез) и введение иммуноглобулина человека нормального.
Стандартная индукционная схема лечения СВ мелких и средних сосудов включает назначение высоких доз ЦФ и ГК (уровень доказательности 1А1В). Последующее поддерживающее лечение осуществляется низкими дозами ГК, как правило, в сочетании с азатиоприном (АЗ).
Глюкокортикоиды.
Назначение глюкокортикоидов - основной метод лечения гигантоклеточного артериита и артериита Такаясу (уровень доказательности 3), а также некоторых форм системных некротизирующих васкулитов при отсутствии признаков прогрессирования, например синдрома Чѐрджа-Стросс и криоглобулинемического васкулита, также применяют для лечения тяжѐлых форм геморрагического васкулита с поражением ЖКТ и почек.
В связи с высоким риском прогрессирования заболевания монотерапию глюкокортикоидами не используют для лечения гранулематоза Вегенера, микроскопического полиангиита и узелкового полиартериита.
Быстрый эффект глюкокортикоидов можно рассматривать как диа - гностический признак гигантоклеточного артериита и ревматической полимиалгии.
Тактика назначения глюкокортикоидов.
В начале заболевания глюкокортикоиды обычно назначают в несколько приѐмов в дозе 1 мг/кг в сутки, а затем (через 7—10 дней), при положительной динамике клинических и лабораторных показателей пере-
140