Материал: Внутренние болезни., Князева Л. И, Князева Л. А, Горяйнов И.И
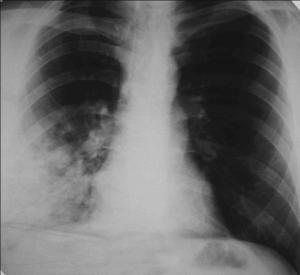
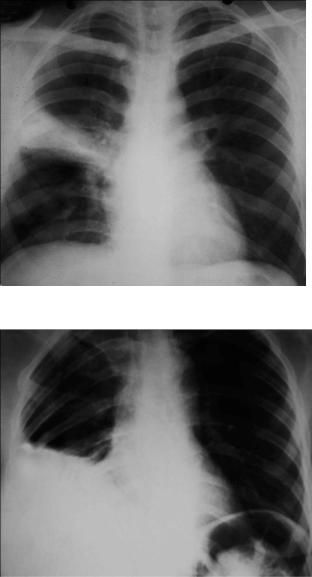
Рис. 1-2. Внебольничная сегментарная пневмония с локализацией в верхней доле правого легкого.
Рис.1-3. Внебольничная пневмония, осложненная экссудативным плевритом.
Полости деструкции в легких появляются при стафилококковой инфекции, аэробных грамотрицательных возбудителях ки шечной группы и анаэробов.
По данным рентгенологического метода исследования нельзя говорить об этиологии пневмонии.
Диагностический минимум обследования:
-рентгенография грудной клетки в двух проекциях;
-общий анализ крови: лейкоцитоз более 10-12х109/л со сдвигом лейкоцитарной формулы влево указывает на высокую вероятность
бактериальной инфекции, а лейкопения ниже 3х109/л или лейкоцитоз выше 25х109/л являются неблагоприятными прогностическими признаками;
-биохимический анализ крови – мочевина, креатинин, электролиты, печеночные ферменты;
-микробиологическая диагностика: микроскопия мазка, окрашенного по Грамму, посев мокроты для выделения возбудителя и
535