Материал: Внутренние болезни., Князева Л. И, Князева Л. А, Горяйнов И.И
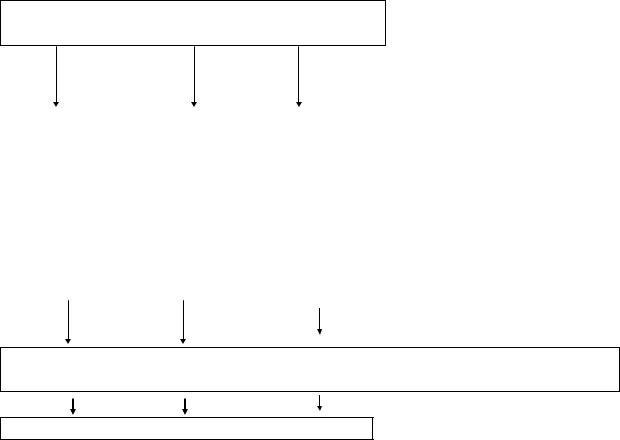
СРК — биопсихосоциальное заболевание
психологические |
социальные |
биологические факторы |
факторы |
факторы |
( изменение содержания нейропереносчиков |
(изменениями |
|
на пути следования болевого импульса.) |
рецепторного |
|
|
аппарата |
|
|
структур |
|
|
головного |
|
|
мозга.) |
|
|
|
|
|
Висцеральная гиперчувствительность, нарушение моторики кишки,замедление прохождения газов
Боль в животе,метеоризм,нарушение стула
Рис.3-1. Схема патогенеза СРК.
Клиническая картина.
Жалобы, предъявляемые больными СРК, условно можно разделить на три группы:
кишечные; относящиеся к другим отделам желудочно-кишечного тракта;
негастроэнтерологические.
Кишечные симптомы приСРК:
Боль – неопределѐнная, жгучая, тупая, ноющая, постоянная, кинжальная, выкручивающая с локализацией преимущественно в подвздошных областях, чаще слева. «Син дром селезѐночной кривизны» - возникновение болей в области левого верхнего квадранта в положении больного стоя и облегчение их в положении лѐжа с приподнятыми ягодицами. Боли обычно усиливаются после приѐма пищи, уменьшаются после акта дефекации, отхождения газов, приѐма спазмолитических препаратов. У женщин боли усиливаются во время менструаций. Важной отличительной особенностью болевого синдрома при СРК считают отсутствие болей в ночные часы.
Ощущение вздутия живота нарас тает в течение дня, усиливаясь после приѐма пищи.
Диарея возникает обычно утром, после завтрака, частота стула колеблется от 2 до 4 и более раз за короткий промежуток времени, часто
505