Материал: Томилов - исследование живота и органов брюшной полости
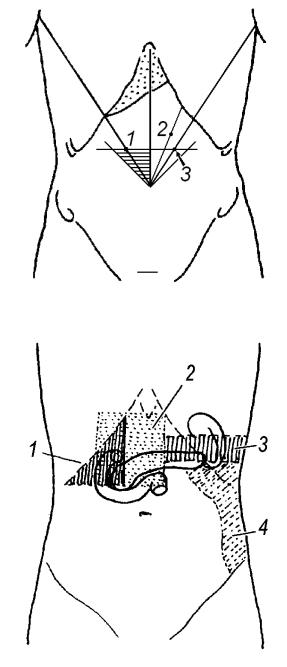
Рис. 55. Зоны и точки, болезненные
при панкреатите:
1 – точка Дежардена,
2 – точка Мейо-Робсона (передняя),
3 – точка А.Я. Губергрица; заштрихована зона Шоффара, симметричная ей зона М.ГубергрицаСкульского.
Рис. 56. Зоны кожной гипересте-
зии при остром панкреатите (по А.А.Шелагурову):
1 – головка,
2 – тело,
3 – верхняя часть хвоста,
4 – нижняя часть хвоста поджелудочной железы.
При остром панкреатите или обострении хронического панкреатита могут быть положительны симптомы Керте и Чухриенко. Симптом Воскресенского – ослабление пульсации аорты – вряд ли имеет большое значение в диагностике обострения панкреатита, т.к. пульсация брюшной аорты и у здоровых лиц определяется далеко не всегда. При хроническом панкреатите, наоборот, может ощущаться усиление пульсации аорты, предающейся через уплотненную железу (симптом Ниднера). При панкреонекрозе могут быть признаки нарушения микроциркуляции и ДВС синдрома, проявляющиеся кожными симптомами (ГреяТурнера, Грюнвальда, Каллена, Хольстеда).
Уплотненная железа при хроническом панкреатите часто прощупывается очень хорошо, по данным А.Я.Губергрица – почти в половине случаев. Нередко обнаруживается атрофия подкожного жира в проекции поджелудочной железы (симптом Гротта).
Пальпация поджелудочной железы при наличии даже небольшой ее опухоли очень болезненна. Боль иррадиирует в спину, вверх или влево, в область селезенки, однако иррадиация может быть любой и даже очень далекой, например, в плечи. В ряде случаев болезненность не дает возможности прощупать довольно крупные опухоли. В то же время при
75
малой болезненности отчетливо прощупываются, благодаря своей плотности, опухоли размером 1,5-2 см.
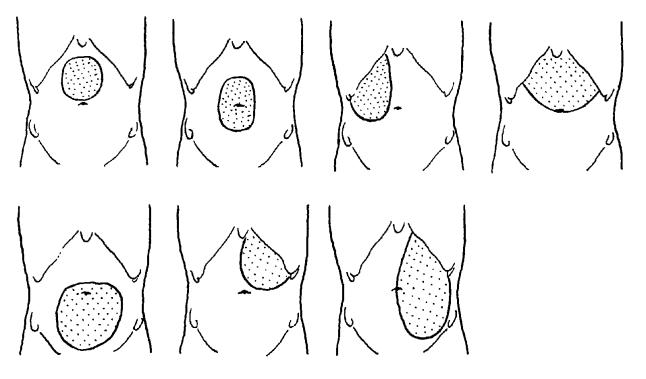
Кисты поджелудочной железы могут быть любых размеров, вплоть до гигантских. Они исходят из головки, тела или хвоста железы и в зависимости от этого и ряда других причин располагаются в разных областях живота, изменяя положение желудка и кишечника (рис. 57, 58). Основным методом исследования кист является пальпация. Они имеют гладкую поверхность и упругую резистентность. Несмотря на то, что кисты исходят из неподвижного органа, они нередко смещаются при дыхании пациента и при пальпации. Перкуссия может выявить тупой звук лишь при больших кистах, которые, раздвигая желудок и кишки, непосредственно прилежат к передней брюшной стенке. На рисунке 57 показаны варианты расположения кист поджелудочной железы относительно желудка и поперечной ободочной кишки по Керте с указанием характера перкуторного звука.
Полной уверенности в принадлежности пальпируемой кисты к поджелудочной железе никогда не бывает. Окончательный диагноз устанавливается после ультразвукового и рентгенологического исследования.
Рис. 57. Вари-
анты локализации кист поджелудочной железы по Мейо-Робсону.
3.3.5. Исследование печени
Задачи:
-доказать, что прощупываемый ниже правой реберной дуги орган является печенью, т.е. отличить печень от других органов, опухолей или кист,
-определить свойства пальпирующейся печени (консистенция, характер поверхности, болезненность и т.д.) и ее края (острый, закругленный, мягкий, уплотненный, плотный, ровный, фестончатый и др.),
-оценить подвижность органа, обусловленную дыханием и изменением положения тела, или пассивную смещаемость при пальпации,
-определить размеры печени,
-выявить возможные аускультативные симптомы.
76
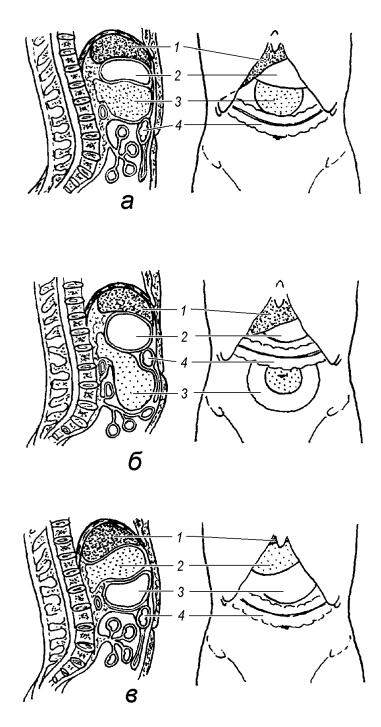
Рис. 58. Взаимное распо-
ложение кист поджелудочной железы, желудка и поперечной ободочной кишки по Керте:
1 – печень,
2 – желудок,
3 – киста,
4 – поперечная ободочная кишка.
а – киста раздвигает желудок и поперечную ободочную кишку.
б – киста прилегает к передней брюшной стенке ниже поперечной ободочной кишки, часть кисты прикрыта петлями тонких кишок. Тупой звук определяется только над центральной частью кисты, которая непосредственно прилежит к брюшной стенке.
в – киста отодвигает желудок вниз.
Методы. Используются все методы физического исследования: осмотр, пальпация, перкуссия и аускультация. При необходимости проводят постукивание или поколачивание.
После ориентировочной пальпации живота проводят толчкообразную пальпацию из правой подвздошной области вверх по срединно-ключичной линии (см. 2.2.10). Если печень выступает ниже реберной дуги, определяются четкая граница резистентности и симптом соскальзывания с края. Результаты проверяют слабой перкуссией. Затем проводят диафраг- мально-инспираторную пальпацию по Образцову и определяют свойства края печени, а поверхность выступающей ниже реберного края печени оценивают поверхностной скользящей пальпацией при расслабленных мышцах брюшной стенки. Определяют размеры печени. Проводят аускультацию (см. 2.4).
77
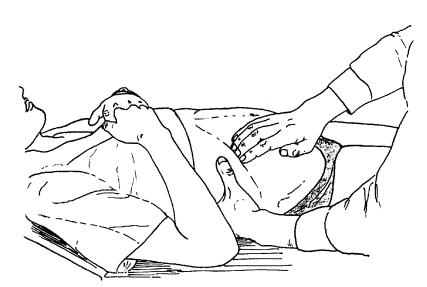
Диафрагмально-инспираторная пальпация печени.
Диафрагмально-инспираторная пальпации была разработана В.П.Образцовым для исследования печени. Им же и дано название.
Обоснование метода. Во время вдоха сокращающаяся диафрагма смещает печень вниз. Ее задний край, не прикрытый брюшиной и фиксированный к диафрагме и нижней полой вене, ограничен в подвижности, поэтому печень поворачивается вокруг поперечной оси передним краем вниз, который даже в норме опускается ниже реберной дуги. Чтобы увеличить подвижность передненижнего края печени, В.П.Образцов предложил кистью левой руки обхватывать грудную клетку на уровне реберной дуги и слегка сдавливать, чтобы ограничить ее расширение во время вдоха (рис. 59, см. 2.2.15). Если пациент лежит на жесткой кушетке, сужение нижней апертуры грудной клетки можно проводить давлением всей ладонью левой руки, помещенной на грудную клетку над реберной дугой (Б.К.Панфилов, 1971, рис.
60).
Задачи диафрагмально-инспираторной пальпации печени:
-оценка состояния края печени (острый или закругленный, плотный или мягкий, ровный или фестончатый, чувствительный, болезненный и пр.),
-определение инспираторной подвижности края печени.
Техника (рис. 61).
Пациента нужно обучить диафрагмальному дыханию (см. 2.2.15). Цикл пальпации состоит из следующих элементов:
-установка руки в исходную позицию снаружи от прямой мышцы живота на 1-3 см ниже края печени, найденного другим способом, или чуть ниже реберной дуги, если край печени не пропальпирован другими способами,
-погружение пальцев в живот во время выдоха пациента на небольшую глубину (3-4 см),
-удержание руки во время глубокого диафрагмального вдоха пациента.
Рис. 59. Поло-
жение рук врача и пациента при пальпации края печени по В.П.Образцову.
В начале вдоха край печени опускается и попадает в карман, образующийся над кончиками пальцев, затем повышающееся внутрибрюшное давление выталкивает руку врача, в это время край печени выскальзывает из кармана и обходит кончики пальцев с их тыльной стороны на ладонную. Если руку не удерживать погруженной в живот, брюшная стенка во время вдоха может вытолкнуть ее раньше, чем край печени коснется кончиков пальцев. Опытные врачи в нужный момент обычно чуть расслабляют руку, облегчая ее выталкивание брюшной стенкой. Момент перехода края печени с тыльной стороны на ладонную хорошо ощущается рукой врача, в этот момент и оцениваются его свойства.
После возвращения руки в исходное положение врач повторяет пальпацию или переносит руку в другую позицию – вдоль прощупанного края.
78
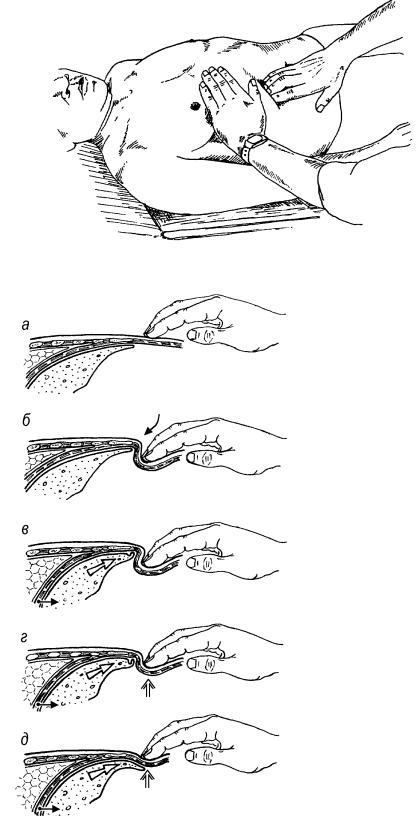
Рис. 60. Сужение
нижней апертуры грудной клетки ладонью левой руки при диафрагмальноинспираторной пальпации края печени у пациента, лежащего на жесткой кушетке.
Рис. 61. Техника диафрагмально-
инспираторной пальпации печени:
а – установка руки (пальцы ниже края печени или реберной дуги, если печень не пальпируется),
б – углубление пальцев в живот и задержка их в этой позиции;
в – смещение передненижнего края печени диафрагмой во время вдоха, мягкий край нормальной печени загибается в кармане над кончиками пальцев;
г – пальцы выталкиваются брюшной стенкой и через нее ощущают край печени, который выпрямляется и
д - при продолжающемся вдохе скользит под пальцами, уже не ощущаясь ими.
Второй вариант диафрагмально-инспираторной пальпации печени. Врач находится у головного конца постели пациента лицом к его ногам. Он сидит или стоит, наклонившись над больным. Пальпация может проводиться одной или двумя руками. При пальпации одной рукой (рис. 62а) врач кладет правую кисть ладонью на грудную клетку таким образом, чтобы кончики полусогнутых II-IV пальцев оказались сразу под реберной дугой кнаружи от прямой
79