Материал: Пат. анатомия боевых поражений_2002

Ранения брыжейки. Ранения брыжейки сопровождаются кровотечением в полость брюшины. Нарушение питания участка кишки вследствие разруше- ния сосудов брыжейки или их тромбоза осложняется гангреной кишки.
Ранения желчного пузыря. При ранении желчного пузыря, содержащего камни, возникают множественные вторичные снаряды, что расширяет зону по- вреждения вокруг раневого канала.
Ранения печени. Ранения печени могут быть слепыми, сквозными, каса- тельными. Входные раны имеют звездчатый вид за счет множественных ради- альных трещин паренхимы (рис. 64).
Рис. 64. Макропрепарат печени при осколочном ранении: раз-
рушение паренхимы печени вокруг входного раневого от- верстия с радиальными трещи-
нами по периферии
Возможны внутрипеченочные гематомы, образованию которых способст-
вует закрытие раневого канала фрагментами разрушенной печени и свертками крови, первичная и вторичная девиация раневого канала. Краевые ранения ле- вой доли нередко приводят к отрыву части органа. Повреждение крупных желчных протоков сопровождается поступлением желчи в полость брюшины, в связи с чем развивается так называемый желчный перитонит.
Ранения селезенки. Прохождение ранящего снаряда через селезенку вы- зывает, как правило, разрушения ее с образованием рваных фрагментов. Каса-
тельные ранения и сквозные ранения с низкой кинетической энергией ранящего снаряда не приводят к разрушению селезенки, однако также осложняются мас- сивными гематомами и кровотечениями, что требует выполнения спленэктомии.
Ранения почек. При ранениях почек наблюдается геморрагическая ин- фильтрация паранефральной клетчатки или образование забрюшинных гема- том, из-за чего кровь может не попадать в мочевые пути. Так, примерно у трети
раненых с обширными разрушениями органа или почечной артерии гематурия
101
отсутствует. В случаях ранений мочеточников возможны дефекты их стенки или полный перерыв. При ранениях живота с повреждением мочевого пузыря вероятны затеки мочи в окружающую клетчатку или полость брюшины /48/.
Ранения поджелудочной железы сопровождаются распространением панкреатических ферментов, в частности фосфолипазы А, по забрюшинной клетчатке, а при проникающих ранениях живота — попаданием их в полость брюшины. Контакт ферментов с жировой тканью приводит к возникновению множественных очагов, напоминающих пятна стеарина (жировые некрозы). Обнаружение последних имеет диагностическое значение, т. к. в данной ситуа- ции указывает на повреждение поджелудочной железы.
2.3.3. О с л о ж н е н и я о г н е с т р е л ь н ы х р а н е н и й ж и в о т а
Наиболее частые осложнения огнестрельных ранений живота — шок, кро- вопотеря и перитонит. В первые часы после проникающих ранений воспаление брюшины является местным — вокруг повреждений в одном или нескольких то- пографо-анатомических отделах брюшинной полости (местный перитонит). При благоприятном исходе ранений местное фибринозное воспаление приводит к от- граничению зон повреждений от остальных отделов полости брюшины фибрино- выми склейками — это местный отграниченный перитонит. При выздоровлении воспаление затихает, фибриновые склейки превращаются в фиброзные спайки, последние в дальнейшем могут быть причиной спаечной болезни. Распространен- ное инфицирование смежных и отдаленных топографо-анатомических отделов полости брюшины, что закономерно возникает при повреждениях кишечника, ве- дет к разлитому перитониту. Из-за развития фибриновых склеек и фиброзных спа-
ек возможно отграничение скоплений гноя с образованием внутрибрюшинных абсцессов — поддиафрагмальных, подпеченочных, межкишечных и т. д.
При ранениях живота возможны гнойно-гнилостные осложнения, ана- эробная инфекция. Задержка первичной хирургической обработки ран до сро- ков свыше 6 — 12 часов после ранения значительно повышает вероятность воз- никновения этих осложнений /123/.
После лапаротомий, предпринятых по поводу ранений живота, могут воз- никнуть следующие осложнения: кровотечение в брюшинную полость вследст- вие нарушений гемостаза или аррозии сосуда в зоне гнойного воспаления; не-
состоятельность швов полого органа в результате гнойного воспаления или циркуляторных расстройств в стенке; прогрессирование перитонита; механиче- ская кишечная непроходимость вследствие фибриновых склеек кишечника, за- ворота или узлообразования, сдавления кишки воспалительным инфильтратом или абсцессом; эвентрация кишечника, которая возникает при нагноении по- слеоперационной раны брюшной стенки и прорезывании швов.
Летальность после релапаротомий при огнестрельных ранениях живота достигает 70% /37/.
102
2.4. З а к р ы т ы е п о в р е ж д е н и я и р а н е н и я к о н е ч н о с т е й
Классификация повреждений конечностей в военное время:
I. Закрытые повреждения:
1)ушиб (с переломом и без перелома кости);
2)сдавление (с переломом и без перелома кости);
3)вывих;
4)повреждение связок.
II. Открытые повреждения:
1)ранения мягких тканей;
2)перелом кости;
3)отрыв конечности.
2.4.1. З а к р |
ы т ы е |
п о в р е ж д е н и я |
к о н е ч н о с т е й |
2.4.1.1. |
П о в р |
е ж д е н и я м я г к |
и х т к а н е й |
Повреждения мягких тканей проявляются ушибами с надрывами, разры- вами и отрывами мышц, сухожилий и фасций при сохранении целости кожи, а также последствиями длительного сдавления мягких тканей.
Ушибы. Сопровождаются кровоизлияниями, травматическим отеком, нек- ротическими изменениями за счет размозжения тканей и расстройств кровообра- щения. При незначительной выраженности этих изменений через 2 — 3 дня после травмы начинаются процессы регенерации, заканчивающиеся рубцеванием.
Длительное сдавливание конечности. Гибель пострадавших наблюдается только после обширного размозжения или длительного сдавливания больших массивов мышц при завалах землей, обвалах домов, укрытий и т. д. При вскрытии
погибшего после длительного сдавливания конечности в области повреждения отмечают кровоизлияния, отек жировой клетчатки и мышц, иногда значительные гематомы. В набухших мышцах выявляют очаги некроза в виде участков серого или серо-желтого цвета. Нередко отмечают размозжение мышц, надрывы и отры- вы их от мест прикрепления. При гистологическом исследовании в миоцитах от- сутствуют ядра и поперечная исчерченность, имеется глыбчатый распад. Про- слойки соединительной ткани инфильтрированы эритроцитами, лейкоцитами, пропитаны отечной жидкостью. В мелких венах можно выявить стазы и тромбы.
2.4.1.2. П о в р е ж д е н и я с у с т а в о в
Различают ушибы тканей в области суставов, растяжения связок и вывихи.
При ушибе области сустава наблюдают кровоизлияния в окружающих тканях и иногда в полости сустава (гемартроз).
Растяжение связок нередко сочетается с их надрывом или разрывом. В коленных суставах при этом могут повреждаться мениски.
Вывихам часто сопутствует нарушение целости капсулы сустава и связок.
103
2.4.1.3. З а к р ы т ы е п е р е л о м ы к о с т е й
Закрытые переломы чаще возникают в области диафиза костей конечно- стей. В месте перелома в результате разрыва сосудов, как самой кости, так и мяг- ких тканей, образуется гематома. При переломе бедренной кости объем излив- шейся в мягкие ткани крови может достигать 1 — 2 л. Такую «скрытую» кровопо- терю не всегда оценивают адекватно. В течение первых часов кровь в гематоме свертывается. В мягких тканях при этом развивается травматический отек и асеп- тическое серозно-фибринозное воспаление, в течение первых 1 — 2 суток харак- теризующееся миграцией полиморфноядерных лейкоцитов, а затем и макрофагов.
2.4.1.4. З а ж и в л е н и е з а к р ы т ы х п е р е л о м о в к о с т е й
При неосложненных переломах уже со 2-х суток отмечают врастание размножающихся камбиальных клеток вместе с сосудистыми почками в кровя- ной сверток. С 3 — 4-го дня начинается пролиферация клеточных элементов надкостницы и эндоста, выстилающего костномозговую полость и гаверсовы каналы. Они являются источниками развития остеобластической грануляци- онной ткани. К 5 — 7 дню заканчивается организация и рассасывание кровяно- го свертка. К этому времени между отломками компактной пластинки сохраня- ется лишь узкая щель, заполненная жидкой кровью, тканевым детритом и мел- кими осколками кости.
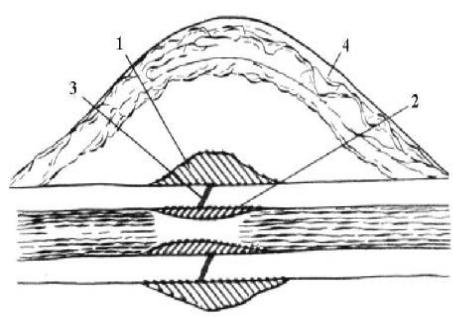
В результате организации гематомы формируется предварительная (про- визорная) мозоль. В провизорной мозоли (рис. 65) различают 4 зоны: первая зона — периостальная (наружная) мозоль; вторая зона — эндостальная или костномозговая (внутренняя) мозоль; третья зона — интермедиарная мозоль, непосредственно соединяющая отломки компактной пластинки; четвертая зона — параоссальная мозоль, охватывающая снаружи зону перелома.
Рис. 65. Элементы
провизорной костной мозоли (по Г. С. Юмашеву):
1 ¾ периостальная мозоль; 2 ¾ эндостальная мозоль;
3 ¾ интермедиарная мозоль; 4 ¾ параоссальная
мозоль
104
Вначале предварительная мозоль представлена грануляционной тканью, со- единяющей отломки и охватывающей их концы в виде муфты. С 3 — 4-го дня в мозоли происходит образование неориентированных коллагеновых волокон, ха- рактеризующее собой соединительнотканную стадию предварительной мозоли.
Последующими стадиями развития предварительной мозоли являются хрящевая и губчато-костная. В хрящевой стадии хрящевая ткань муфтообразно охватывает место перелома или формирует отдельные островки в соединитель- нотканной мозоли вблизи щели перелома. При хорошей репозиции отломков и достаточной иммобилизации конечности предварительная мозоль может не про- ходить хрящевой стадии развития. В губчато-костной стадии предварительная мозоль представляет собой мягкую, неполноценную, с точки зрения опорной функции, беспорядочно волокнистую или грубо пучковую костную ткань.
Полная организация гематомы на месте перелома и образование в регене- рате губчатых костных структур означает окончание формирования предвари- тельной мозоли и начало перестройки ее в окончательную (дефинитивную). Четких границ между этими периодами не существует. Перестройка оконча- тельной мозоли и ее моделирование продолжаются многие месяцы. Они заклю-
чаются в остеокластической резорбции предварительной мозоли и замещении ее пластинчатыми костными структурами, при этом архитектоника кости меня- ется в соответствии с механической нагрузкой, которую она испытывает.
Выделяют первичное и вторичное сращение костных отломков. Первичное сращение происходит в ранние сроки за счет преимущественно ин- термедиарной костной мозоли, периостальная мозоль не выражена. При
вторичном сращении образование мозоли проходит хрящевую стадию и с формированием выраженной периостальной мозоли.
Временные характеристики заживления зависят от вида кости, возраста пациента, сложности перелома и степени разъединения (диастаза) отломков кос- ти, и могут составлять от двух недель до нескольких месяцев. Применение аппа- ратов внеочагового остеосинтеза позволяет ускорить консолидацию перелома.
2.4.2. О г н е с т р е л ь н ы е р а н е н и я к о н е ч н о с т е й
Характеристика огнестрельных ранений конечностей зависит: от вида ра- нящего снаряда (пуля, осколок, шарики, стреловидные элементы и т. д.); от ло- кализации раны (кисть, предплечье, плечо, стопа, голень, бедро); от вида ране- ния (сквозное, слепое, касательное); от характера и объема повреждения (отрыв конечности, нарушение целости мышц, костей, сосудов и нервов).
Ранения суставов могут быть проникающими, с повреждением синови- альной оболочки, или непроникающими. Особенности огнестрельных ранений конечностей определяются повреждением больших мышечных массивов, длин- ных трубчатых костей и крупных суставов, которые часто сочетаются с нару- шением целости магистральных сосудов и нервных стволов.
105