Материал: ОТВЕТЫ ДЕТСКИЕ ИНФЕКЦИИ Теория
Поражение нервной системы и других железистых органов может наступать не только после
поражения слюнных желез, но и одновременно, раньше и даже без поражения их (очень
редко).
При эпидемическом паротите в организме вырабатываются антитела (нейтрализующие, комплементсвязывающие и другие), обнаруживаемые в течение нескольких лет, и развивается
аллергическая перестройка организма, сохраняющаяся очень долго (возможно, в течение всей жизни).
Классификация:
Типичные формы:
Железистая- изолированное поражение только железистых органов
Нервная- изолированное поражение только ЦНС (серозный менингит, менингоэнцефалит)
Комбинированная (нервно-железистая форма)- поражение ЦНС и железистых органов (серозный менингит- паротит или субмаксиллит- панкреатит- менингоэнцефалит и др комбинации)
Атипичные формы:
Стертая
Бессимптомная
Тяжесть:
Легкая
Средней тяжести
3. Тяжелая:
а)токсическая;
б)септическая ;
в)токсико-септическая
Показатели тяжести:
Распространенность поражения желез, степень поражения ЦНС, степень общей интоксикации.
Клинические формы:
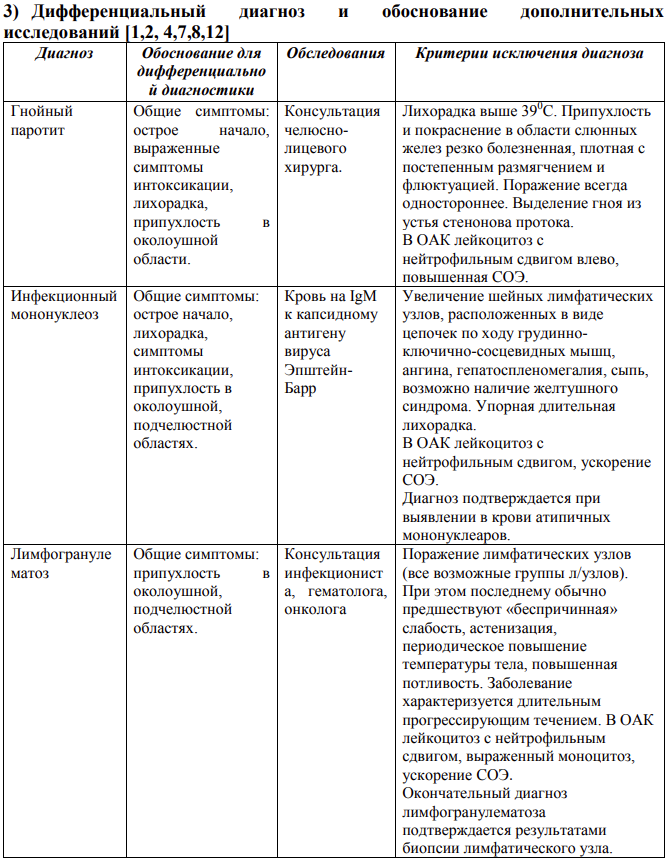
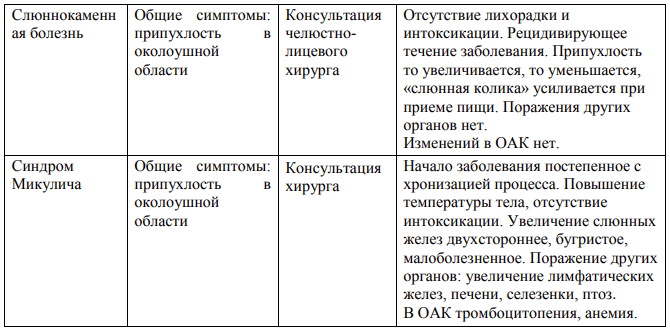
-Поражение околоушных слюнных желез- паротит: к концу первых, реже вторых суток от начала заболевания появляется увеличение околоушных слюнных желез. Обычно процесс начинается с одной стороны, а затем через 1-2 дня поражается вторая железа. При этом отмечается новый подъем температуры тела. Воспаление околоушной слюнной железы при паротитной инфекции сопровождается появлением отека мягких тканей, расположенного впереди уха, в вершине угла, образуемого восходящей ветвью нижней челюсти и верхней 1/3 грудино-ключично-сосцевидной мышцы. В центре припухлость упруго-эластичной, а к периферии - тестообразной консистенции, поэтому в большинстве случаев четкие границы ее отсутствуют. Кожа над ней не изменена, пальпация вызывает умеренную болезненность. Иногда отек распространяется на лицо, шею, подключичную область. Во время осмотра внутренней поверхности щеки больного эпидемическим паротитом можно обнаружить гиперемию и отек устья выводного протока околоушной слюнной железы – симптом Мурсу. Последний не является специфичным для паротитной инфекции, но в комплексе с другими симптомами позволяет поставить диагноз, так как появляется уже в продромальном периоде. Саливация снижена, вязкость слюны увеличена, но слюна прозрачная.
-Субмаксиллит (одно- двустороннее поражение подчелюстных слюнных желез):
в подчелюстной области появляется веретенообразное образование, тестоватой консистенции, умеренно болезненный при пальпации. Под языком можно наблюдать гиперемию и отек устья выводного протока пораженной железы.
-Сублингвит:
припухлость и болезненность в подбородочной области и под языком; снижение саливации;
возможно развитие отека глотки, гортани, языка при выраженном увеличении подчелюстных, подъязычных слюнных желез.
-Панкреатит (поражение поджелудочной железы):
повышение температуры тела;
тошнота, рвота;
боли в животе, иррадиирующие в спину, правое подреберье, иногда — опоясывающие;
у детей раннего возраста может появиться жирный жидкий стул, у старших — запор.
при пальпации живота отмечаются болезненность, положительные симптомы Мейо-Робсона и Воскресенского.
-Орхит (поражение половых желез):
повышение температуры тела;
боли в пораженном яичке с иррадиацией в паховую и бедренную области;
увеличение яичка в 2-3 раза (чаще одностороннее поражение правого яичка); плотная консистенция;
болезненность при пальпации;
кожа мошонки гиперемирована;
«первичный» орхит (предшествует увеличению околоушных слюнных желез);
«сопутствующий» орхит (развивается одновременно с паротитом);
чаще поражается только правое яичко, что связано с особенностями кровоснабжения. Однако у 15% больных процесс может быть двусторонним.
Кроме того, возможно развитие эпидидимита;
выраженные патологические изменения в яичке сохраняются в течение 5–7 дней, затем наступает медленное выздоровление. Признаки атрофии органа наблюдаются через 1-2 мес.
проявления левостороннего орхита более стойкие;
«автономный» орхит (единственное» проявление болезни).
Простатит (поражение предстательной железы):
повышение температуры тела;
боли в области промежности и заднего прохода;
увеличение предстательной железы.
-Оофорит (поражение женских половых желез):
повышение температуры тела;
слабость, недомогание;
боли в подвздошной области.
-Синдром поражения центральной и периферической нервной системы:
Серозный менингит:
Поражение мягких мозговых оболочек чаще развивается на 3—5-й день от момента поражения слюнных желез. При этом на фоне угасающей симптоматики паротита наблюдаются:
внезапное ухудшение общего состояния;
новое повышение температуры тела до 38-39°С;
вялость, адинамия;
головная боль;
повторная рвота;
менингеальные знаки: ригидность затылочных мышц, симптомы Брудзинского и Кернига;
наличие стойкой очаговой симптоматики указывает на вовлечение в патологический процесс вещества головного мозга (менингоэнцефалит);
в редких случаях симптомы серозного менингита опережают поражение слюнных желез. -Мононевриты (поражение черепных нервов), преимущественно поражения VII пары по периферическому типу и VIII пары:
при поражении слухового нерва – головокружение, нистагм, шум в ушах, снижение слуха.
-Миелиты и энцефаломиелиты появляются на 10-12 день болезни, проявляются спастическим нижним парапарезом, нарушением функции тазовых органов (недержание стула, мочи)
Исход: благоприятный
Диагностика:
Лабораторные исследования :
Клинический анализ:
ОАК: лейкопения, лимфоцитоз, СОЭ не изменена.
Биохимический анализ:
биохимический анализ крови: повышение активности амилазы;
биохимический анализ мочи: повышение активности диастазы.
Серологический анализ крови:
ИФА – выявление IgM к вирусу эпидемического паротита.
РСК, РТГА – нарастание титра антител в 4 раза и более при исследовании
парных сывороток (первая берется в начале заболевания, вторая через 2-3 недели).
Молекулярно-генетический метод:
ПЦР – выявление РНК вируса паротита из образца цельной крови или слюны,
или мочи.
Лечение:
Специфического лечения заболевания нет
Госпитализации подлежат дети с осложнённым течением паротита и по эпидпоказаниям.
Немедикаментозное лечение:
режим: полупостельный в остром периоде болезни (7-10 дней);
диета №2: обильное питьѐ, теплая, жидкая или полужидкая пища, если обычная
вызывает болезненность при жевании. Рекомендуют протертые супы, жидкие
каши, картофельное пюре, яблочное пюре, паровые котлеты, куриное мясо,
овощные пудинги, фрукты, рыбу. Исключают продукты, оказывающие
выраженный сокогонный эффект (соки, сырые овощи), а также кислые, острые и
жирные блюда. Детям до 5 лет- приказ 172 от 31 марта 2011 года. «Карманный
справочник по оказанию стационарной помощи детям. Схема 16». Рекомендации
по питанию здорового и больного ребенка;
сухое тепло на область пораженных слюнных желез;
физиотерапия: свето-теплолечение лампой «Соллюкс» области слюнных желез
после нормализации температуры тела, время экспозиции 3-5 мин. (5–10
процедур);
уход за полостью рта, полоскание ротовой полости после приема пищи (теплой
кипяченой водой, 2% раствором гидрокарбоната натрия или раствором
фурациллина 1:5000) 4-6 раз в сутки.
Медикаментозное лечение:
Этиотропная терапия: не проводится.
Симптоматическая терапия:
Для купирования гипертермического синдрома свыше 38,5оС назначается
парацетамол 10 - 15 мг/кг с интервалом не менее 4 часов, не более трех дней через
рот или per rectum или ибупрофен в дозе 5-10 мг/кг не более 3-х раз в сутки через
рот;
с целью десенсибилизирующей терапии хлоропирамин 1 - 2 мг/кг в сутки через
рот два раза в сутки в течение 5- 7 дней;
При панкреатите – дезинтоксикационная терапия:
обильное питьё, щелочное питьё (минеральная вода), в/в капельно – ингибиторы протеаз(контрикал, гордокс, трасилол). Для снятия болей – спазмолитики (но-шпа, папаверин), анальгетики.
Для улучшения переваривания – ферменты (панкреатин, панзинорм, фестал)
Профилактические и противоэпидемические мероприятия:
Заболевших паротитной инфекцией изолируют из детского коллектива до
исчезновения клинических проявлений (на 9 дней). Среди контактных
разобщению подлежат дети до 10 лет, не болевшие паротитной инфекцией и не
получавшие активную иммунизацию, сроком на 21 день. При знании точной даты
контакта дети подлежат изоляции с 11-го по 21-й день инкубационного периода.
Заключительная дезинфекция в очаге не проводится. За детьми, имевшими
контакт с больным паротитной инфекцией, проводится наблюдение (осмотр,
термометрия) до окончания карантина.
Специфическую профилактику проводят живой вакциной ККП в 12 месяцев,
ревакцинацию – в 6 лет. Иммунизации против эпидемического паротита по
эпидемическим показаниям подлежат лица, имевшие контакт с больным (при
подозрении на заболевание), не болевшие эпидемическим паротитом ранее, не
привитые или не имеющие сведений о прививках против эпидемического
паротита.
Иммунизация против эпидемического паротита по эпидемическим показаниям
проводится в течение 7 дней с момента выявления первого больного в очаге
10. Менингококковая инфекция. Этиология. Эпидемиология. Патогенез. Классификация. Клинические проявления различных форм болезни. Диагностика. Дифференциальная диагностика. Течение. Исходы. Лечение. Неотложная помощь на догоспитальном этапе и в стационаре (ИТШ, отек мозга, судороги, ДВС-синдром). Противоэпидемические мероприятия в очаге.Диспансеризация.
Этиология:
Возбудитель –Neisseria meningitidis.
Эпидемиологическую значимость имеет серотип А, реже С и B серотипы, вызывая
генерализованные, тяжелые формы заболевания.
Основной фактор патогенности - капсула, защищающая бактерию от фагоцитоза.
Термолабильный эндотоксин, обусловливающий токсические проявления
менингококковой инфекции, играет ведущую роль в патогенезе поражения сосудов и
кровоизлияний во внутренние органы.
Эпидемиология:
Источником инфекции является больной человек и бактерионосители.
Во время эпидемии число бактерионосителей приближается к 95%, однако заболевание развивается у менее чем 1% инфицированных лиц. На 1 случай генерализованной формы приходится до 5 тысяч носителей и больных назофарингитом
Механизм передачи – аэрогенный, путь воздушно- капельный при близком продолжительном контакте.
Сезонность зимне-весенняя ( февраль- апрель). Эпидемии повторяются через 10-15 лет.
Спорадическая заболеваемость чаще встречается в раннем возрасте.
Патогенез.
• Входные ворота – слизистые оболочки носо- и ротоглотки
• Менингококк попадает на слизистую носоглотки капельным путем, где происходит его
размножение. Благодаря наличию местного гуморального иммунитета происходит быстрая гибель возбудителя без развития каких-либо
клинических проявлений – транзиторное носительство.
• При снижении резистентности слизистой, дефиците секреторного Ig А внедрение
менингококка приводит к воспалению слизистой оболочки носоглотки, вызывая развитие
менингококкового назофарингита.
Патогенез инфекционно-токсического шока на уровне мелких сосудов ИЗ ЛЕКЦИИ КРАСНОВА
• При проникновении менингококка в кровь, в результате его разрушения образуется большое
количество эндотоксина
• Под воздействием эндотоксина повреждается эндотелий сосудистой стенки, в первую очередь страдают капилляры – микроциркуляторное русло.
Повреждение эндотелия влечет за собой повреждение и других слоев сосудистой стенки –
повышается проницаемость.
• При повреждении эндотелия активируется внутрисосудистое тромбообразование – ДВС- синдром. В результате нарушается микроциркуляция органов и тканей. Развивается гипоксия.
Активация гипоталямо-гипофизарно- надпочечниковой системы приводит к резкому выбросу цитокинов, адреналина и других биологически активных веществ.
• Активируется симпатическая нервная система.
• Под действием биологически активных веществ и симпатикотонии наступает спазм артериол и посткапиллярных венул. Выброс также приводит к активации свертывающей системы – усугубляется ДВС-синдром. Повышается проницаемость сосудистой стенки.
• Это приводит к открытию артерио-венозных шунтов.
• Кровь, сбрасывающаяся по шунтам, не выполняет транспортную функцию (гипоксемия), что
приводит к ишемии тканей и метаболическому ацидозу.
Вслед за выбросом биологически активных веществ возникает истощение коры надпочечников. Далее происходит выброс гистамина, одновременно снижается чувствительность сосудов к адреналину.
В результате наступает парез артериол, в то время как посткапиллярные венулы находятся в состоянии повышенного тонуса.
Формируется относительное снижение ОЦК. Кровь депонируется в капиллярах, это приводит к выходу жидкой ее части через порозную сосудистую стенку в межклеточное пространство, что усугубляет снижение ОЦК. Вместе с жидкой частью крови выходят форменные элементы. В результате повреждения сосудистой стенки образуются кровоизлияния (геморрагическая
сыпь). Размеры кровоизлияний определяются размерами дефектов сосудистой стенки. Образованию кровоизлияний способствует переход ДВС-синдрома в фазу гипокоагуляции.
Патогенез менингита
• Через порозную сосудистую стенку менингококки попадают на мягкую мозговую оболочку.
• На мягкой мозговой оболочке формируется гнойный воспалительный процесс, распространяющийся с течением времени.
• С мягкой мозговой оболочки гнойный процесс может перейти на вещество головного мозга.
• В процесс могут вовлекаться черепно- мозговые нервы (слуховой).
Классификация менингококковой инфекции
I. Локализованные формы (назофарингит, носительство)
II. Генерализованные формы
Типичные:
1 менингококкцемия
2 гнойный менингит
3 гнойный менингоэнцефалит
4 сочетание менингококкцемии и менингита
Атипичные:
1 стёртая форма менингококкцемии
2 стёртая форма менингита
3 серозный менингит
4 гипертоксические формы
III. Редкие формы (пневмония, кардит, синовиит,
иридоциклит)
Класссификация по тяжести:
1 очень тяжёлые
- инфекционно-токсический шок
- отёк – набухание головного мозга
2 тяжёлые
3 средней тяжести
4 лёгкие
по течению:
1 молниеносное (3-5 дней)
2 острое (2-3 недели)
3 затяжное (4-6 недели)
4 хроническое рецидивирующее
Локализованные формы
Острый назофарингит
- начинается остро с повышения температуры до субфебрильных, реже фебрильных значений
- жалобы: головная боль, боль и першение в горле ,заложенность носа, насморк со скудным
слизисто-гнойным, сукровичным отделяемым, сухой кашель
- при осмотре ротоглотки: гиперемия задней стенки глотки, отёчность, иногда с наложением
слизи
- часто имеет место двухсторонней склерит
Генерализованные формы
Менингококкцемия
- начинается остро, внезапно
- температура до 39 – 40 С°и выше
- озноб, сильная головная боль, повторная рвота
- геморрагическая сыпь от точечных петехий до звёздчатых кровоизлияний; самая частая
локализация – ягодицы, бёдра, голени и нижняя часть живота; повышение сыпи на лице – прогностически неблагоприятный признак.
NB! в некоторых случаях первоначально может появляться пятнисто-папулезная сыпь.
Гнойный менингит
- начинается остро с ознобом и подъёмом температуры до 39-40С°и более
- жалобы: сильная головная боль распирающего характера без чёткой локализации; маленькие дети: беспокойство, плач, пронзительный крик
- гиперстезия
- повторная или многократная рвота
- симптомы мышечной ригидности
- вялость, бледность кожи
- пульс учащен, тоны приглушены
- артериальное давление с тенденцией к снижению
Менингоэнцэфалит
- двигательное возбуждение
- нарушение сознания
- судороги
- появление очаговой симптоматики
Диагностика:
Кровь:
• посев крови
• ПЦР
• микроскопия мазков (окраска по Граму),
Клинический анализ крови; ДК, ВСК
Биохимический: мочевина, креатинин, билирубин, Алт, Аст, электролиты, глюкоза, СРБ
ЦСЖ:
• посев
• ПЦР или/и РАЛ (NM,SP, Hib)
• микроскопия
Клиническое исследование: оценка цвет, прозрачность, давление, цитоз.
Биохимический: глюкоза, белок
Глюкоза исследуется параллельно в ЦСЖ и сыворотке
Общий анализ мочи С Низкая ОП при СНСАДГ
Мазки со слизистых носоглотки- Бактериологическое обследование на NM
Дифференциальная диагностика
При наличии экзантемы дифференциальная диагностика проводится с заболеваниями для которых характерно наличие геморрагической и пятнисто-папулезной сыпи.
При наличии плеоцитоза дифференциальный диагноз проводится с серозными
менингитами (вирусными, туберкулезными, боррелиозными, грибковыми, вызванными
простейшими; асептическими менингитами при системных заболеваниях, неопластических процессах, менингитами, вызванными лекарственными препаратами, в т.ч. внутривенными иммуноглобулинами, химиотерапией, высокими дозами антибиотиков); вирусными энцефалитами, абсцессом мозга, субарахноидальным кровоизлиянием, черепно-мозговой травмой, необластозами ЦНС.
Терапия менингококковой инфекции
Догоспитальный этап:
• дегидратация – лазикс 1-2 мг/кг
• при симптомах отёка головного мозга – дексазон 0,5-1мг/кг, преднизолон 2мг/кг
• при судорогах – седуксен в возрастных дозах
• при нарушении дыхания – увлажнённый кислород через маску, ИВЛ
• при гипертермии – литическая смесь
(анальгин + пипольфен + папаверин)
Стационар:
охранительный режим:
В остром периоде болезни необходимо соблюдение постельного режима.
После проведения люмбальной пункции в течении 3 дней показан строгий постельный режим
с укладкой на щите для профилактики постпункциональных осложнений (ликвородинамические нарушения, корешковый синдром).
• диета: Высококалорийная, механически и химически щадящая. Детям первого жизни проводят кормление специальным грудным молоком или адаптированными смесями с сохранением физиологического режима питания.
Этиотропная терапия – антибиотики группы β-лактамов:
•бензилпенициллин
•ампициллин
цефалоспорины III поколения:
цефотаксим, цефтриаксон.
меропенем – при развити вторичных бактериальных осложнений
хлорамфеникол – при наличии или угрозе развития шока
Рекомендовано использовать максимальные дозы антибиотиков с учетом их проницаемости через гематоэнцефалический барьер.
Патогенетическая терапия:
дезинтоксикация: оральная регидратация (чай, 5% р- р глюкозы, морс) в/в инфузии глюкозо-солевые (10% р-р глюкозы, 0,9% натрий хлор, Рингера) и коллоидные (гемодез, реополиглюкин). Соотношение растворов 3:1.
дегидратация: стартовый препарат – лазикс 1-2мг/кг/сут * 2-4 приёма
сосудистые средства: трентал 5-10 мг/кг, кавинтон 0.5-1.0 мг/кг
ноотропные препараты: пирацетам, пантогам, перидитол
терапия отёка – набухание головного мозга- противосудорожная: в/м, в/в, реланиум до 10-30 мг/кг/сут ГОМК 50-100 мг/кг, натрия тиопентал (3-5 мг/кг/час)
Период реконвалисценции:
• препараты, улучшающие обменные процессы в ЦНС.
• растительные адаптогены
• иммуномодуляторы
• по показаниям:
- дегидратационная терапия
- противосудорожная терапия
ИТШ:
Кристаллоидные растворы чередуют с коллоидными. Дозировка коллоидных растворов для детей - 15 - 20 мл/кг. Общий объем вливаемой жидкости для детей - не более 150 - 160 мл/кг в сут (включая оральную регидратацию).
Глюкокортикостероиды- преднизолон 10 - 15 мг/кг веса, одномоментно возможно введение до 120 мг преднизолона, при положительной динамике дальнейшее введение глюкокортикостероидов повторяют через 6 - 8 часов, при отсутствии положительной динамики, при инфекционно-токсическом шоке 3 - 4 степени - повторные введения через 15 - 20 мин.
Гепарин- Начинают применять в фазу гиперкоагуляции ДВС синдрома. Способы введения и дозы - в/в, сначала одномоментно, а затем капельно по 5 тыс ЕД под контролем времени свертывания крови (не более 18 мин).
Ингибиторы фибринолиза (контрикал). Показания к применению - инфекционно-токсический шок 3 - 4 степени. Особенности применения - сочетать с введением гепарина. Дозы - для контрикала 20 тыс ЕД.
Допамин. Цель применения - восстановление почечного кровотока. Дозы - 50 мг в 250 мл 5% раствора глюкозы, скорость введения 18 - 20 кап/мин.
Пентоксифиллин (трентал). Цель применения - улучшение микроциркуляции, повышение неспецифической резистентности организма, нормализация гемостаза.
Сосудорасширяющие препараты - папаверин, дибазол.
Сердечные гликозиды - при необходимости.
Витаминотерапия (особенно аскорбиновая кислота).
Для лечения основного заболевания возможно применение антибиотиков, которые обладают бактериостатическим действием. Антибиотики с бактерицидным действием будет способствовать развитию инфекционно-токсического шока.