Материал: ОТВЕТЫ ДЕТСКИЕ ИНФЕКЦИИ Теория
• Отсутствие осложнений
Критерии выписки, вакцинация
• В детский коллектив ребенка допускают не ранее, чем через 5 дней после последнего высыпания
• После перенесенной ветряной оспы дети отводятся от вакцинации на 2 месяца
Противоэпидемические мероприятия в очаге.
• Больного изолируют с момента заболевания и до 5-го дня от последнего высыпания
• Подлежат изоляции больные с опоясывающим лишаем как возможные источники ветряной оспы
• Контактировавшие дети в возрасте до 7 лет, не болевшие ветряной оспой, не допускаются в
детские учреждения с 11-го по 21-й день контакта.
• Заключительная дезинфекция не проводится
• Текущая дезинфекция: влажная уборка и проветривание
• Наблюдение за контактными
• В ДДУ устанавливается карантин с 11 по 21-й день с момента изоляции последнего больного
Активная иммунизация (вакцинация) против ветряной оспы в очагах
• проводится детям (в возрасте от 12 месяцев) и взрослым, не имеющим медицинских
противопоказаний к введению вакцины, в первые 72 - 96 часов после вероятного контакта с
больным ветряной оспой или опоясывающим
• Для специфической профилактики ветряной оспы применяют живые аттенуированные вакцины.
Пассивная специфическая профилактика (введение иммуноглобулина) показана
контактным детям группы риска (с заболеваниями крови, различными иммунодефицитными
состояниями),а также контактным беременным, не болевшим ветряной оспой (опоясывающим герпесом).
5. Коклюш. Этиология. Эпидемиология. Патогенез. Клинические проявления болезни в разные периоды. Диагностика. Дифференциальная диагностика. Осложнения. Коклюш у привитых. Особенности течения у новорожденных и детей первого года жизни. Осложнения. Лечение. Неотложная терапия при апноэ. Профилактика. Противоэпидемические мероприятия в очаге.
Коклюш – это острое инфекционное заболевание, имеющее циклическое течение, вызываемое В. рertussis, характеризующееся длительным упорным кашлем, переходящим в судорожный, приступы которого заканчиваются отхождением вязкой мокроты, иногда рвотой, на фоне умеренно выраженных симптомов интоксикации
Этиология. возбудитель В. рertussis
• строгий аэроб
• неподвижен
• грам (-) отр. мелкие палочки
• хорошо растет на глицериново-картофельно- кровяном агаре
• образует термолябильный токсин
• чувствительна к внешним воздействиям, нагреванию, дез. Растворам
Эпидемиология.
• Антропоноз
• Источник инфекции – больной человек или бактерионоситель
• Механизм передачи – аэрогенный, путь передачи: воздушно-капельный
• Длительность заразного периода – 4-5 недель (несколько укорачивается при лечении
антибиотиками)
• Восприимчивость – наиболее часто болеют дети 1-7 лет, могут болеть и новорожденные
• Иммунитет – стойкий
• Управляемая инфекция
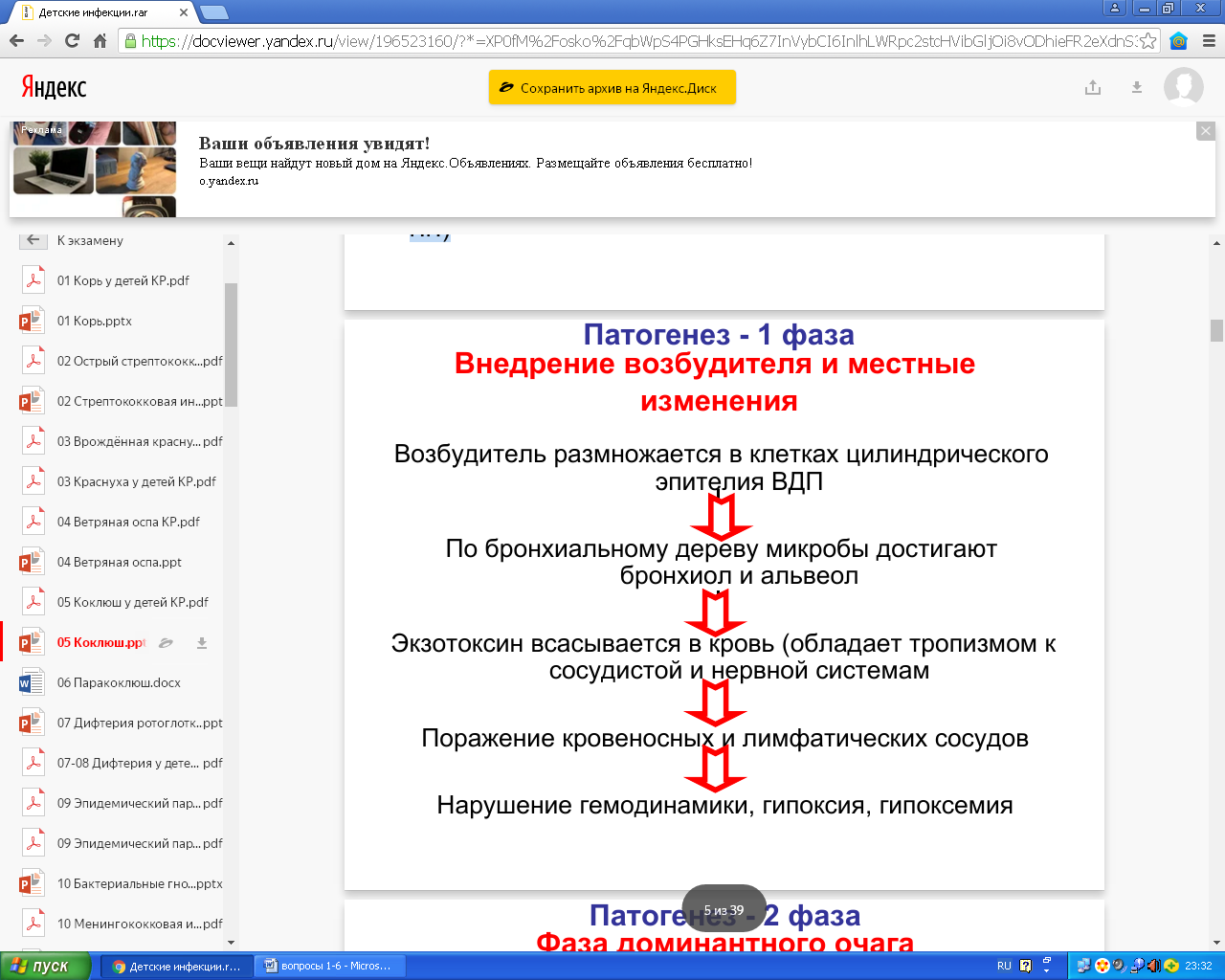
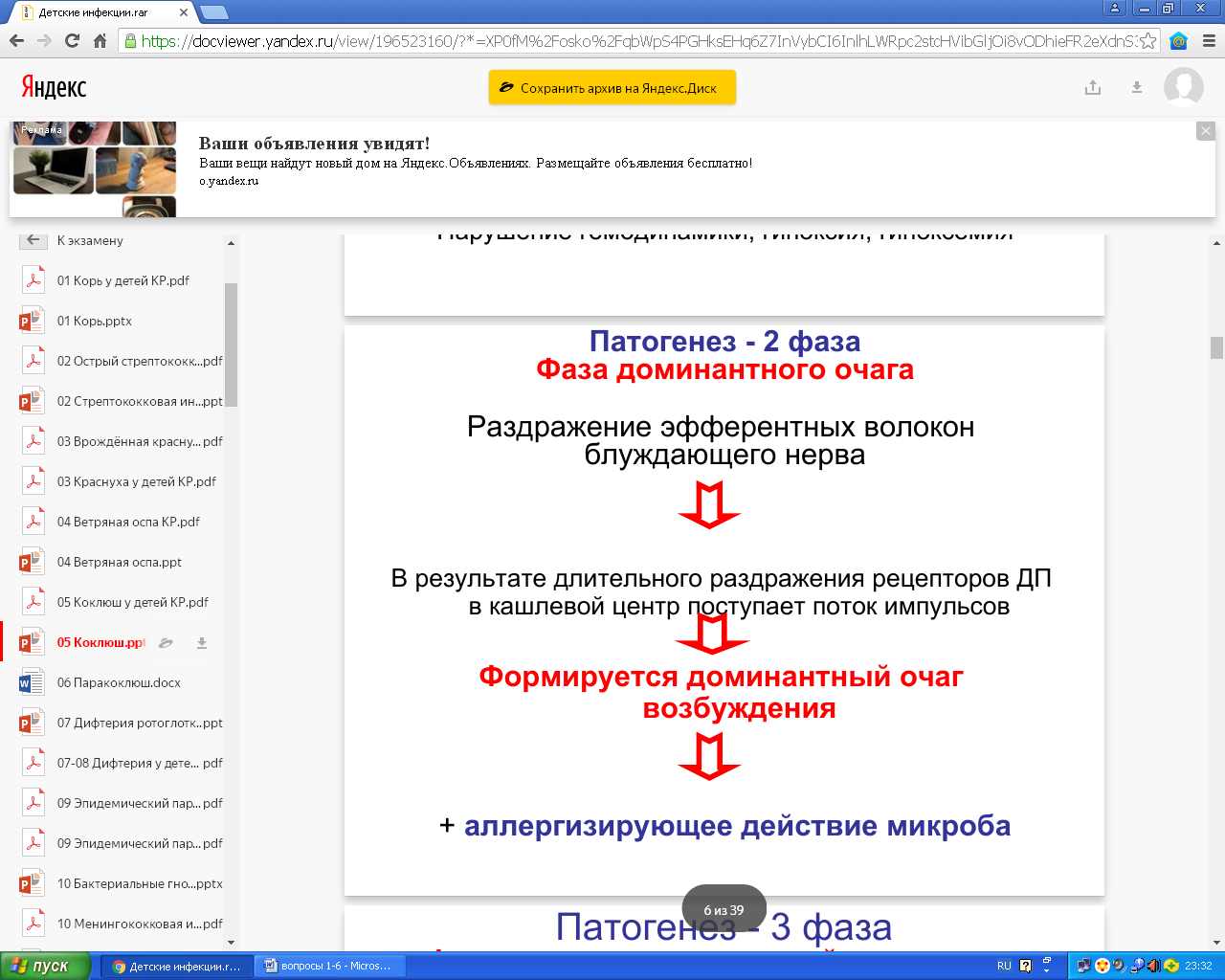
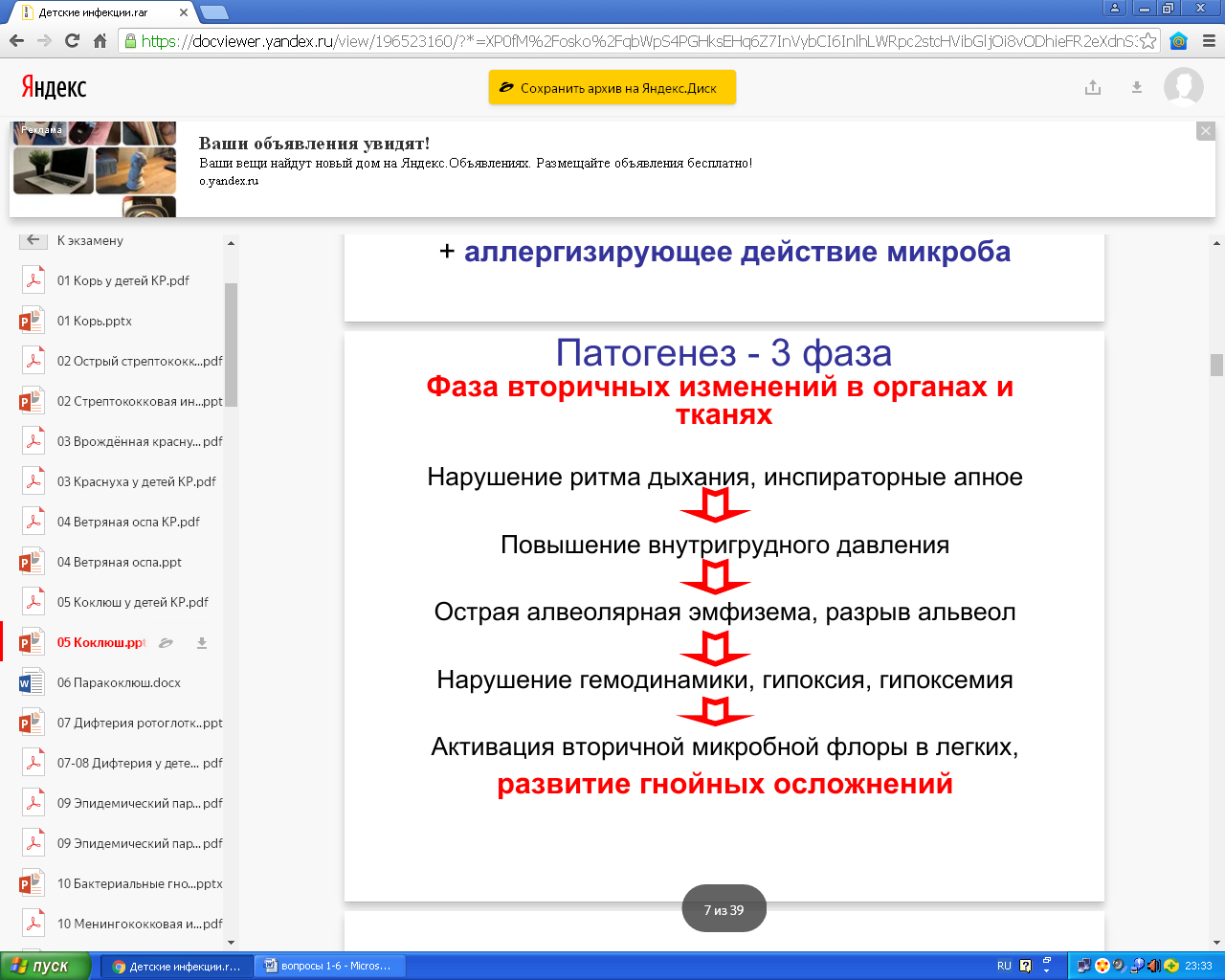
Патогенез.
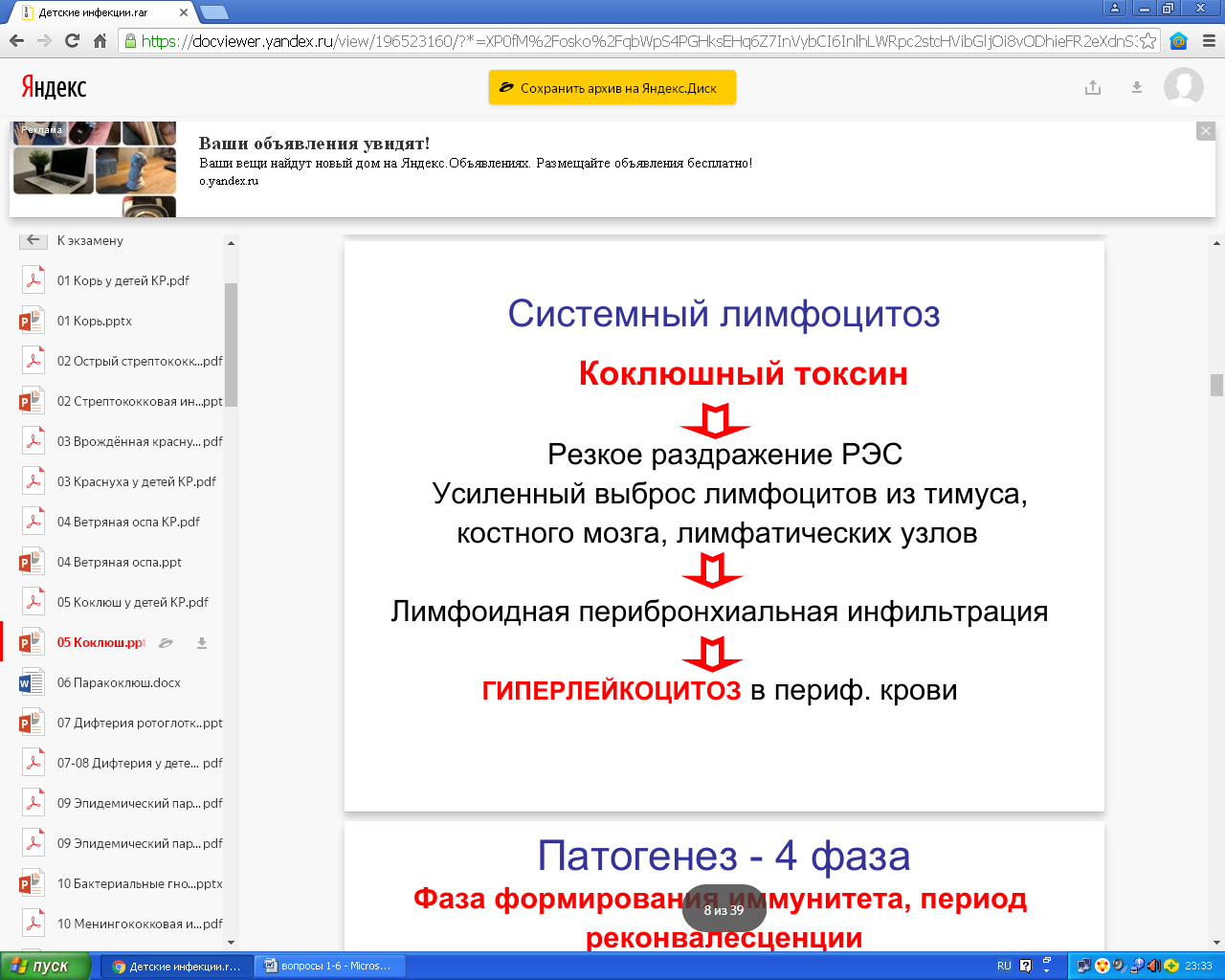
Патогенез - 4 фаза Фаза формирования иммунитета, периодреконвалесценции
• Выздоровление медленное
• До 6 месяцев могут отмечаться приступы характерного кашля за счет застойного очага возбуждения
Клинические проявления
• Инкубационный период –5-20 дней
• Продромальный (катаральный) – 7-14дней (до 21 дня у привитых)
• Период спазматического кашля – 4-6нед.
• Период разрешения– 2-4 нед.
• Период реконвалесценции – до 6 мес.
Клиника типичного коклюша
Продромальный период − 7-14 дней
• Начало постепенное с сухого кашля, чаще перед сном или в ночное время, насморк
• Температура нормальная или незначительно повышена
• Общее состояние страдает незначительно
В течении 1-2 нед. кашель усиливается, приобретает навязчивый, приступообразный характер
Период спазматического кашля
• Навязчивый, приступообразный характер кашля
• Приступы состоят из серии кашлевых толчков, после которых возникает судорожный свистящий вдох (реприза), затем возникает новая серия кашлевых толчков
• Приступы чаще в ночное время, ослабевают на воздухе
• Приступы провоцируются болевыми ощущениями, нагрузкой, кормлением.
• Частота приступов спазматического кашля- 5- 40
Клиника
• Во время спазматического кашля лицо больного краснеет, синеет, вены шеи набухают, глаза «наливаются кровью»
• Голова вытягивается вперед, выталкивание языка (язык высовывается до предела)
• Приступы заканчиваются выделением вязкой, стекловидной мокроты, часто -рвотой
• Лицо больного одутловато
• Веки отечные
• Кожа бледная
• Кровоизлияния в конъюнктиву
• На коже лица и шеи – петехиальная сыпь «сыпь напряжения»
Период разрешения клиника
• После 2-4 недель спазматического кашля начинается период разрешения (приступы становятся реже, исчезают репризы, легче отделяется мокрота)
• Возможны рецидивы спазматического кашля (провоцируются интеркурентными заболеваниями, психотическими реакциями, стрессовыми ситуациями)
• Общая продолжительность болезни 3 месяца и более
Особенности течения коклюша у детей первого года жизни
• Продромальный период укорочен до 1 нед
• Начало с затрудненного носового дыхания, сопения носом, чихания, подкашливания
• Спастический период удлиняется до 5-8 недель
• Нет характерных репризов
• Приступы кашля сопровождаются приступами апноэ!!!
• Тяжесть состояния обусловлена гипоксической энцефалопатией
• Часто развивается пневмония
Диагностика.
Оак: лейкоцитоз, лимфоцитоз, относит нейтропения
ОАМ-небольшой белок
Бак посев носоглоточной слизи, слизь из задней стенки глотки на глицериново-картофельно-кровяном агаре
ПЦР диагностика
ИФА крови на АТ класса IgA.M.G
Дифференциальная диагностика.
• В катаральном периоде - ОРВИ (грипп)
• В периоде спазматического кашля –ОРВИ, протекающем с обструктивным синдромом (аденовирусная, РС-инфекция), микоплазменная инфекция,респираторный хламидофилез, туберкулезный бронхоаденит, инородние тела, спазмофилия, бронхиальная астма, опухоли
средостения, ГЭР, нейрогенный кашель
Осложнения.
•Воспалительные процессы в БЛС – развитие пневмонии, плеврита (вторичная бактериальная
инфекция)
•Бронхиты
•Сегментарный или долевой ателектаз
•Пневмоторакс
•Эмфизема легких
•Ущемление пупочная или паховой грыжи
•Поражение ЦНС (энцефалопатия, судороги, менингизм, кровоизлияния в головной мозг)
Коклюш у привитых.
Лечение.
• Прогулки на свежем воздухе
• Кормить часто, небольшими порциями
• Пища должна содержать большое количество витаминов
• Антибиотики:
макролиды (азитромицин 5-7 дней, кларитромицин 7-10дней, джозамицин)
если осложнения то цефалоспорины 5-7дней
При тяжелой форме:
Оксигенотерапия (оптимальная концентрация кислорода во вдыхаемой смеси до 40%, в течение 30–40 минут несколько раз в день.
При необходимости использование гормонов. преднизолон из расчета 2–5 мг/кг/сут, гидрокортизон —5–10 мг/кг/сут, 3 раза, в/м, 3-5-7 дней.
По показаниям дегидратационная терапия: лазикс 1–3 мг/кг/сут.
Неотложная терапия при апноэ.
Искусственная вентиляция легких количество приступов апноэ (5 – 6 эпизодов
за сутки), и их длительность (20 – 30 секунд, с развитием тотального цианоза
• Во время аппаратной ИВЛ, больной нуждается в тщательном уходе, смене положения тела на кроватке, даже в позиции на животе. Необходима тщательная санация
дыхательных путей,
• Частое отсасывание вязкой мокроты из эндотрахеальной трубки, лаважи. Санация
носовой и ротовой полостей. Кормление – через назогастральный зонд.
Профилактика.
АКДС
ПЕНТАКСИМ
ТЕТРАКСИМ
ИНФАНРИКС
ИНФАНРИКС ГЕКСА
с 3 мес. 3-х кратно с последующей ревакцинацией
Противоэпидемические мероприятия в очаге.
•Изоляции на 25 дней от начала заболевания подлежат все больные, выявленные в ясельных
группах, домах ребенка, родильных домах, детских отделениях больниц, детских санаториях и летних оздоровительных учреждениях.
• В школах, детских домах и комбинатах изоляции на 25 дней подлежит лишь первый больной коклюшем. При 2-х и более случаях коклюша в дет. Учреждениях всех больных и носителей изолировать нецелесообразно, изоляции подвергаются только больные по клиническим показаниям.
• Для детей до 7 лет, контактировавших с больным коклюшем, устанавливается карантин
на 14 дней
• В группе проводят два бактериологических исследования подряд в течение 2 дней или
через день. При положительном результате обследование повторяют с интервалом 7-11
дней до получения отрицательного результата
• Бактерионосителей изолируют до получения двух отрицательных результатов
бактериологических исследований, проводимых подряд в течение 2 дней или через день
• Для детей старше 7 лет карантин не устанавливается, но за ними ведется медицинское наблюдение в течение 14 дней.
• Детям, контактировавшим с больным коклюшем, иммуноглобулин с профилактической целью не вводится, так как препарат не защищает от заболевания.
6. Паракоклюш. Этиология. Эпидемиология. Патогенез. Клиника. Диагностика. Лечение. Профилактика.
Паракоклюш - острое инфекционное заболевание, сходное по клинической картине с коклюшем в легкой форме.
Этиология.
Возбудитель паракоклюша (Bordetella parapertussis) сходен по свойствам с палочкой
коклюша, но отличается отдельными культуральными и биохимическими признаками. В
лабораторных условиях его дифференцируют с помощью специфических
агглютинирующих сывороток.
Эпидемиология.
распространен довольно широко, но заболеваемость им ниже, чем
коклюшем. Паракоклюшу свойственна периодичность, не коррелирующая с коклюшем.
Заболевание встречается в любом возрасте, но чаще у детей 3-6 лет, причем болеют как
привитые против коклюша, так и переболевшие им. Заболеваемость паракоклюшем в
возрасте до 1 года (в отличие от таковой коклюшем) низкая.
Патогенез.
Входные ворота инфекции – слизистая носоглотки. Микробы внедряются в эпителиоциты, размножаются в эпителиальной ткани гортани, трахеи, бронхов и выделяют в кровь инфекционные токсины. Токсины оказывают воздействие на органы дыхания, ЦНС, сосуды. Развивается и быстро прогрессирует воспаление респираторного тракта, что клинически проявляется спазматическим кашлем. В продолговатом мозге под воздействием токсинов формируется кашлевой рефлекс. Приступы кашля усиливаются и учащаются, дыхательный ритм нарушается, возникают гемодинамические расстройства, повышается проницаемость сосудов, появляются геморрагические симптомы, возникает бронхоспазм, гипертонус сосудов, судорожный синдром.
Клиника.
Инкубационный период составляет 4-14 дней. Заболевание начинается со слабо
выраженных катаральных явлений. Общее состояние больного обычно мало нарушено:
температура тела, как правило, не повышается. Основным симптомом паракоклюша
является кашель. В зависимости от особенностей кашля можно выделить
коклюшеподобную и стертую формы.
При коклюшеподобной форме паракоклюша после непродолжительного продромального периода появляется приступообразный кашель, который сопровождается геперемией лица, репризами и иногда заканчивается рвотой. Однако приступы кашля возникают реже и бывают менее длительными, чем при коклюше.
При стертой форме кашель трахеальный или трахеобронхиальный.
Диагноз паракоклюша у таких больных устанавливается только после бактериологического подтверждения.
Нередко у общавшихся с больными паракоклюшем наблюдается бактерионосительство.
Диагностика:
Изменения в легких при паракоклюше незначительны. У отдельных детей появляются
сухие хрипы. Рентгенологически выявляют расширение тени корней, усиление сосудистого рисунка, реже - уплотнение перибронхиальной ткани.
ОАК- умеренный лейкоцитоз и кратковременный лимфоцитоз.
Паракоклюш диагностируют по результатам бактериологического и серологического исследования.
Осложнения наблюдаются редко, обычно в виде пневмонии, развивающейся, как правило, в связи с присоединением ОРВИ.
Лечение.
Длительные прогулки на свежем воздухе,
Диету, исключающие продукты, которые раздражают слизистую горла: кислые, соленые, копченые, острые блюда, сухари,
Избегать стрессов,
Оптимизировать режим дня,
Увлажнять воздух в помещении, часто его проветривать,
Не перенапрягаться.
Симптоматическое
Всем пациентам рекомендуется применение противокашлевых лекарственных средств центрального действия: амброксол,
Профилактика.
Больных паракоклюшем изолируют после начала заболевания на 25
дней, но только от детей 1-го года жизни из соответствующих детских коллективов и от
пациентов детских отделений больниц. Носителей возбудителя паракоклюша изолируют
таким же образом до получения двух отрицательных результатов бактериологического
исследования.
Специфическая профилактика не применяется.
7. Дифтерия. Этиология. Эпидемиология. Современное состояние заболеваемости и летальности. Система эпидемиологического надзора, роль врача-педиатра в ее осуществлении. Классификация дифтерии. Клинические проявления дифтерии ротоглотки, токсической дифтерии, дифтерии носа и других редких форм. Осложнения. Дифференциальный диагноз. Лечение различных форм дифтерии. Профилактика. Противоэпидемические мероприятия в очаге. Диспансеризация.
Дифтерия - острое инфекционное заболевание, вызываемое токсигенными штаммами коринебактерий дифтерии, характеризующееся фибринозным воспалением в месте проникновения инфекции ,отеком окружающих тканей и общетоксическими проявлениями с преобладанием поражения сердечно-сосудистой и нервной систем.
Этиология: Возбудителем являются токсигенные коринебактерии дифтерии (Corynebacterium diphtheriae). Дифтерийный токсин относится к группе бактериальных нейротоксинов и является типичным глобулярным белком
Эпидемиология:
•Антропоноз
•Источник инфекции - больной человек или носитель токсигенной дифтерийной палочки.
•Механизм передачи – аэрогенный, пути передачи – преимущественно воздушно-капельный, возможен и контактно-бытовой.
•Сезонность в современных условиях спорадической заболеваемости отсутствует, отдельные случаи дифтерии регистрируют круглый год. Тем не менее пик заболеваемости приходится на осенне-зимние месяцы.
•Грудные дети не болеют из-за наличия у них пассивного иммунитета. Наиболее часто болеют дети до 5 лет, в том числе и привитые. Чаще стали болеть подростки и взрослые, что связано с утратой у них прививочного иммунитета и снижением естественной иммунизации в условиях сокращения числа носителей токсигенной палочки.
Заболеваемость: массовая иммунизация детей дифтерийным анатоксином, осуществляемая с 50-х годов, привела к резкому снижению заболеваемости дифтерией и бактерионосительства. В 80-е годы наблюдалось 2 волны заболеваемости дифтерией в Европе первая 1982-1985 и вторая 1989-1997. В Санкт-Петербурге в 1994 году заболеваемость достигла максимального показателя - 52,1 на 100 тысяч населения. На 2004 год заболеваемость среди взрослых и детей по России составила 0,36 и 0,78 на 100 тысяч населения, а по СПб – 0,59 и 0,68 соответственно. В настоящее время регистрируются единичные случаи дифтерии в РФ (2012 г. – 7 случаев; 2013 г. - 2 случая).
Классификация дифтерии ротоглотки (из лекции)
По степени тяжести:
-легкая:
Локализованная (налет не распространяется за пределы миндалин):
Катаральная- налет вообще отсутствует
Островчатая- налет напоминает островки
Пленчатая- налет покрывает большую или всю пов-ть миндалин
-среднетяжелая:
Распространенная (налет выходит за пределы миндалин)
Субтоксическая
-тяжелая:
Токсическая I степени
Токсическая I I степени
Токсическая I I I степени
-крайне тяжелая:
Гипертоксическая- на 1 план выходит тяж. интоксикация, сопровождается формированием тяжелого ИТШ.
Дифтерия ротоглотки:
Локализованная дифтерия ротоглотки.
Интоксикация выражена слабо или умеренно. Повышение температуры тела до 37,5-38,5°C. Состояние удовлетворительное, аппетит сохранен.
Небольшая боль в горле или ощущение дискомфорта при глотании.
Налеты могут располагаться симметрично и односторонне, серовато-белые, пленчатые. При снятии налета шпателем, пленка сохраняет свою форму, не растирается и не растворяется в воде полностью, иногда бывает пропитана кровью. У части больных формирование фибринозных пленок происходит на 3 - 4й день болезни.
Отечность в области зева может отсутствовать.
Тонзиллярные лимфатические узлы увеличены, но малоболезненны.