Материал: ОТВЕТЫ ДЕТСКИЕ ИНФЕКЦИИ Теория
Распространенная дифтерия ротоглотки.
Характеризуется переходом пленчатых налетов с небных миндалин на окружающие образования (слизистые небных дужек, язычка, задней стенки глотки).
Выраженность интоксикации умеренная, состояние удовлетворительное или средней тяжести.
Болевые ощущения в горле также умеренные
Реакция регионарных лимфатических узлов практически такие же, как при локализованной форме дифтерии ротоглотки.
Встречается редко и составляет в средне около 2% всех поражений ротоглотки.
Субтоксическая дифтерия ротоглотки .
Интоксикация выражена умеренно, температура тела выше 38ºС.
Характеризуется интенсивными болями при глотании в горле и области шеи.
При осмотре миндалин, они имеют выраженный багровый цвет с цианотичным оттенком, покрыты налетами, которые могут переходить на язычок и небные дужки.
Для данной формы характерна отечность подкожной клетчатки над уплотненными болезненными регионарными лимфатическими узлами, не достигающий середины шеи, либо, достигающий середины шеи, но односторонний.
Токсическая дифтерия ротоглотки.
Начинается остро, иногда бурно. С первых часов заболевания выражены симптомы интоксикации. Температура тела повышается до 39-40°С, часто озноб, повторная рвота, выраженная слабость, вялость, вплоть до адинамии.
С первых часов болезни выраженная боль в горле при глотании, боль в области шеи, определяется болезненность при открывании рта (болевой тризм).
Налеты, как правило, распространяются за пределы миндалин, при их снятии поверхность слизистой кровоточит.
Появляется отек слизистой ротоглотки, выраженность которого коррелирует с тяжестью течения дифтерии.
Тонзиллярные лимфатические узлы значительно увеличены (до размеров куриного яйца), болезненны, вокруг них появляется отек подкожной клетчатки. Отек мягкий, тестоватый, безболезненный, далее в зависимости от тяжести течения болезни отек распространяется на шею, иногда спускаясь на грудную клетку до мечевидного отростка; может подниматься за уши и на область щек.
1 степени- отек до середины шеи
2 степени- отек до ключицы
3 степени- ниже ключицы (вплоть до мечевидного отростка)
Гипертоксическая дифтерия ротоглотки.
Интоксикация резко выражена, заболевание протекает наиболее тяжело. Лихорадка с потрясающим ознобом достигает критических цифр. Формируется клиника инфекционно-токсического шока: тахикардия, пульс малого наполнения, падение артериального давления, выраженная бледность в сочетании с акроцианозом. Появляется многократная рвота. Сознание затемнено, возможны судороги. Прогрессирующая надпочечниковая недостаточность. Возможно развитие ДВС-синдрома.
В ротоглотке ярко выражен отек, налеты иногда не успевают сформироваться до типичных для токсической дифтерии, т.е. быть выраженными, распростаненными. Также не успевает развиться и отек шеи.
При отсутствии лечения смерть может наступить в первые сутки.
Дифтерия носа характеризуется затруднением носового дыхания:
появлением слизистых, серозно-слизистых, сукровичных выделений из носа;
раздражением крыльев носа и кожи верхней губы;
на слизистой носа типичные дифтеритические пленки, иногда эрозии;
пленчатые налеты могут распространяться на раковины и дно носа;
самочувствие нарушается незначительно;
интоксикации нет;
температура тела нормальная или субфебрильная;
заложенность носовых ходов и сукровичное отделяемое из носа в течение 2 - 3
недель.
Мб 1. Дифтерия ротоглотки (зева)
2. Дифтерия гортани
3. Дифтерия носа
4. Дифтерия глаз
5. Дифтерия наружных половых органов
6. Дифтерия кожи
7. Дифтерия уха
8. Дифтерия внутренних органов
Осложнения.
Обычно возникают при токсических формах дифтерии, особенно при позднем введении противодифтерийной сыворотки.
К ним относят инфекционно-токсический шок, поражение сердца, поражение почек, полинейропатии.
При кардите наблюдаются ухудшение состояния больного, приглушение тонов сердца, расширение его границ, систолический шум, иногда увеличение печени. В тяжелых случаях процесс развивается бурно, возникают резкая бледность, цианоз губ, адинамия, повторная рвота, боли в животе, острое расширение границ сердца, выраженные нарушения сердечного ритма, падение АД.
Поражениепочек проявляется мочевым синдромом: выраженной протеинурией, появлением в моче гиалиновых и зернистых цилиндров, небольшого количества эритроцитов и лейкоцитов.
При полинейропатиях отмечаются периферические параличи мышц мягкого неба, лица, мышц глазного яблока, конечностей, туловища; особенно опасны параличи дыхательных мышц и диафрагмы.
Дифференциальная диагностика:
Стрептококковая ангина, инфекционный мононуклеоз- с локализованной дифтерией.
Локализованные формы дифтерии (островчатая и пленчатая) - отличаются от ангины: Умеренно выраженная интоксикация с повышением температуры тела до субфебрильных или небольших фебрильных значений (37,5-38,5º), Малоболезненные подчелюстные л/узлы, Боль в горле при глотании не выражена, Слизистая ротоглотки застойно-синюшного цвета, может быть отечность миндалин и небных дужек, На миндалинах налет пленчатый, трудно снимаемый, под налетом может быть дефект ткани. Налет не полностью растирается на стекле и не полностью растворяется в воде (остается фибринная основа в виде сеточки).
Лечение:
Этиотропная терапия: ПДС-противодифтерийная сыворотка, которая нейтрализует дифтерийный токсин, циркулирующий в крови (эффективна только в ранние сроки болезни).
При подозрении на локализованную дифтерию можно отсрочить введение ПДС до уточнения диагноза при условии наблюдения за больным в стационаре.
Если же высказывается предположение о токсической дифтерии, введение ПДС должно быть начато безотлагательно. Доза ПДС определяется тяжестью болезни. Введение ее осуществляется внутримышечно (в/м) или внутривенно (в/в).
В/в введение рекомендуется при субтоксической, токсической дифтерии и при гипертоксической форме.
При средней тяжести и тяжѐлых формах, а также при дифтерии дыхательных
путей для подавления возбудителя применяют один из перечисленных
препаратов а/б: пенициллины, макролиды (эритромицин, кларитромицин), — в
средних терапевтических дозах в течение 5–8 сут.
Патогенетическая терапия: неспецифическая дезинтоксикация организма путем внутривенного введения коллоидных и кристаллоидных растворов (10% раствор декстрозы, 0,9% раствор хлорида натрия).
Симптоматическая терапия включает в себя:
жаропонижающие
Ацетаминофен 500 мг;
Диклофенак натрия 75-150 мг/сут
полоскание ротоглотки дезинфицирующим раствором.
Сроки выписки больных с дифтерией из стационара.
1.локализованная форма – на 12-14 день болезни
2.распространенная форма – на 20-25 день болезни
3.субтоксическая и токсическая форма 1 степени – на 30 – 40 день болезни
4.токсическая форма 2-3степени – после 50 – 60 дня болезни.
Больные выписываются с двумя отрицательными результатами бактериологических исследований, проведенных с интервалом в 2 дня через 2 дня после окончания курса антибактериальной терапии.
Профилактика:
1.специфическая профилактика АКДС, АДС, АДС-М (можно использовать «Тетракокк» и «Д.Т.Вакс» - у детей до 6 лет; «Д.Т.Адюльт» - для вакцинации подростков и взрослых не привитых ранее против дифтерии).
2.Неспецифическая профилактика:
-изоляция больных в инфекционный стационар
-проведение заключительной дезинфекции в очаге
-карантин для контактных на 7 дней с ежедневным осмотром
-осмотр контактных ЛОР-врачом и бактериологическое обследование
-немедленная иммунизация контактных лиц, получавших анатоксин более 5лет назад (1 доза АДС-М)
-не привитым, а также лицам с неизвестным прививочным анамнезом анатоксин вводится двухкратно с интервалом 30 дней
-химиопрофилактика контактных эритромицином в возрастной дозе или бензилпенициллином в/м, однократно в дозе 600тыс.ЕД – детям до 6 лет и 1200 тыс. ЕД. – контактным лицам старшего возраста.
Противоэпидемический режим и мероприятия в очаге.
1. Больной дифтерией изолируется на срок, определяемой формой заболевания.
2. В очаге дифтерийной инфекции ангина с наложениями и ларинготрахеит со стенозом рассматриваются как подозрение на дифтерию и больные подлежат провизорной
госпитализации.
3. Для общавшихся с больными устанавливают карантин на 7 дней. У всех однократно берут посев на дифтерию с миндалин и из носа; за ними также ведется медицинское наблюдение в течение всего срока карантина.
4. Носители токсигенных коринебактерий дифтерии при поступлении в отделение до начала антибиотикотерапии дважды проходят бактериологическое обследование с
интервалом в один день. Изоляция носителей прекращается после получения двух отрицательных результатов бактериологических исследований проводимых подряд в
течении 2 дней или через день не ранее чем через 3 дня после окончания антибиотикотерапии.
5. Вопрос о допуске в коллектив носителей с затяжным выделением токсигенных коринебактерий дифтерии, несмотря на проведения 2 курсов санации, решается комиссией с участием эпидемиолога, педиатра и врача- оториноларинголога. Бактерионоситель допускается в коллектив при условии создания в нем прочной иммунной прослойки. Наблюдение эпидемиолога и педиатра за этим коллективом продолжается до прекращения носительства. При этом проводятся бактериологические
обследования носителя и контактирующих один раз в 2 недели, а также периодические медицинские осмотры. В период пребывания в коллективе носителя токсигенных
коринебактерий в него принимают только иммунных лиц.
6. Носители нетоксигенных штаммов коринебактерий дифтерии не подлежат госпитализации и лечению антибиотиками.
Диспансеризация:
Все реконвалесценты через 1 месяц после выписки из стационара осматриваются
педиатром, кардиоревматологом, неврологом; выполняется общий анализ мочи, ЭКГ. При отсутствии патологии ребенок снимается с учета по истечении сроков диспансеризации.
Реконвалесценты с осложнениями в виде кардита наблюдаются участковым
педиатром и кардиоревматологом.
При развитии осложнений со стороны нервной системы реконвалесценты наблюдаются педиатром и невропатологом до полного исчезновения остаточных явлений.
Все дети на период диспансерного наблюдения освобождаются от обычных занятий физкультурой. Профилактические прививки после перенесенной дифтерии проводят не ранее чем через 6 месяцев.
Сроки наблюдения:
Локализованная и распространенная форма- 3 месяца
Субтоксическая и токсическая 1 степень- до 6 месяцев
Токсическая 2 и 3 степени- не менее 1 года
8. Дифтерийный круп. Стадии течения. Дифференциальный диагноз. Течение. Осложнение. Исходы. Лечение.
Дифтерия гортани характеризуется постепенным началом, субфебрильной температурой при слабо выраженной общей интоксикации и практически при отсутствии катаральных явлений.
Изолированное поражение гортани в период эпидемического подъема в структуре всех клинических форм болезни составило от 1,4% до 0,4%.
Круп при дифтерии может быть первичным - при первичной локализации дифтерийного процесса в гортани или вторичным, если развитии вслед за поражением ротоглотки и носа.
Течение крупа схематически можно разделить на три стадии:
1. Стадия катаральная (крупозного кашля) - резкий, громкий кашель, который очень скоро становился грубым, лающим, а затем теряет звучность, делается осиплым. Одновременно голос ребенка становился хриплым, нечистым;
2. Стадия стеноза (стенотическая) – афония, беззвучный кашель, удлинение вдоха, дыхание шумное с втяжением податливых мест грудной клетки, психомоторное возбуждение, нарастающая гипоксия;
3. Асфиксическая стадия - после психомоторного возбуждения силы ребенка истощаются, дыхательные мышцы утомляются, тонус дыхательного центра падает, ребенок становится спокойнее, появляется сонливость, адинамия. Дыхание учащено, но поверхностно, втяжения податливых мест грудной клетки менее заметны. Конечности холодные, пульс очень частый, нитевидный, иногда парадоксальный. Летальный исход наступает в результате истощения центров дыхания и нарушений кровообращения.
Дифтерийный круп может быть локализованным (в процесс вовлечена только
гортань) или распространенным, когда крупозное воспаление захватывает нижележащие отделы респираторного тракта (трахею, бронхи – нисходящий круп).
Длительность стадий крупа различна, переход из одной стадии в другую выражен не всегда отчетливо. При ларингоскопическом исследовании обнаруживаются островчатые или сплошные налеты на надгортаннике, черпаловидных хрящах, голосовых связках. Голосовая щель становится узкой, малоподвижной, черпаловидные хрящи вследствие фибринозных наложений сближаются между собой и также теряют подвижность.
Дифференциальная диагностика:
При кори круп может развиться в конце катарального периода (ранний коревой круп) и в период пигментации сыпи (поздний круп, встречающийся реже) с типичной клинической картиной.
На фоне ветряной оспы при появлении пузырьков на слизистой оболочке гортани в области голосовых складок в ряде случаев наблюдается картина ларингита, иногда с приступами стеноза.
При заглоточном абсцессе возможно развитие симптомов острого стридора в течение 1–3 дней. Отличает от крупа выраженная интоксикация, наличие слюнотечения, отсутствуют, в отличие от крупа, кашель, охриплость, характерно вынужденное положение (голова запрокинута назад и в больную сторону), возможен тризм жевательной мускулатуры. При фарингоскопии выявляются отек и асимметричное выпячивание задней стенки глотки.
Эпиглоттит — острое воспаление надскладочного отдела гортани, преимущественно обусловленное гемофильной палочкой Haemophillus infuenzae (реже стрептококковой, стафилококковой) этиологии, которое сопровождается выраженными симптомами обструкции верхних дыхательных путей. В пользу эпиглоттита свидетельствуют быстрое, в течение нескольких часов, прогрессирование симптомов стенозирования дыхательных путей на фоне выраженной дисфагии (ребенку трудно глотать даже слюну), бурно нарастающая интоксикация с лихорадкой, тахикардией, беспокойством или спутанностью сознания. Кашель не характерен. В отличие от крупа интоксикация более выраженная, воспалительный сдвиг в гемограмме, «сдавленный» голос, слюнотечение. При ларингоскопии можно увидеть отек и утолщение надгортанника, гиперемию его краев. При рентгенографии шеи в боковой проекции выявляется увеличение надгортанника — «симптом большого пальца».
Аспирация инородного тела может приводить к развитию стридорозного дыхания и приступообразного кашля. Симптомы развиваются внезапно на фоне полного здоровья, во время игры или еды. Инородное тело гортани может приводить к асфиксии и летальному исходу. В ряде случаев фиксированное в гортани инородное тело после эпизода апноэ с последующим приступообразным кашлем приводит к внезапно возникшей охриплости, вплоть до афонии, и стойкому стенозу гортани, не поддающемуся стандартной терапии.
Рецидивирующий респираторный папилломатоз (папилломатоз гортани) может напоминать ОСЛТ, особенно если ребенок с папилломатозом заболел ОРВИ. Для заболевания характерно наличие постепенно, в течение недель или месяцев (в зависимости от возраста ребенка и локализации и протяженности поражения) усиливающейся охриплости, вплоть до афонии. В дальнейшем присоединяются постепенно усиливающиеся признаки стеноза гортани, вплоть до асфиксии. Диагноз устанавливают при прямой ларингоскопии гортани и подтверждают гистологически.
Острый ангионевротический отек (аллергический) гортани развивается вследствие сенсибилизации организма к пищевым и лекарственным аллергенам, а также к аллергенам микроклещей домашней пыли, животных и др. и чаще наблюдается у детей с наследственной предрасположенностью к аллергии. Нередко у больных обнаруживают проявления атопического дерматита, пищевой и лекарственной аллергии. Заболевание начинается остро, иногда молниеносно: на фоне полного здоровья, при отсутствии катаральных явлений, нормальной температуре тела возникает стеноз гортани различной степени выраженности, иногда сопровождающийся охриплостью. Нередко сочетается с другими аллергическими проявлениями (отек губ, глаз, крапивница).
Лечение:
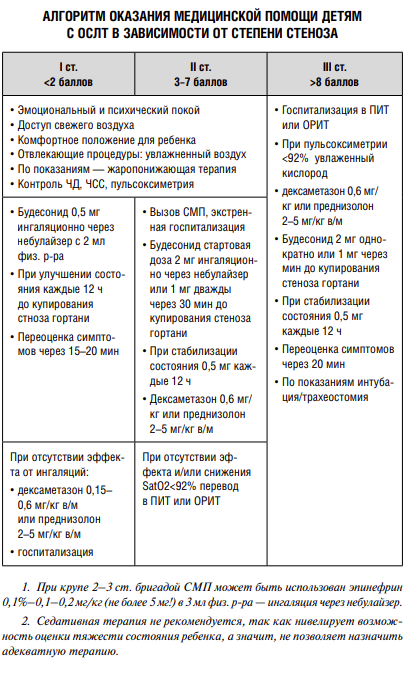
Исходы: при неэффективно оказанной помощи- возможна смерть.
9. Паротитная инфекция. Этиология. Эпидемиология. Патогенез. Классификация. Клинические формы. Течение, исходы. Дифференциальный диагноз. Лечение. Профилактика. Противоэпидемические мероприятия в очаге.Диспансеризация.
Эпидемический паротит – острое инфекционное заболевание, характеризующееся
наличием симптомов интоксикации, лихорадки, увеличением одной или нескольких
слюнных желез, нередко поражением других железистых органов и центральной нервной
системы.
Эпидемиология заболевания:
Источником является больной человек, выделяющий вирус во внешнюю среду в
последние 1-2 дня инкубационного периода и 9 дней от начала болезни. Особенно заразен
больной в первые 3-5 суток заболевания. Источником инфекции могут быть больные
стертой и бессимптомной формой эпидемического паротита.
Механизм передачи – воздушно-капельный, контактно-бытовой.
Путь передачи– контактно-бытовой (через загрязненные предметы).
Восприимчивость всеобщая, чаще болеют дети от 1 года до 15 лет.
Эпидемический паротит – типичная антропонозная инфекция, болеет только человек.
Индекс контагиозности – 70-85%. Лица мужского пола болеют в 1,5 раза чаще, чем
женского.
Заболеваемость эпидемическим паротитом в Российской Федерации составляет от
0,22 до 1.5 на 100 000 населения, отмечаются единичные эпидемические вспышки.
Характерна зимне-весенняя сезонность заболевания. После перенесенного заболевания
иммунитет стойкий пожизненный. Заболевание встречается преимущественно в виде
спорадических случаев при условии высокого охвата вакцинопрофилактикой декретированного контингента детей.
Вспышки характеризуются постепенным распространением заболевания, волнообразностью.
Этиология:
Возбудителем является РНК-содержащий вирус, который относится к семейству
Paramyxoviridae, роду Paramyxovirus. Для вируса характерна гемагглютинирующая,
нейраминидазная, гемолитическая активность.
Вирус неустойчив во внешней среде, чувствителен к воздействию химических и
дезинфицирующих средств, погибает при нагревании, высушивании. Вирус устойчив к
действию низких температур.
Вирус эпидемического паротита и его РНК можно выделить из биологических
жидкостей (кровь, слюна, молоко, ликвор) и тканей (костный мозг, слюнные и
поджелудочная железы, тестикулярная ткань).
Патогенез:
Входными воротами вируса эпидемического паротита является слизистая оболочка верхних дыхательных путей.
После первоначальной фиксации и накопления в области входных ворот вирус проникает в кровь (первичная вирусемия) и разносится по всему организму, попадая гематогенным путем в слюнные железы и другие железистые органы, нервную систему. Излюбленная локализация вируса – слюнные железы, где происходят его накопление и репродукция. Вирусемия поддерживается повторным выбросом возбудителя из пораженных желез (вторичная вирусемия), сохраняется около 5 дней и обуславливает последовательное вовлечение в процесс многочисленных органов и систем. Длительная циркуляции возбудителя в крови способствует проникновению его через гематоэнцефалический барьер.